いびきと腸の不調、両方に悩んでいませんか?
「しっかり寝ているはずなのに疲れが取れない」「いびきがひどいと言われる」——こうしたお悩みをお持ちの方の中で、同時に「便秘や下痢を繰り返す」「お腹が張りやすい」といった胃腸の不調を感じている方はいらっしゃいませんか。
近年の研究により、睡眠時無呼吸症候群(SAS)と腸内環境には関連があることがわかってきました。睡眠中の酸素不足が腸に影響を与え、それがさらなる体調の変化につながっている可能性があります。
この記事では、睡眠と腸がつながるメカニズムについて、医学的な知見に基づいてお伝えします。

なぜ睡眠時無呼吸症候群が腸内環境に影響するのか
睡眠時無呼吸症候群は、睡眠中に何度も呼吸が止まり、体内の酸素濃度が低下する病気です。呼吸器や喉の問題と思われがちですが、腸内環境(腸内フローラ)にも影響を与える可能性があることが研究で報告されています。

脳と腸、肺と腸のつながり
私たちの体は、それぞれの臓器が独立して動いているわけではありません。特に、脳と腸がお互いに情報を交換し合う「脳腸相関(Gut-Brain Axis)」というシステムはよく知られており、ストレスでお腹が痛くなるのはこの仕組みによるものです。
さらに最近の研究では、肺(呼吸)と腸が影響し合う「腸肺相関(Gut-Lung Axis)」という概念も注目されています。呼吸の状態が変化すると、自律神経や免疫システムを介して、腸の環境にも変化が生じる可能性があることがわかってきました。
睡眠時無呼吸症候群と腸内細菌のバランス
健康な方の腸内には、多種多様な細菌がバランスよく生息しています。しかし、睡眠時無呼吸症候群の患者の便を調べた研究では、以下のような特徴が報告されています。
腸内細菌の多様性が低下している(菌の種類が減っている)こと、炎症に関連する菌が増加していること、腸の粘膜を守る働きをする菌が減少していることなどです。
つまり、睡眠中の呼吸の問題が、腸内の細菌バランスを乱す「ディスバイオシス(腸内環境の乱れ)」につながっている可能性があります。
ディスバイオシス(Dysbiosis) 腸内細菌のバランスが崩れ、体にとって好ましくない菌が増えたり、菌の多様性が失われたりしている状態のことです。さまざまな不調との関連が研究されています。
酸素不足が腸に与える影響|そのメカニズム
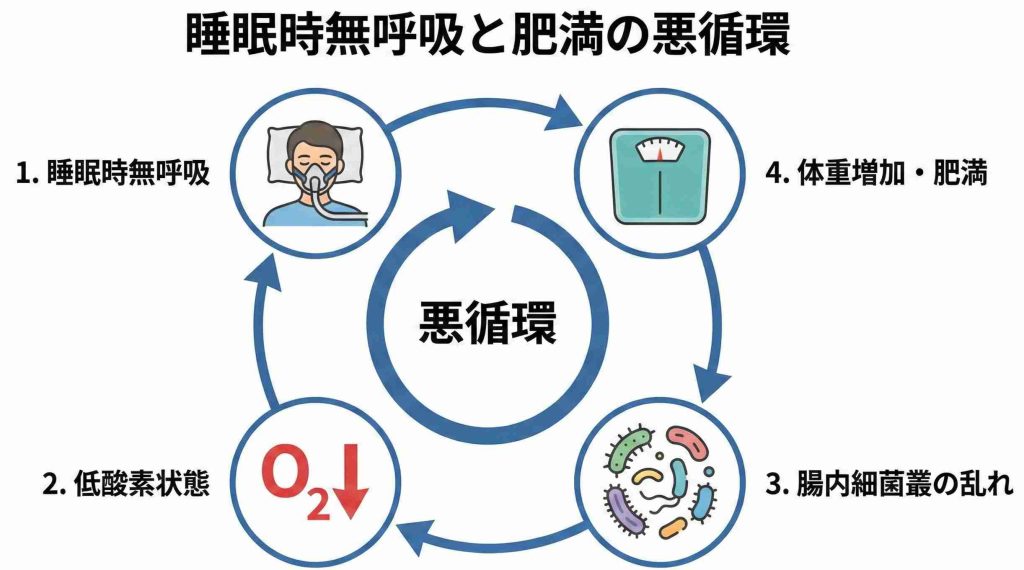
睡眠中に呼吸が止まるだけで、なぜ腸内環境が変化するのでしょうか。主な要因は、呼吸停止によって繰り返される「低酸素状態」にあると考えられています。

間欠的な低酸素状態と腸の粘膜
睡眠時無呼吸症候群の特徴は「間欠的低酸素血症」です。これは、呼吸が止まって酸素が減る状態と、呼吸が再開して酸素が戻る状態を、一晩に何度も繰り返すことを指します。
腸の細胞は、正常に働くために十分な酸素を必要とします。しかし、酸素不足と再酸素化の繰り返しは、腸の粘膜細胞にとってストレス(酸化ストレス)となります。
研究によると、間欠的な低酸素状態は、腸内の善玉菌の生存環境に影響を与え、酸素に強い菌が増えやすい環境を作る可能性があると考えられています。
腸のバリア機能への影響
腸の内壁には、有害物質が体内に入り込まないようにする「バリア機能(タイトジャンクション)」が備わっています。しかし、慢性的な酸素不足が続くと、このバリア機能が弱まることがあります。
低酸素ストレスで腸の細胞がダメージを受けると、細胞同士の結合が緩み、腸内の物質や細菌成分が血管内に漏れ出す可能性があります。この状態は「リーキーガット(腸管壁浸漏)」と呼ばれる考え方で、漏れ出した物質が全身の微弱な炎症につながる可能性が指摘されています。
腸内環境の変化がもたらす影響
腸内環境の乱れは、お腹の不調だけでなく、代謝(エネルギーの使い方)にも影響を与える可能性があります。
体重管理との関係
腸内細菌は、私たちが食べたものを分解して「短鎖脂肪酸」などの有益な物質を作ります。これらは脂肪の蓄積を抑える働きがあるとされています。
しかし、腸内環境が乱れてこれらのバランスが崩れると、体重が増えやすくなる可能性があります。そして、体重増加により喉周りに脂肪がつくと気道が狭くなり、睡眠時無呼吸症候群が悪化するという相互作用が起こりうると考えられています。
血糖値や血圧との関連
腸から漏れ出した物質による全身の慢性的な炎症は、インスリンの働きを低下させる(インスリン抵抗性)可能性があります。これは2型糖尿病や高血圧のリスク要因のひとつとされています。
睡眠時無呼吸症候群の患者に生活習慣病の合併が多いのは、肥満だけでなく、腸内環境の変化による全身の炎症が関係している可能性も指摘されています。
ただし、これらの関係性は研究段階のものも多く、原因と結果の関係については今後さらに解明が進むと考えられています。適切な治療と生活習慣の改善により、これらのリスクを軽減できる可能性があります。

腸内環境を整えるための治療と対策
睡眠時無呼吸症候群と腸内環境の関連がわかってきたことで、両方からアプローチする方法が注目されています。

CPAP療法の効果
睡眠時無呼吸症候群の標準的な治療法であるCPAP(持続陽圧呼吸療法)は、睡眠中に気道へ空気を送り込み、無呼吸を防ぐ治療です。
CPAP療法によって期待できる効果として、低酸素状態が解消されることで腸への酸化ストレスが軽減されること、交感神経の過度な活性化が抑えられ腸の動きが整いやすくなること、代謝が改善し血糖コントロールが良くなる可能性があることなどが挙げられます。
研究報告(2024〜2025年の文献など)によると、CPAP療法と食事療法を併用することで、より効果的に全身の炎症や代謝の改善が期待できることが示唆されています。CPAP療法を行いながら、食生活の見直しを併せて行うことをお勧めします。
腸内環境を整える食事
腸のバリア機能を維持し、善玉菌を増やすためには、毎日の食事が大切です。
プロバイオティクス(菌そのものを摂る)として、ヨーグルト、納豆、キムチ、ぬか漬けなどの発酵食品があります。特にビフィズス菌や乳酸菌を含む食品は、腸の炎症を抑える効果が期待されています。
プレバイオティクス(菌のエサを摂る)として、水溶性食物繊維(海藻、大麦、ごぼう、オクラなど)やオリゴ糖(バナナ、ハチミツなど)があります。これらは腸内で短鎖脂肪酸を作り出し、腸のバリア機能を支える働きがあるとされています。
こんな症状があれば医療機関への相談を
いびきと腸の不調が続いている場合、それぞれ別の問題ではなく、共通の要因が関係している可能性があります。
受診を検討する目安
以下のような症状が複数ある場合は、消化器内科や呼吸器内科・睡眠外来への相談をお勧めします。
睡眠に関する症状として、大きないびきをかく、睡眠中に息が止まっていると指摘される、日中の眠気が強いなどがあります。
お腹に関する症状として、慢性的な便秘や下痢を繰り返している、お腹が張りやすくガスがたまる感じがする、などがあります。
その他の症状として、健康診断で高血圧や血糖値の指摘を受けている、などがあります。

検査と診断について
消化器内科では、まず内視鏡検査などで腸自体に病気がないかを確認します。その上で、器質的な異常が見つからない「機能性ディスペプシア」や「過敏性腸症候群」のような症状がある場合、睡眠時無呼吸症候群が背景にないかを検討することがあります。
必要に応じて睡眠の検査(簡易ポリソムノグラフィーなど)を行い、腸と睡眠の両面からアプローチすることで、改善につながるケースもあります。

まとめ
睡眠時無呼吸症候群は、単に眠りが浅くなる病気ではありません。繰り返される酸素不足が腸内環境に影響を与え(ディスバイオシス)、全身の炎症や代謝の変化につながる可能性があることが研究で示されています。
睡眠中の酸素不足は腸のバリア機能に影響を与える可能性があります。腸内環境の変化が体重管理や血糖値にも関係することがあります。治療はCPAP療法と食事療法を組み合わせることで、より効果的になると考えられています。
いびきやお腹の不調が続く場合は、自己判断で様子を見続けず、早めに専門医にご相談ください。睡眠と腸の両方からアプローチすることで、改善の糸口が見つかる可能性があります。

受診の目安
すぐに医療機関へ
- 睡眠中に長時間呼吸が止まっていると指摘された
- 激しい腹痛や血便がある
- 日中に意識が遠のくほどの強い眠気がある
近いうちに相談を
- 大きないびきを指摘されている
- 慢性的な便秘や下痢を繰り返している
- お腹の張りが続く
- 高血圧や血糖値の異常を指摘されている
セルフケアで様子を見ながら相談を検討
- 軽いいびきがある
- たまにお腹の調子が悪い
- 熟睡感がないことがある
よくある質問(Q&A)
Q. ヨーグルトを食べればいびきは治りますか?
A. ヨーグルトだけでいびきや無呼吸が改善することはありません。ただし、腸内環境を整えることで代謝が改善し、体重管理がしやすくなれば、結果として喉周りの脂肪が減り、睡眠時無呼吸症候群の症状が軽減する可能性はあります。食事療法は治療の補助として位置づけてください。
Q. 痩せているのに無呼吸とお腹の不調があります。関係ありますか?
A. 関係がある可能性はあります。日本人(アジア人)は骨格的にあごが小さく、痩せていても無呼吸になりやすい傾向があります。低酸素ストレスによる腸への影響は体型に関わらず起こりうるため、痩せている方でも注意が必要です。
Q. CPAP療法を始めたらお腹の張りは改善しますか?
A. CPAP療法によって睡眠の質が改善し、自律神経のバランスが整うことで、腸の動きが正常化し、お腹の張りが軽減する可能性があります。ただし、CPAP療法自体で空気を飲み込んでしまい、一時的にお腹が張る場合もあります(呑気症)。気になる場合は、マスクのフィッティングや圧力の調整について主治医にご相談ください。
次に読むことをおすすめする記事
【睡眠時無呼吸症候群が「腸」を壊す?腸内環境悪化と大腸がんリスクのメカニズム】
「睡眠と腸のつながり」の基礎を押さえたら、次は腸内環境の悪化がどのように大腸がんリスクへつながるのかを知っておくと安心です。SASと腸の関係を、もう一段階深く理解したい方に適した内容です。
【睡眠時無呼吸と大腸がんの意外な関係。リスクと対策について。】
本記事で「腸内環境の悪化」について学ぶと、その先にある大腸がんリスクも気になる方が多いようです。SASと大腸がんの関係や、内視鏡検査による予防の考え方など、意外なつながりが見えてくる内容です。
睡眠時無呼吸症候群(SAS)は、放置すると生活の質だけでなく
命に関わる病気を引き起こすリスクがあります。
当院ではご自宅での簡易検査からスタートできます。
検査の流れ・費用・治療法は、SAS総合ページでわかりやすくまとめています。
参考文献
- Microbial dysbiosis in obstructive sleep apnea: a systematic review and meta-analysis
- 著者: Y Guo, et al.
- 掲載誌: Frontiers in Microbiology, 2025
- Gut microbiota changes in healthy individuals, obstructive sleep apnea patients, and patients treated using continuous positive airway pressure
- 著者: Wang L, et al.
- 掲載誌: Sleep and Breathing, 2025 (Online First/Springer)
- Effects of Dietary and Probiotic Interventions in Patients with Metabolic Syndrome and Obstructive Sleep Apnea
- 著者: A Venter, et al.
- 掲載誌: Clinics and Practice, 2025
- Causal relationships between gut microbiome and obstructive sleep apnea: a bi-directional Mendelian randomization
- 著者: Liu J, et al.
- 掲載誌: Frontiers in Microbiology, 2024
- Impact of PAP on the Gut Microbiome in OSA: a Pilot Study
- 著者: J M Bock, et al.
- 掲載誌: Sleep Medicine, 2024





