お腹の不調が続くとき、睡眠の質を見直してみませんか?
「お腹の調子が悪くて、薬を飲んでいるのになかなか良くならない」「日中に強い眠気があり、お腹の不快感も伴う」——このようなお悩みを抱えている方は少なくありません。
消化器の病気である「過敏性腸症候群(IBS)」と、睡眠の病気である「睡眠時無呼吸症候群(SAS)」。一見、まったく別の病気に見えますが、近年の研究により、この2つには「脳腸相関」と呼ばれる密接な関係があることがわかってきました。
長引くお腹の不調の背景に、睡眠の問題が隠れている可能性があります。この記事では、睡眠の質がなぜお腹に影響を与えるのか、そのメカニズムと改善のヒントについてお伝えします。

過敏性腸症候群と睡眠時無呼吸症候群の併存について
「ストレスでお腹が痛くなる」というのはよく知られていますが、「いびきや無呼吸がお腹の調子に影響する」という話はあまり聞かないかもしれません。しかし、治療を続けても改善しにくい過敏性腸症候群の方の中に、睡眠時無呼吸症候群が見つかるケースがあることが報告されています。


研究で報告されている関連性
近年の研究において、過敏性腸症候群の患者は睡眠障害のリスクが高いことが報告されています。また、睡眠時無呼吸症候群の患者の中に、過敏性腸症候群の診断基準を満たす方が一定の割合で見つかるというデータもあります。
お腹の薬を飲んでも症状が改善しにくい場合、原因が「腸」だけでなく「睡眠中の呼吸状態」にある可能性も考えられます。
いびきを軽視しないことが大切
睡眠時無呼吸症候群は、寝ている間に繰り返し呼吸が止まり、体が酸素不足になる病気です。「たかがいびき」と思われがちですが、夜間の酸素不足と睡眠の分断が、腸の働きに影響を与える要因のひとつとなっている可能性があります。
なぜ無呼吸が腸に影響するのか|3つのメカニズム
呼吸が止まることがなぜお腹の不調(下痢や便秘など)につながるのでしょうか。これには「脳腸相関」と呼ばれる、脳と腸の密接なネットワークが関係していると考えられています。主に3つのメカニズムが指摘されています。


1. 自律神経の乱れ
腸の動き(蠕動運動)は、自律神経によってコントロールされています。リラックスしているとき(副交感神経優位)に腸は活発に動き、緊張しているとき(交感神経優位)は動きが抑制されたり、痙攣したりすることがあります。
睡眠時無呼吸症候群では、呼吸が止まるたびに脳が覚醒反応を起こし、交感神経が活発になります。本来、睡眠中は副交感神経が働いて腸を整える時間ですが、睡眠時無呼吸症候群があると、寝ている間も交感神経が優位になりやすく、腸のリズムが乱れる可能性があります。
2. 間欠的な低酸素状態と炎症
無呼吸により体内の酸素濃度が低下と回復を繰り返す状態を「間欠的低酸素血症」と呼びます。この状態は体にとって酸化ストレスとなり、微細な炎症を引き起こす可能性があります。
最近の研究では、この低酸素状態が腸の粘膜バリア機能を低下させたり、腸内フローラ(腸内細菌叢)のバランスを乱したりする可能性が示唆されています。
3. 睡眠の分断による痛みの感じやすさ
十分に深い睡眠が取れない状態(睡眠分断)が続くと、脳の痛みを感じるセンサーが過敏になることがあります。健康な状態なら気にならない程度の腸の動きやガスの溜まりを、脳が「強い痛み」として感じてしまう現象で、これを「内臓知覚過敏」といいます。内臓知覚過敏は、過敏性腸症候群の主な原因のひとつとされています。
これら3つの要因が重なることで、睡眠時無呼吸症候群がお腹の不調を悪化させている可能性があります。ただし、原因がわかれば対処法も見えてきます。
睡眠時無呼吸症候群の治療が過敏性腸症候群の改善につながる可能性
睡眠と腸が深くつながっているならば、睡眠時無呼吸症候群を治療することでお腹の調子も良くなるのでしょうか。
CPAP療法後の症状改善に関する報告
睡眠時無呼吸症候群の代表的な治療法である「CPAP(シーパップ)療法」を行った患者において、過敏性腸症候群の症状(腹痛や便通異常)や生活の質(QOL)が改善したという報告があります。
CPAP療法によって睡眠中の呼吸が確保されると、以下のような変化が期待できます。
深い睡眠が得られることで脳の疲れが取れ、痛みの感じやすさが改善する可能性があります。また、睡眠中に副交感神経がしっかり働くことで、腸の動きが整いやすくなります。さらに、酸素不足が解消されることで、腸への酸化ストレスが軽減される可能性もあります。
「長年、胃腸科に通っているけれど良くならない」という方は、睡眠の質を見直すことが改善のきっかけになるかもしれません。
睡眠と腸の両方をケアする生活習慣
睡眠時無呼吸症候群と過敏性腸症候群は、「肥満」や「生活リズムの乱れ」といった共通のリスク要因を持っています。生活習慣を見直すことで、睡眠と腸の両方をケアできる可能性があります。
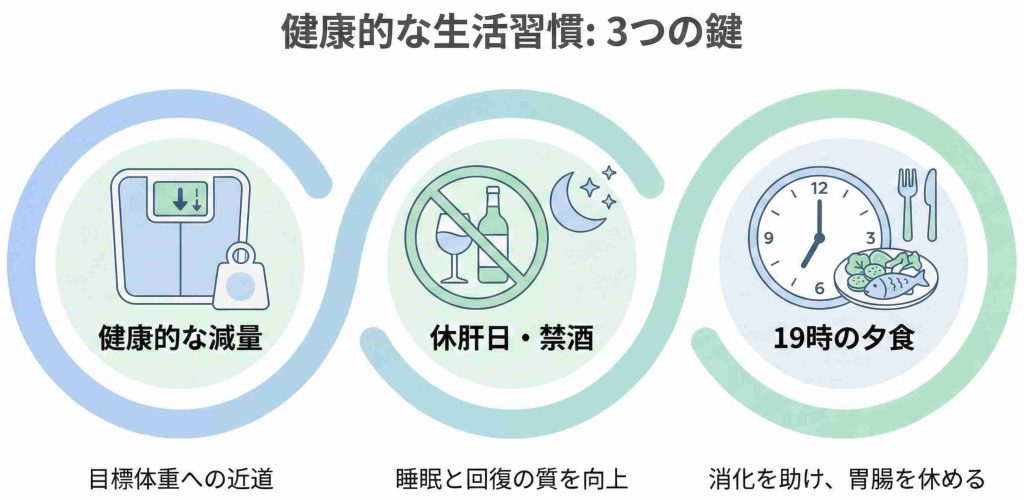
適正体重を維持する
肥満は睡眠時無呼吸症候群の主な要因のひとつです。首周りの脂肪は気道を狭くし、お腹周りの脂肪(内臓脂肪)は炎症やホルモンバランスの変化を通じて腸の働きに影響を与える可能性があります。
減量は、無呼吸の軽減と腸への負担軽減の両方に役立つ可能性があります。まずは現在の体重の5%程度の減量を目標にしてみましょう。

就寝前の飲酒を控える
「寝つきを良くするために一杯」と考える方もいますが、アルコールは喉の筋肉を緩めて気道を塞ぎやすくするほか、腸粘膜を刺激して下痢や腹痛を誘発する場合があります。
飲酒は就寝の4時間前までに済ませることをお勧めします。
夕食の時間と内容を工夫する
胃の中に食べ物が残ったまま眠ると、睡眠の質が下がり、翌朝の胃もたれや腹痛につながることがあります。
就寝の3時間前までに食事を終えることが理想的です。また、腸にガスが溜まりやすい食材(高FODMAP食:小麦、乳製品、特定の豆類など)は、夕食では控えめにし、消化の良いものを選ぶと良いでしょう。
こんな症状があれば医療機関への相談を
お腹の不調やいびきを「いつものこと」と放置していると、症状が長引き、日常生活に支障をきたす場合があります。以下のような症状がある場合は、消化器内科や呼吸器内科・睡眠外来への相談をお勧めします。

お腹の症状
- 下痢と便秘を繰り返す
- 排便しても残便感がある
- 急な激しい腹痛がある
睡眠の症状
- 家族から「呼吸が止まっている」と指摘された
- 大きないびきをかく
- 日中に耐え難い眠気がある
治療の経過
- 整腸剤や胃腸薬を飲み続けているのに症状が改善しない
特に、お腹の薬を続けても改善しない場合は、睡眠の問題が背景にある可能性があります。
医師に伝えるときのポイント
消化器内科を受診する際、お腹の症状だけでなく「最近、よく眠れていない」「いびきがひどいと言われる」と伝えると、医師が睡眠からのアプローチも検討しやすくなります。
まとめ
過敏性腸症候群のつらい症状は、腸だけの問題ではなく、睡眠中の呼吸が関係している可能性があります。
睡眠時無呼吸症候群は、自律神経の乱れや低酸素状態を通じて腸に影響を与えることがあります。また、睡眠の分断は痛みの感じやすさを高める要因となります。生活習慣(体重管理、飲酒、食事のタイミング)を見直すことで、睡眠と腸の両方の改善が期待できます。
「お腹が弱いから仕方ない」と諦める前に、一度ご自身の睡眠環境を振り返ってみてください。症状が続く場合は、消化器内科と睡眠外来の両方の視点から、根本的な改善策を探ることをお勧めします。
受診の目安
すぐに医療機関へ
- 激しい腹痛が続く
- 血便がある
- 睡眠中に長時間呼吸が止まっていると指摘された
近いうちに相談を
- 下痢と便秘を繰り返す状態が続く
- 大きないびきを指摘されている
- 日中に強い眠気がある
- お腹の薬を続けても改善しない
セルフケアで様子を見ながら相談を検討
- たまに熟睡感がない
- 軽いお腹の不調がある
よくある質問(Q&A)
Q. いびきをかかない人でも、睡眠が原因で過敏性腸症候群が悪化することはありますか?
A. 可能性はあります。いびきは睡眠時無呼吸症候群の代表的な症状ですが、いびきがなくても睡眠の質が悪い(浅い眠り、中途覚醒が多い)場合、自律神経が乱れて過敏性腸症候群が悪化することがあります。また、女性や痩せ型の方でも、いびきを伴わない無呼吸や「上気道抵抗症候群」が存在することがあります。
Q. CPAP療法でお腹にガスが溜まることはありますか?
A. まれに「呑気症(どんきしょう)」として、CPAPの空気を飲み込んでしまい、お腹の張りやゲップが出ることがあります。ただし、適切な圧力調整やマスクのフィッティングを行うことで防げる場合が多いです。呼吸が安定することで過敏性腸症候群の症状が軽くなるメリットの方が大きいと考えられていますが、気になる場合は主治医にご相談ください。

Q. ストレスが原因と言われましたが、睡眠も関係ありますか?
A. ストレスと睡眠は密接に関係しています。ストレスは睡眠の質を下げ、睡眠不足はストレスへの耐性を下げます。この相互作用が腸に影響を与えることがあります。「ストレス対策」の一環として「睡眠の質の改善」に取り組むことは、理にかなったアプローチといえます。
次に読むことをおすすめする記事
【睡眠時無呼吸と腸内環境の深い関係|脳腸相関と改善策を解説】
IBSとSASの関係について理解が深まったところで、さらに『腸内環境』そのものに目を向けてみませんか。腸内細菌バランスやリーキーガットなど、本記事で触れた脳腸相関をもう一歩掘り下げて学べる内容です。
【睡眠時無呼吸症候群(SAS)とは?症状・検査・治療を専門医が解説】
お腹と睡眠の関係を学んだ皆さんには、SASそのものの症状・検査・治療の全体像も合わせて知っておくと、より包括的な理解が得られます。受診や検査を具体的に検討する際の道しるべとしてご活用ください。
睡眠時無呼吸症候群(SAS)は、放置すると生活の質だけでなく
命に関わる病気を引き起こすリスクがあります。
当院ではご自宅での簡易検査からスタートできます。
検査の流れ・費用・治療法は、SAS総合ページでわかりやすくまとめています。
参考文献
- The relationship between irritable bowel syndrome, the gut microbiome, and obstructive sleep apnea: the role of the gut-brain axis
- 著者: EMS Xerfan, et al.
- 掲載誌: Sleep and Breathing, 2024
- Poor Subjective Sleep Quality Predicts Symptoms in Irritable Bowel Syndrome Using the Experience Sampling Method
- 著者: Topan R, et al.
- 掲載誌: Am J Gastroenterol, 2024
- Intermittent hypoxia is involved in gut microbial dysbiosis in type 2 diabetes mellitus and obstructive sleep apnea-hypopnea syndrome
- 著者: SS Tang, et al.
- 掲載誌: World Journal of Gastroenterology, 2022
- Changes in the gut microbiota in mice exposed to chronic intermittent hypoxia
- 著者: ML Lu, et al.
- 掲載誌: Journal of Medical Microbiology, 2024
- Sleep disturbances in irritable bowel syndrome: A systematic review
- 著者: Tu Q, et al.
- 掲載誌: Neurogastroenterology & Motility





