血圧の薬が効きにくいと感じていませんか?
「毎日きちんと血圧の薬を飲んでいるのに、なかなか数値が下がらない」「朝起きると頭が重く、血圧も高い気がする」——このようなお悩みを抱えている方は少なくありません。
薬を飲んでいても血圧が安定しない場合、その背景に、睡眠時無呼吸症候群(SAS) が隠れている可能性があります。
睡眠時無呼吸症候群は、睡眠中に繰り返し呼吸が止まる病気で、高血圧との関連が研究で報告されています。
原因がわかれば、対処法も見えてきます。この記事では、睡眠時無呼吸症候群がなぜ血圧に影響を与えるのか、そのメカニズムと検査・治療についてお伝えします。

なぜ睡眠時無呼吸症候群が高血圧につながるのか
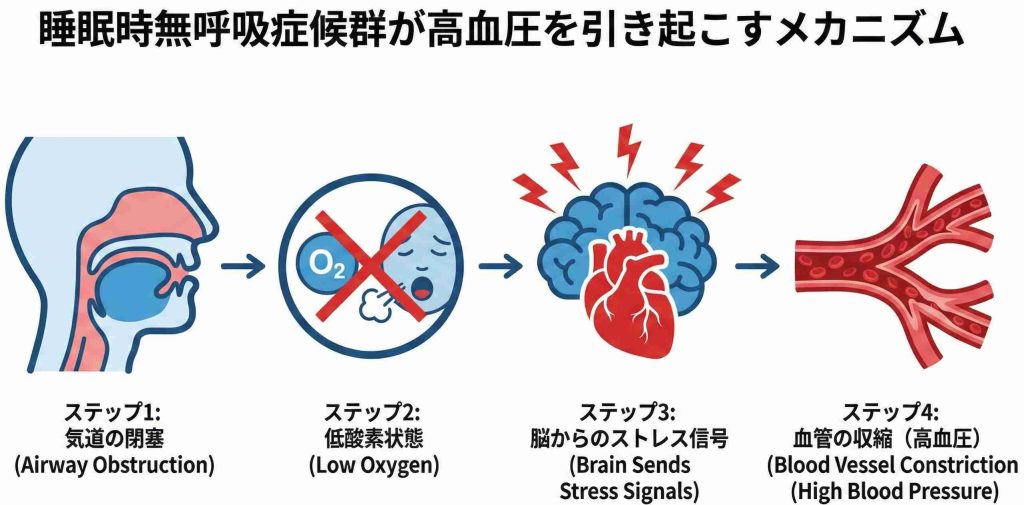
「通常、睡眠中は体がリラックスし、血圧も低下します。しかし、睡眠時無呼吸症候群の方の体内では、睡眠中にも負担がかかり続けています。
睡眠中の酸素不足が交感神経を刺激する
睡眠中に気道(空気の通り道)が塞がり呼吸が止まると、血液中の酸素濃度が低下します。すると脳は酸素不足を感知し、呼吸を再開させようと体を覚醒させます。
この際、体を活動状態にする「交感神経」が活発になります。交感神経が興奮すると、心拍数が上がり、末梢の血管が収縮して血圧が上昇します。
一晩に何度も呼吸が止まるたびに、この反応が繰り返されるため、血管が休まる時間が少なくなると考えられています。
夜間も血圧が下がらない「ノンディッパー型」
健康な方の血圧は、日中は高く、夜間の睡眠中は低くなるリズムを持っています(ディッパー型)。しかし、睡眠時無呼吸症候群がある方は、夜間の交感神経の活性化により、睡眠中でも血圧が下がりにくい、あるいは上昇してしまう場合があります。
これを医学用語で「ノンディッパー(Non-dipper)」や「ライザー(Riser)」と呼びます。夜間の高血圧は、昼間の高血圧と比べて心臓や脳への影響が大きいとされており、注意が必要です。
ただし、夜間高血圧があっても、適切な治療によって改善が期待できます。
「治療抵抗性高血圧」と睡眠時無呼吸症候群の関係
複数の降圧薬を服用しても血圧が目標値まで下がらない状態を「治療抵抗性高血圧」と呼びます。この状態の背景に、睡眠時無呼吸症候群が関係している場合があります。
高血圧患者の30〜50%に睡眠時無呼吸が合併
高血圧患者のうち、睡眠時無呼吸症候群を合併している割合は約30〜50%と言われています。 さらに、降圧薬を3種類以上飲んでも目標値まに達しない「治療抵抗性高血圧」の患者に限ると、合併率は約60~80%に達するという報告もあります。
つまり、薬の効果が十分に現れない場合、睡眠中の無呼吸が血圧上昇に影響している可能性があるということです。
早朝高血圧に注意
睡眠時無呼吸症候群がある方によく見られる特徴のひとつが「早朝高血圧」です。夜間を通じて交感神経が刺激され続けた結果、朝起きた直後の血圧が特に高くなる現象です。
以下のような症状がある場合は、早朝高血圧の可能性があります。
- 朝起きると頭痛や頭重感がある
- 午前中に体調がすぐれない
家庭用血圧計で起床直後の血圧を測定し、記録しておくと、受診時に医師への重要な情報となります。
高血圧と睡眠時無呼吸症候群が重なると循環器疾患のリスクが高まる
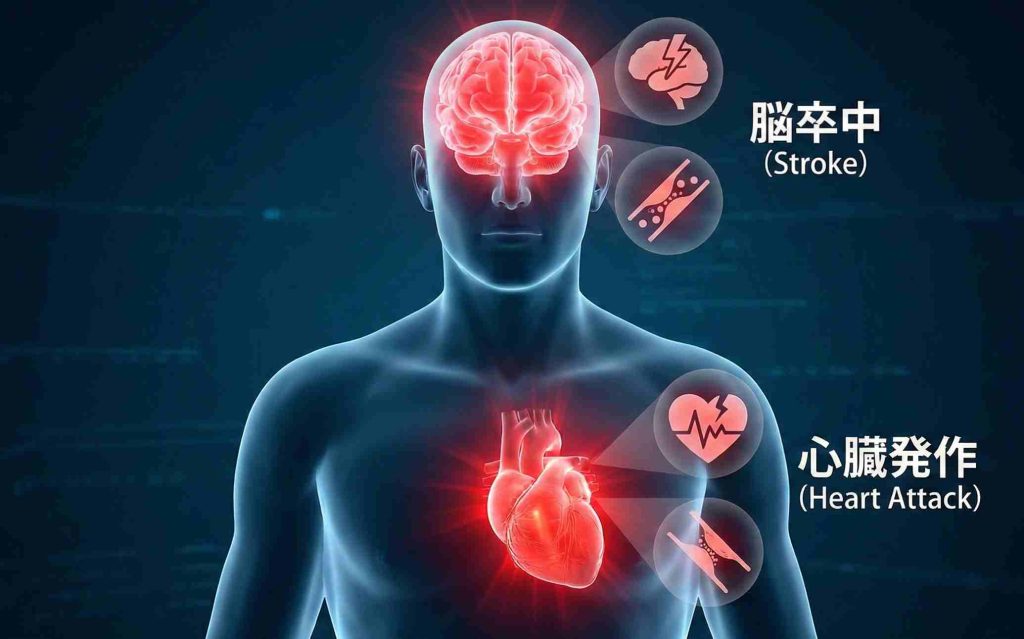
高血圧と睡眠時無呼吸症候群の両方がある場合、それぞれ単独の場合よりも循環器疾患のリスクが高まる可能性があります。ただし、早期に対処することでリスクの軽減が期待できます。

心臓への影響
無呼吸の間、心臓は酸素が不足した状態で血液を全身に送ろうと働きます。また、胸腔内の圧力変動により、心臓に物理的な負担がかかります。
これが長期間続くと、心臓の筋肉が厚くなる「心肥大」や、ポンプ機能が低下する「心不全」につながる可能性があります。また、動脈硬化の進行により、心筋梗塞のリスクが約2〜3倍になるという報告もあります。
脳への影響
血圧の急激な変動は、脳の血管にも影響を与えます。特に夜間や早朝の血圧上昇は、脳出血や脳梗塞の要因のひとつとされています。
睡眠時無呼吸症候群がある場合、脳卒中の発症リスクが約2倍になるという研究データもあります。
これらのリスクは、睡眠時無呼吸症候群の治療と血圧管理を並行して行うことで、軽減が期待できます。気になる症状がある方は、早めに医師にご相談ください。
こんな症状はありませんか?(セルフチェック)
以下の項目に複数当てはまる場合は、睡眠時無呼吸症候群の検査を検討されることをお勧めします。
- 大きないびきをかく(または呼吸が止まっていると指摘される)
- 朝起きた時に頭痛や頭重感がある(早朝高血圧のサイン)
- 日中に強い眠気を感じる
- 夜中に何度もトイレで目が覚める(夜間頻尿)
- 薬を飲んでいるのに血圧が下がりにくい
当てはまる項目があっても、必ずしも睡眠時無呼吸症候群とは限りません。気になる場合は、自己判断せずに医療機関にご相談ください。
検査の流れ|自宅でできる簡易検査と精密検査

睡眠時無呼吸症候群の検査は、自宅で行える方法が普及しており、入院の必要がないケースがほとんどです。
簡易検査(スクリーニング)
自宅で眠る際に、指先や鼻に小さなセンサーを装着して測定します。血液中の酸素濃度や呼吸の状態を確認できます。機器はクリニックから貸し出されることが多く、普段通りの環境で検査できます。
精密検査(PSG:ポリソムノグラフィー)
簡易検査で睡眠時無呼吸症候群の疑いがあった場合に行います。脳波、眼球の動き、心電図などを同時に測定し、無呼吸の重症度(AHI:1時間あたりの無呼吸・低呼吸の回数)を正確に診断します。最近は自宅で精密検査ができる医療機関も増えています。
CPAP療法による血圧への効果
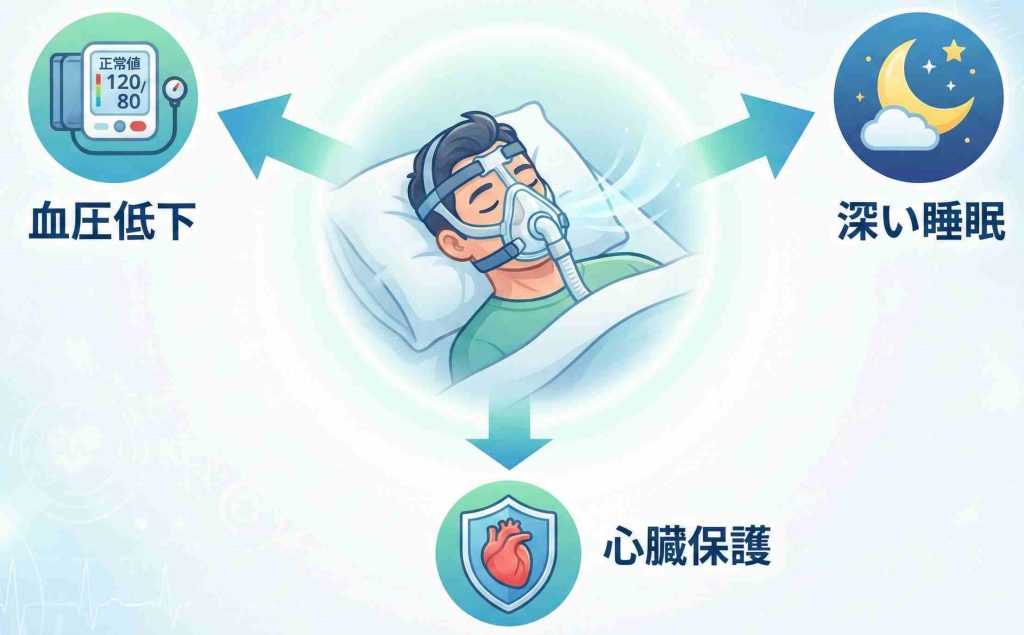
睡眠時無呼吸症候群と診断された場合、中等症から重症の方には「CPAP(シーパップ:持続陽圧呼吸療法)」が第一選択の治療法とされています。
CPAPとは
睡眠中に鼻に装着したマスクから空気を送り込み、気道を広げて呼吸を確保する治療法です。無呼吸を防ぐことで、夜間の交感神経の興奮を抑え、血圧の安定につながる可能性があります。
血圧低下に関する研究報告
2024年に発表された治療抵抗性高血圧と睡眠時無呼吸症候群に関するメタ解析では、CPAP治療により24時間の収縮期血圧(上の血圧)が平均で約6mmHg低下したと報告されています。
血圧が数mmHg下がるだけでも、脳卒中や心筋梗塞のリスク軽減につながるとされており、継続的な治療が推奨されています。
生活習慣の見直しも併せて
CPAP療法と併せて、生活習慣の見直しも血圧管理に役立ちます。特に肥満がある方は、減量と減塩を組み合わせることで、血圧改善の効果が高まる可能性があります。

よくある質問(Q&A)
Q. 痩せていても睡眠時無呼吸症候群になりますか?
A. なる可能性があります。日本人は欧米人と比べてあごが小さい傾向があり、痩せていても気道が狭くなりやすい骨格の方がいます。体型だけで判断せず、症状があれば検査を受けることをお勧めします。
Q. CPAP治療を始めたら、血圧の薬をやめられますか?
A. 自己判断での中止は避けてください。CPAP治療によって血圧が改善し、薬を減らせる可能性はありますが、完全に中止できるとは限りません。血圧の推移を見ながら、必ず医師と相談して薬の量を調整してください。
Q3. 検査は痛みや苦しさがありますか?
A. 簡易検査は指先や鼻にセンサーをつけるだけで、痛みはありません。精密検査も体に複数のセンサーを装着しますが、苦痛を伴うものではなく、普段通りに眠りながら行えます。
地域での受診の目安や検査の選び方を、金沢周辺向けに整理しました。
金沢で睡眠時無呼吸症候群を疑ったときの受診の目安
まとめ
降圧薬を服用しても血圧が安定しない場合、その背景に睡眠時無呼吸症候群が関係している可能性があります。睡眠中の無呼吸は交感神経を刺激し、夜間や早朝の血圧上昇につながることがあります。
睡眠時無呼吸症候群は、検査で診断し、CPAP療法などで治療できる病気です。治療を継続することで、血圧の改善や循環器疾患のリスク軽減が期待できます。
以下のような症状が続く場合は、医療機関への相談をご検討ください。
- いびきが大きい、または呼吸が止まっていると指摘された
- 朝起きた時に頭痛がある
- 降圧薬を飲んでいるのに血圧が下がりにくい
血圧と睡眠の両方をケアすることが、将来の健康を守ることにつながります。
受診の目安
すぐに医療機関へ
- 睡眠中に長時間呼吸が止まっていると指摘された
- 日中に意識が遠のくほどの強い眠気がある
- 胸の痛みや動悸、息切れがある
近いうちに相談を
- 降圧薬を3種類以上服用しても血圧が下がらない
- 朝起きた時の頭痛が続く
- 大きないびきを指摘されている
セルフケアで様子を見ながら相談を検討
- 軽いいびきがある
- たまに熟睡感がない
次に読むことをおすすめする記事
【睡眠時無呼吸症候群で心筋梗塞・脳梗塞に?死亡リスクと予防法を解説】
薬が効かない高血圧とSASの関係を知ると、『このまま放置したらどれくらい危ないのか』が気になる方も多いと思います。こちらの記事では、心筋梗塞・脳梗塞リスクをデータとともに整理し、検査や治療で何ができるかをさらに詳しく解説しています。
【睡眠不足だと血糖値が下がらない?睡眠時無呼吸と「インスリン抵抗性」の真実】
高血圧と同じく、糖尿病や血糖値のコントロールも睡眠の影響を強く受けます。こちらの記事では、睡眠時無呼吸や睡眠不足がインスリン抵抗性にどう関わるのかを解説しており、生活習慣病全体をトータルに考えたい方に役立つ内容です。
睡眠時無呼吸症候群(SAS)は、放置すると生活の質だけでなく
命に関わる病気を引き起こすリスクがあります。
当院ではご自宅での簡易検査からスタートできます。
検査の流れ・費用・治療法は、SAS総合ページでわかりやすくまとめています。
参考文献
- Effect of Continuous Positive Airway Pressure on Blood Pressure in Patients with Resistant Hypertension and Obstructive Sleep Apnea: An Updated Meta-analysis
- 著者: Sun L, et al.
- 掲載誌: Current Hypertension Reports, 2024
- Effect of CPAP therapy on blood pressure in patients with obstructive sleep apnoea: a worldwide individual patient data meta-analysis
- 著者: Pengo MF, et al.
- 掲載誌: European Respiratory Journal , 2025
- Sleep Duration and Quality: Impact on Lifestyle Behaviors and Cardiometabolic Health: A Scientific Statement From the American Heart Association
- 著者: St-Onge MP, et al.
- 掲載誌: Circulation, 2016 (Reaffirmed 2021)
- 高血圧治療ガイドライン2019 (JSH2019)
- 発行: 日本高血圧学会, 2019
- 概要: 日本国内における高血圧診療の標準ガイドライン。睡眠時無呼吸症候群合併高血圧の管理について詳述されている。
- Obstructive Sleep Apnea, CPAP and Arterial Hypertension: A Cardiologist’s View Point
- 著者: G Grassi, et al.
- 掲載誌: Archivos de Bronconeumología, 2021








