睡眠時無呼吸症候群(SAS)は、睡眠の質を低下させるだけでなく、放置すると心臓や血管に負担をかける可能性がある疾患です。「いびきがうるさいと言われた」「十分寝ているはずなのに昼間眠い」といった悩みの背景には、肥満以外にもさまざまな原因が隠れていることがあります。
この記事では、睡眠時無呼吸症候群のメカニズムと原因について、医学的根拠に基づいて解説します。

なぜ睡眠中に呼吸が止まるのか?
睡眠時無呼吸症候群(Sleep Apnea Syndrome:SAS)とは、睡眠中に呼吸が止まる「無呼吸」や、呼吸が浅くなる「低呼吸」が繰り返される疾患です。医学的には、10秒以上の気流停止を「無呼吸」と定義し、無呼吸や低呼吸が1時間あたり5回以上認められる場合に診断されます。
睡眠中に呼吸が止まる原因は、大きく2つのタイプに分けられます。
閉塞性睡眠時無呼吸タイプ(OSAS)
SAS患者さんの9割以上がこのタイプに該当します。空気の通り道である「上気道(のど)」が物理的に塞がることで起こります。
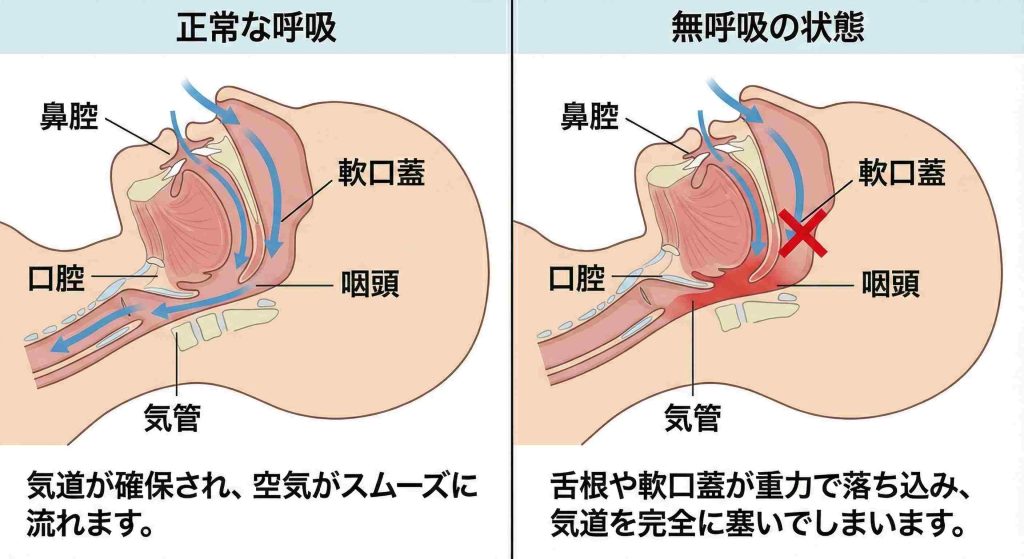
起きているときは筋肉が気道を支えていますが、眠りにつくと全身の筋肉が緩みます。このとき、重力の影響で舌の付け根(舌根)や軟口蓋(のどちんこ周辺)が奥へ落ち込み、気道を狭くしたり完全に塞いだりします。狭い隙間を空気が通ろうとして振動音が鳴るのが「いびき」であり、完全に塞がると「無呼吸」になります。
中枢性睡眠時無呼吸タイプ(CSAS)
気道は開いているものの、呼吸を司る脳の呼吸中枢からの指令が出なくなるタイプです。心不全などの心臓疾患や、脳卒中の後遺症をお持ちの方に見られることがありますが、全体の数%と少数にとどまります。
多くの場合は「のどが塞がる」という物理的な問題が原因です。そのため、気道を狭くしている要因を特定し、取り除くことが治療の鍵となります。
身体的特徴が原因となるケース
「睡眠時無呼吸症候群=太っている人の病気」というイメージをお持ちの方は多いかもしれません。たしかに肥満は主要なリスク要因ですが、日本人の場合、痩せている方でも発症するケースが少なくありません。
首回りの脂肪沈着(肥満の影響)
体重が増えると、お腹周りだけでなく、首やのどの内側にも脂肪がつきます。これにより気道自体が狭くなり、少し筋肉が緩んだだけで閉塞しやすくなります。首が太く短い体型の方は、特に注意が必要とされています。体型の方は注意が必要です。
日本人に多い骨格的要因(小顎症)
「痩せているから大丈夫」とは限らない
「睡眠時無呼吸症候群=肥満の人がなる病気」というイメージをお持ちの方は多いかもしれません。しかし、日本の臨床現場では、BMIが25未満の「痩せ型〜普通体型」の患者さんも決して珍しくありません。
脂肪がついていないのに、なぜ無呼吸になるのでしょうか。その背景には、日本人に多い骨格的な特徴が関係しています。
欧米人との骨格の違い
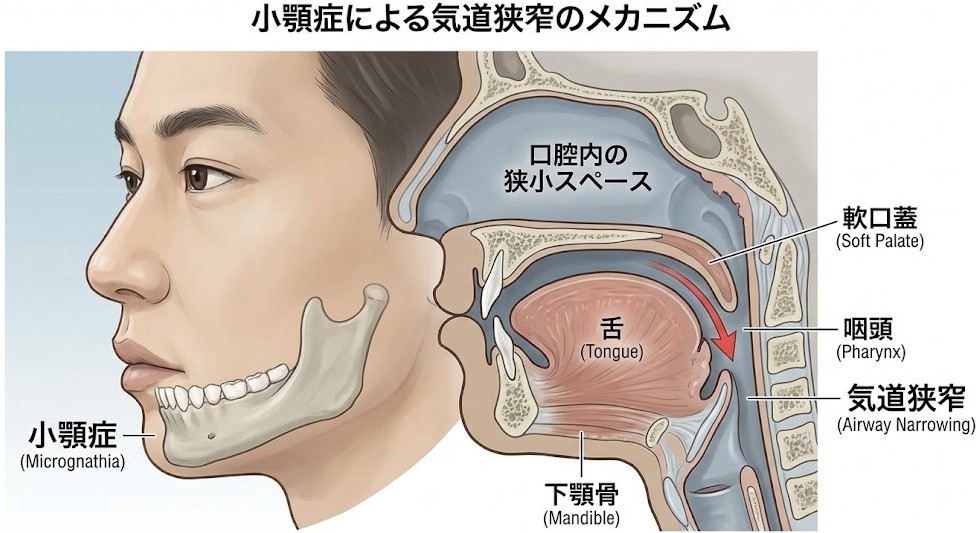
呼吸をするための空気の通り道(気道)は、のどの奥にあります。この気道の広さを十分に確保できるかどうかは、あごの大きさと深く関係しています。
欧米人と日本人では、骨格に以下のような傾向の違いがあるとされています。欧米人はあごが前方に発達している傾向があり、のどのスペースが広いため、多少体重が増えても気道が確保されやすいといわれています。一方、日本人はあごが小さい(小顎)、あるいは後退している傾向があり、もともとのどのスペースが狭い方が多いとされています。
あごが小さいと、口の中の容積が狭くなり、舌が収まるスペースも限られます。起きているときは筋肉が舌を支えていますが、仰向けで眠って全身の力が抜けると、行き場を失った舌が重力でのどの奥に落ち込みます。これを「舌根沈下」といいます。その結果、太っていなくても舌が気道をふさいでしまい、無呼吸が起こることがあるのです。
「太っていないのにいびきがひどい」「家族に息が止まっていると言われた」という方は、この骨格要因が関係している可能性があります。
「隠れ無呼吸」になりやすい人の特徴
体重が標準以下であっても、以下のような特徴に当てはまる方は注意が必要です。これは脂肪の問題ではなく「骨格の構造」の問題であるため、ダイエットだけでは改善が難しいことが多いとされています。
- あごが小さい、小顔である
- 横顔を見た時、あごが後ろに下がっている
- 歯並びが悪い、歯が重なっている(あごのスペース不足)
- 下あごより上あごが前に出ている(いわゆる出っ歯傾向)
加齢による変化にも注意が必要です
「若い頃は大丈夫だった」という方も油断はできません。年齢を重ねると、のどの筋肉(気道を支える力)が徐々に衰えていきます。
もともと骨格的に気道が狭い方の場合、加齢による筋力低下が加わることで、40代・50代になってから激しいいびきや無呼吸が現れ始めるケースも少なくありません。
骨格が原因の場合の治療について
骨格が原因の睡眠時無呼吸症候群は、体重管理だけでは改善が難しいことがあります。「痩せているから大丈夫」と放置せず、CPAP療法やマウスピース(口腔内装置)など、骨格に合わせた治療を検討することが大切です。
気になる症状がある場合は、早めに専門医へご相談ください。適切な治療を受けることで、症状の改善だけでなく、将来の健康リスクを減らすことにもつながります。
扁桃肥大やアデノイド
子どもや若年層の無呼吸の原因として多いのが、扁桃腺やアデノイド(鼻の奥のリンパ組織)の肥大です。これらが大きすぎると物理的に気道を塞いでしまいます。成人の場合でも、過去の炎症などで肥大が残っていると原因になることがあります。
生活習慣が症状を悪化させることも
身体的な特徴に加え、日々の生活習慣が症状を悪化させる要因になっていることも少なくありません。
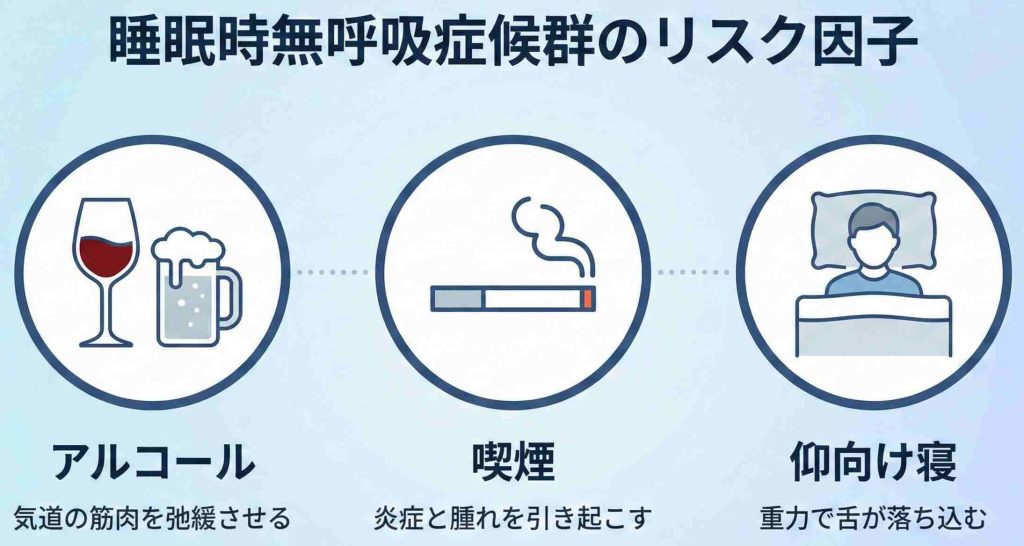
アルコールによる筋肉の弛緩
寝酒は睡眠の質を下げる代表的な要因です。アルコールには筋肉の緊張を緩める作用(筋弛緩作用)があり、お酒を飲んで寝ると普段よりものどの筋肉が緩み、舌根が落ち込みやすくなります。「お酒を飲んだ日だけいびきをかく」という現象は、この作用によるものと考えられています。
喫煙による炎症とむくみ
タバコの煙はのどの粘膜を刺激し、慢性的な炎症やむくみ(浮腫)を引き起こすことがあります。気道の粘膜が腫れると空気の通り道が狭くなり、無呼吸のリスクが高まる可能性があります。
仰向け寝の影響
重力の影響を最も受けやすいのが「仰向け」の姿勢です。仰向けで寝ると、舌や軟口蓋がのどの奥へ垂直に落ち込みやすくなります。軽症の方であれば、抱き枕などを活用して「横向き」に寝るだけで、いびきや無呼吸が改善することもあります。
骨格は変えられませんが、生活習慣は見直すことができます。これらの要因が重なることで、症状の重症度が左右されます。
放置すると高まる合併症リスク

睡眠時無呼吸症候群の問題点は、睡眠中に体が低酸素状態に陥り、血管や心臓に負担がかかり続けることにあります。医学的研究により、未治療のSASは複数の生活習慣病と関連があることが報告されています。ただし、適切な治療を行うことでリスクの軽減が期待できます。

高血圧・心臓病・脳卒中との関連
呼吸が止まると体内の酸素濃度が下がり、脳は交感神経を活性化させて血圧を上昇させます。これが毎晩繰り返されることで血管への負担が蓄積し、動脈硬化が進行する可能性があります。
研究によると、重症のSAS患者さんは、健常者と比較して脳卒中や心筋梗塞の発症リスクが約2〜4倍高まるとの報告があります。また、薬が効きにくい「治療抵抗性高血圧」の背景に無呼吸が隠れているケースも指摘されています。

糖尿病(インスリン抵抗性)への影響
睡眠不足や低酸素状態は、血糖値を下げるホルモン「インスリン」の働きを低下させる(インスリン抵抗性)ことが知られています。SASは糖尿病との合併率が高く、SASを治療することで血糖コントロールが改善したという報告もあります。

日中の強い眠気による事故リスク
質の良い睡眠が取れないため、日中に強い眠気に襲われることがあります。これは居眠り運転や労働災害などにつながるリスクがあり、ご本人だけでなく周囲の安全にも関わる問題です。
原因と重症度に合わせた治療法
SASの治療は「原因」と「重症度」に合わせて選択されます。主な治療法は以下の3つです。

CPAP療法(シーパップ)
現在、世界的に最も普及している標準的な治療法です。就寝中に鼻マスクを装着し、機械から空気を送り込みます。その風圧(陽圧)で気道を内側から広げ、閉塞を防ぎます。
装着している間だけ効果がある対症療法ですが、即効性があり、心血管疾患のリスク軽減が期待されています。
マウスピース(OA:口腔内装置)
軽症〜中等症の方や、あごが小さいことが原因の方に適しています。下あごを数ミリ前に出した状態で固定するマウスピースを装着し、気道を広く保ちます。歯科で作成できますが、SAS治療に詳しい医師と歯科医の連携が必要です。
生活習慣の改善
軽症の場合、生活習慣の見直しだけで改善することもあります。肥満がある場合は減量が根本的な治療につながる可能性があります。また、横向きで寝る習慣をつけることや、飲酒・喫煙を控えることも有効とされています。
受診の目安とセルフチェック
以下のような症状がある場合は、専門医への相談をお勧めします。
受診の目安(セルフチェック)
- 家族から「寝ている時に息が止まっている」「いびきが突然止まり、大きな音で再開する」と言われた。
- たっぷりと寝たはずなのに、日中の眠気がひどい。
- 起床時に頭痛がする、口が乾いている。
- 夜中に何度もトイレに起きる。

検査の流れ
- 簡易検査(自宅): 自宅に郵送されたセンサーを指や鼻につけて寝るだけの簡単な検査です。酸素濃度や呼吸状態を調べます。
- 精密検査(PSG:ポリソムノグラフィー): 簡易検査で疑いがある場合に行います。1泊入院し、脳波や筋電図なども含めて睡眠状態を詳細に解析します。これにより確定診断と治療方針の決定を行います。

原因を踏まえて「次に何をするか(受診の目安・検査の選び方)」を、金沢周辺向けに整理しています。
金沢の睡眠時無呼吸症候群(SAS)ガイド
まとめ
睡眠時無呼吸症候群は、肥満の方だけがなる疾患ではありません。日本人は骨格的な特徴から、痩せていても発症するリスクがあります。
原因を正しく理解し、適切な治療を受けることで、将来の心血管疾患リスクの軽減や、日々の生活の質の向上が期待できます。いびきや日中の眠気が気になる場合は、自己判断せずに早めに専門医へご相談ください。
Q&A
Q. 痩せれば症状は改善しますか?
肥満が主な原因であれば、減量によって症状が大きく改善する可能性があります。ただし、骨格(あごの小ささ)や加齢による筋力低下が原因の場合は、体重を減らしても無呼吸が改善しないことがあります。ご自身に合った治療方針について、医師にご相談されることをお勧めします。
Q. 治療費は保険適用になりますか?
一定の条件を満たせば、健康保険が適用される場合があります。簡易検査やPSG検査でAHI(無呼吸低呼吸指数)などの基準値を超えた場合、CPAP治療やマウスピース作成が保険適用の対象となることがあります。詳しい適用条件や費用については、受診される医療機関にお問い合わせください。
次に読むことをおすすめする記事
【睡眠時無呼吸症候群の検査とは?費用や自宅での流れを解説】
SASの原因について理解できたら、次は“実際にどう検査するのか”を知っておくと安心です。自宅でできる簡易検査から精密検査、費用や保険適用の目安まで、受診を検討中の方に役立つ内容です。
【睡眠時無呼吸と腸内環境の深い関係|脳腸相関と改善策を解説】
SASについて学ぶと、“いびきや眠気だけでなく、なぜ生活習慣病が増えるのか”と疑問に思う方も多いようです。腸内環境との意外な繋がりを知ることで、食事や生活習慣の見直しにもつなげやすくなります。
睡眠時無呼吸症候群(SAS)の総合ガイド(症状・検査・治療・費用)はこちら
睡眠時無呼吸症候群(SAS)の記事一覧へ(カテゴリトップ)
参考文献
- Obstructive Sleep Apnea: Pathophysiology and Treatment
- 著者: JW Jang . et al.
- 掲載誌: Journal of Oral Medicine and Pain, 2024
- Association Between Obstructive Sleep Apnea and Cardiovascular Risk: A Systematic Review and Meta-Analysis
- 著者: ML Craciun. et al.
- 掲載誌: Medicina (MDPI), 2025
- The Effects of Obstructive Sleep Apnea on the Cardiovascular System: A Comprehensive Review
- 著者: MV DiCaro. et al.
- 掲載誌: Journal of Clinical Medicine, 2024
- The prevalence of obstructive sleep apnea in Japanese asthma patients
- 著者: M Yasuda. et al.
- 掲載誌: Allergy, Asthma & Clinical Immunology, 2024
- 睡眠時無呼吸症候群(SAS)の診療ガイドライン2020
- 監修: 日本呼吸器学会
- 発行: 南江堂, 2020年
睡眠時無呼吸症候群(SAS)は、いびきや日中の眠気だけでなく、
高血圧・心疾患・脳卒中など深刻な合併症につながることがあります。
「自分も当てはまるかも」と感じた方は、
まずはSAS総合ページで検査の流れ・費用・治療法をまとめてご確認ください。










