「家族からいびきがうるさいと言われた」「寝ている時に息が止まっていると指摘された」「しっかり寝たはずなのに、日中どうしても眠気が取れない」——このような症状に心当たりはありませんか。
こうした症状は、単なる疲れや体質ではなく、睡眠時無呼吸症候群(SAS:Sleep Apnea Syndrome)という病気が隠れている可能性があります。
「検査ってどんなことをするの?」「入院が必要?」「痛くないの?」といった不安をお持ちの方も多いでしょう。この記事では、SASの検査内容や流れ、費用の目安について解説します。

その眠気やいびき、睡眠時無呼吸症候群のサインかもしれません
睡眠時無呼吸症候群(SAS)とは、睡眠中に何度も呼吸が止まったり、浅くなったりして、体内の酸素が不足してしまう病気です。
ご自身ではぐっすり眠っているつもりでも、脳や体は十分な休息を取れていないことがあります。まずは以下のセルフチェックリストで、ご自身の状態を確認してみましょう。
以下の項目に複数当てはまる場合、SASの可能性が考えられます。
- 大きないびきをかくと指摘される(特に途中で音が止まり、その後「ガガッ」と再開するパターン)
- 睡眠中に呼吸が止まっていると言われたことがある
- 夜中に何度もトイレに起きる(夜間頻尿)
- 起床時に頭痛や口の渇きがある
- 日中、仕事中や運転中に強い眠気に襲われる
- 集中力が続かず、倦怠感が取れない
「いびきが止まってから、あえぐように呼吸を再開する」というパターンは、閉塞性睡眠時無呼吸(OSAS)の典型的な特徴です。これは、舌や脂肪組織によって気道(空気の通り道)が塞がれることで起こります。
いびきは「よく眠れている証拠」ではなく、「気道が狭くなっているサイン」と捉えることが大切です。気になる症状がある場合は、早めに検査を検討されることをお勧めします。


睡眠時無呼吸症候群の検査は主に2種類あります
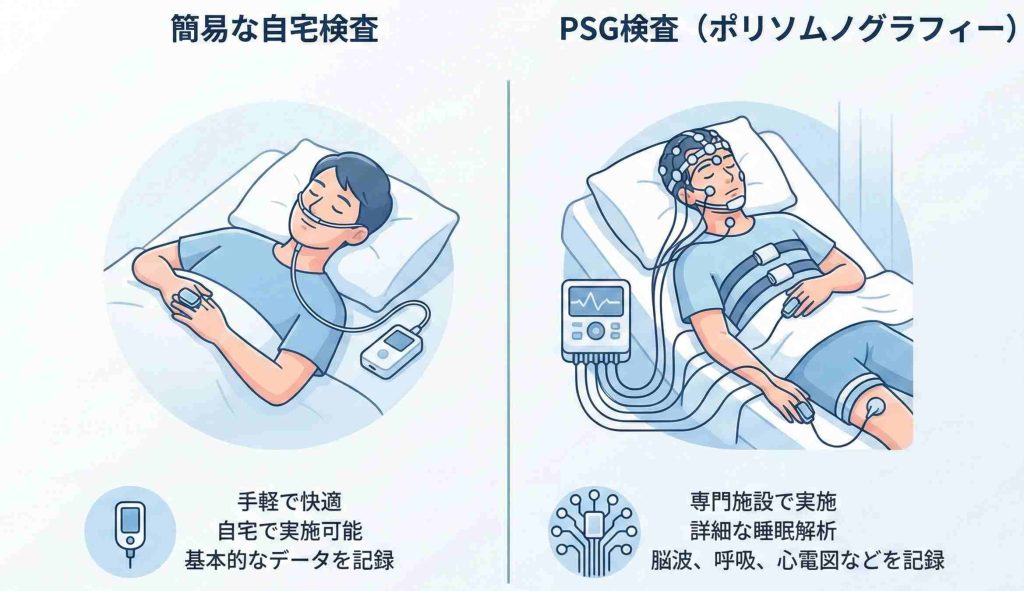
SASの検査には、大きく分けて「簡易検査」と「精密検査(PSG検査)」の2つがあります。どちらも痛みはなく、まずは自宅で手軽に行える簡易検査から始めるのが一般的です。
「どの検査を選べばいい?」という方向けに、金沢周辺での検査の考え方をまとめています。
金沢のSAS検査の選び方(簡易検査・PSG)
1. 自宅でできる「簡易検査(スクリーニング検査)」
最初に行うのがこの検査です。医療機関から貸し出される小さな機器を自宅に持ち帰り、就寝時に装着してデータを記録します。
簡易検査で測定する主な項目は、指先に付けたセンサーで測る血液中の酸素濃度(SpO2)、鼻の下に装着する細いチューブ状のセンサーで確認する呼吸の有無、そして機器本体で感知するいびきや体位などです。
いつものベッドで寝ながら検査ができるため、負担が少ないのがメリットです。ただし、脳波を測定しないため、実際に眠っているかどうかまでは正確に判別できず、重症度の判定には限界がある場合もあります。
2. 確定診断のための「精密検査(PSG検査)」
簡易検査でSASの疑いが高い場合や、より詳しい診断が必要な場合に行うのがPSG(ポリソムノグラフィー)検査です。SAS診断の標準的な検査方法とされています。
PSG検査では、簡易検査の項目に加えて、脳波、眼球運動(レム睡眠・ノンレム睡眠の判定に使用)、筋電図(あごの動き)、心電図、胸と腹の動きなどを総合的に測定します。これにより、睡眠の質や深さまで正確に把握できます。
従来は1泊入院が必要でしたが、近年は機器を借りて自宅で実施できる「在宅PSG検査」に対応している医療機関も増えています。
どちらの検査も、体にセンサーを貼り付けるだけです。針を刺したり、痛みを感じたりすることはありませんのでご安心ください。
検査から診断までの流れ
実際に受診してから診断が確定するまでの一般的な流れをご説明します。
ステップ1:問診と診察
まず医師が症状について伺います。日中の眠気の程度を測るために「ESS(エプワース眠気尺度)」という問診票がよく使われます。また、喉の奥の形状や扁桃腺の大きさなどを確認し、気道が狭くなりやすい形態かどうかを診察します。
ステップ2:簡易検査の実施(自宅)
問診でSASの疑いがあれば、簡易検査キットを手配します。クリニックで直接受け取るか、検査会社から自宅へ郵送される形式が一般的です。就寝前にご自身でセンサーを装着し、1〜2晩データを記録したあと、指定の方法で機器を返却します。
ステップ3:検査結果の判定
検査結果が出たら、医師から説明を受けます。ここで重要になるのがAHI(無呼吸低呼吸指数)という数値です。
AHI(Apnea Hypopnea Index)とは、睡眠1時間あたりに10秒以上の無呼吸や低呼吸が何回起きたかを示す指標です。一般的に、5〜15回未満が軽症、15〜30回未満が中等症、30回以上が重症と分類されます。
ステップ4:必要に応じて精密検査へ
簡易検査の結果でAHIが高く、症状も明らかな場合は、そのまま治療へ進むこともあります。診断が確定しきれない場合(AHIが中等度の場合など)は、より正確なPSG検査を行って確定診断を下します。
「入院が必要かどうか」は検査の種類と医療機関の設備によります。仕事などで入院が難しい方は、在宅PSGや、夕方入院・早朝退院の1泊入院に対応しているクリニックを選ぶとよいでしょう。

検査にかかる費用と期間の目安
睡眠時無呼吸症候群の検査は、原則として健康保険が適用されます。以下は、3割負担の方の一般的な自己負担額の目安です。
費用の目安(保険適用・3割負担)
| 項目 | 費用の目安 | 備考 |
| 初診料・診察代 | 約1,000円〜3,000円 | 医療機関の規模や処方内容により変動 |
| 簡易検査(自宅) | 約3,000円 前後 | 検査判断料含む |
| PSG検査(1泊入院) | 約30,000円〜40,000円 | 入院基本料・個室代により変動あり |
| PSG検査(在宅) | 約10,000円〜15,000円 | 実施医療機関は限られる |
1割負担の方は、上記金額の約3分の1が目安となります。入院PSGの場合、食事代や個室ベッド代が別途かかることがありますので、事前に医療機関へ総額を確認しておくと安心です。
結果が出るまでの期間は、簡易検査が機器返却後1〜2週間程度、PSG検査はデータ解析に時間を要するため2〜3週間程度が一般的です。
検査を受ける意義——放置した場合のリスクについて
SASは単に眠いだけの病気ではありません。適切な検査と治療を受けることが重要な理由をご説明します。
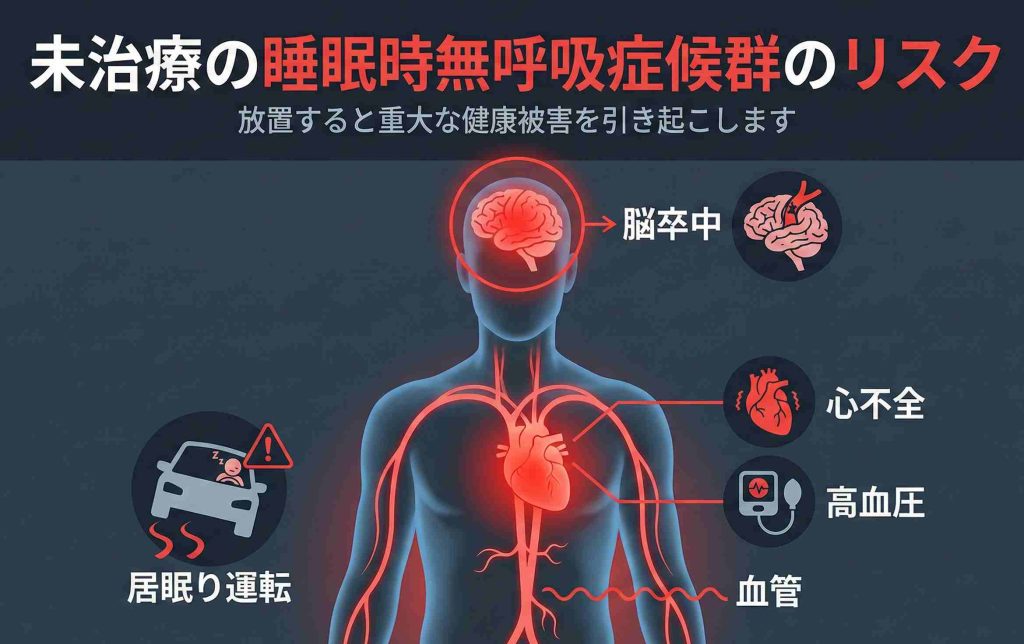
心臓や脳の血管に負担がかかる可能性があります
睡眠中に呼吸が止まると、体は酸素不足の状態になり、心臓や血管に負担がかかります。これが毎晩繰り返されることで、高血圧や脳卒中、心筋梗塞などのリスクが高まる可能性があります。
研究報告によると、SAS患者の約半数が高血圧を合併しているとされ、特に「薬が効きにくいタイプの高血圧(治療抵抗性高血圧)」の原因になることがあります。また、重症のSASを治療せずに放置すると、心血管イベント(脳梗塞や心不全など)の発症リスクが健常者と比べて約3〜4倍にまで高まるという報告もあります。

日中の眠気による事故にも注意が必要です
SAS特有の強い眠気は、居眠り運転の原因になることがあります。医学論文では、SAS患者は健常者に比べて交通事故を起こすリスクが2.4倍高いというデータが報告されています。ご自身の安全だけでなく、周囲の方の安全を守るためにも、早めの検査・治療が大切です。
なお、「若いから大丈夫」「痩せているから関係ない」と思われがちですが、日本人を含むアジア人は欧米人に比べてあごが小さい傾向があり、肥満でなくてもSASになりやすい骨格的特徴があるとされています。

よくある質問
Q1. 痩せている女性でも検査は必要ですか?
A. SASは「太った男性の病気」というイメージがありますが、閉経後の女性や、あごが小さい方は、痩せていても気道が塞がりやすい場合があります。症状に心当たりがあれば、体型にかかわらず検査を検討されることをお勧めします。

Q2. 検査は痛いですか?
A. 簡易検査も精密検査(PSG)も、テープやバンドでセンサーを肌に固定するだけです。注射や切開などは行いませんので、痛みの心配はありません。
Q3. 治療すればいびきは治りますか?
A. 検査でSASと診断された場合、CPAP(シーパップ)療法(鼻から空気を送り込むマスク治療)が一般的に行われます。治療を開始したその日から「いびきが減った」「朝の目覚めが良くなった」と感じる方が多いと報告されています。
まとめ
睡眠時無呼吸症候群は、ご自身では気づきにくい病気ですが、放置するとさまざまな健康上のリスクにつながる可能性があります。一方で、正しく検査を受けて適切な治療を行えば、生活の質が大きく改善することが期待できる病気でもあります。
検査は痛みもなく、まずは自宅でできる簡易検査から始められます。家族にいびきを指摘された方、日中の眠気がつらい方、朝起きた時に頭痛がある方は、まずは近くの医療機関で簡易検査について相談されてみてはいかがでしょうか。
受診の目安
すぐに医療機関へ相談されることをお勧めするケース
- 睡眠中に呼吸が止まっていると家族に指摘された
- 日中、運転中や仕事中に強い眠気で意識が飛びそうになる
- 息苦しさで夜中に何度も目が覚める
近いうちに受診を検討していただきたいケース
- 大きないびきを指摘されている
- 朝起きた時に頭痛や口の渇きがある
- 十分寝ているはずなのに日中の眠気が取れない
まずはセルフチェックで様子を見るケース
- 軽いいびきがある程度で、日中の症状は特にない
- 疲れている時だけいびきをかく
次に読むことをおすすめする記事
【睡眠時無呼吸症候群の治療法|CPAP・マウスピース・費用の解説】
「検査で異常が見つかったら、その後どうなるの?」と気になる方も多いと思います。本記事で検査の流れを理解したら、次は実際の治療法やCPAP・マウスピースの進め方、費用・期間の目安を知っておくと安心です。
【睡眠時無呼吸症候群で心筋梗塞・脳梗塞に?死亡リスクと予防法を解説】
検査の重要性を理解すると、「放置するとどこまで危険なのか?」という疑問も生じやすくなります。心筋梗塞・脳梗塞との関係や予防のポイントを知ることで、検査や治療を続ける意味がより具体的にイメージしやすくなります。
検査から治療までの流れがわかる睡眠時無呼吸症候群(SAS)総合ガイドはこちら
睡眠時無呼吸症候群(SAS)の記事一覧へ(カテゴリトップ)
参考文献
- 睡眠時無呼吸症候群(SAS)の診療ガイドライン2020
- 編集: 日本呼吸器学会・日本睡眠学会
- 発行: 南江堂, 2020年
- The Effects of Obstructive Sleep Apnea on the Cardiovascular System: A Comprehensive Review
- 著者: MV DiCaro, et al.
- 掲載誌: Journal of Clinical Medicine (MDPI), 2024
- Risk of Motor Vehicle Accidents in Obstructive Sleep Apnea: Comparative Analysis of CPAP Versus Surgery
- 著者: EM Sina, et al.
- 掲載誌: Otolaryngol Head Neck Surg, 2025
- Sleep-Disordered Breathing and Hypertension—A Systematic Review
- 著者: A Battisha, et al.
- 掲載誌: Journal of Clinical Medicine (MDPI), 2025
- Prevalence and determinants of high-risk obstructive sleep apnea among hypertensive patients in referral hospitals of the Amhara Region, Northwest Ethiopia, 2022
- 著者: A Battisha, et al.
- 掲載誌: Frontiers in Sleep, 2025
睡眠時無呼吸症候群(SAS)は、いびきや日中の眠気だけでなく、
高血圧・心疾患・脳卒中など深刻な合併症につながることがあります。
「自分も当てはまるかも」と感じた方は、
まずはSAS総合ページで検査の流れ・費用・治療法をまとめてご確認ください。










