「食事量は減らしているはずなのに、なぜか体重が落ちない……」
「ジムに通う元気もないほど、日中だるくて仕方がない」
もしこのような悩みを抱えているなら、それは「意志の弱さ」のせいではないかもしれません。
近年の医学研究では、ダイエットの成否に「睡眠の質」が深く関わっていることが明らかになってきています。食事や運動と同じくらい、あるいはそれ以上に、睡眠が体重管理に影響を与える可能性があるのです。
この記事では、「食べてないのに痩せない」という現象の背景にあるホルモンのメカニズムと、睡眠時無呼吸症候群(SAS)やCPAP治療との関係について解説します。

「痩せられない」のは意志の弱さではありません
なぜ食事制限だけでは痩せにくいのか
多くのダイエット指導では「摂取カロリーを減らし、消費カロリーを増やす」ことが基本とされています。計算上はそれで体重が減るはずですが、実際には「カロリーを制限しているのに体重が動かない」という壁にぶつかる方が少なくありません。
この現象には、体の防御反応である「基礎代謝の低下」が関わっています。カロリー制限が続くと、体が「飢餓状態」と判断し、エネルギーを節約しようとするためです。
ここに「睡眠不足」という要素が加わると、状況はさらに複雑になります。
睡眠負債が体に与える影響
睡眠時間が短い、あるいは睡眠の質が悪い状態は「睡眠負債」と呼ばれます。睡眠負債を抱えた状態では、食欲ホルモンの変化、交感神経の亢進、インスリン抵抗性の悪化、日中活動量の低下など、複数の要因を通じて体重が増加しやすくなることが報告されています。
つまり、体が「溜め込む力」を強めてしまうため、「食べていないのに痩せない」という状況が生まれやすくなるのです。
ダイエットにおいて睡眠は単なる休息時間ではなく、「代謝を正常に保つための大切な時間」と捉える必要があります。
食欲をコントロールする2つのホルモン
「つい夜中にラーメンが食べたくなる」「甘いものが無性に欲しい」。このような食欲の変化は、単なる意志の問題ではなく、ホルモンの働きが関係していることがわかっています。
睡眠不足は、食欲をコントロールする2つの重要なホルモンのバランスに影響を与えることが確認されています。
レプチン:満腹感を伝えるホルモン
レプチンは、脂肪細胞から分泌されるホルモンで、脳の満腹中枢に「もうお腹いっぱい」というサインを送る役割を担っています。
慢性的な睡眠不足の状態では、このレプチンの分泌量が低下する傾向があり、「満腹」という感覚が得られにくくなる可能性があります。
グレリン:食欲を増進させるホルモン
一方、胃から分泌されるグレリンは、脳に「空腹だ、エネルギーを補給しよう」と指令を出す食欲増進ホルモンです。
2021年や2023年の研究では、睡眠の質の低下や睡眠時間の短縮が、グレリンレベルの上昇や食欲増進と関連していることが示されています。
レプチン(満腹感)が減り、グレリン(食欲)が増える——この二重の変化により、睡眠不足の状態では高カロリーな食事を欲しやすくなります。「食べていないつもりなのに痩せない」という悩みの背景には、こうしたホルモンバランスの変化が関わっている可能性があります。

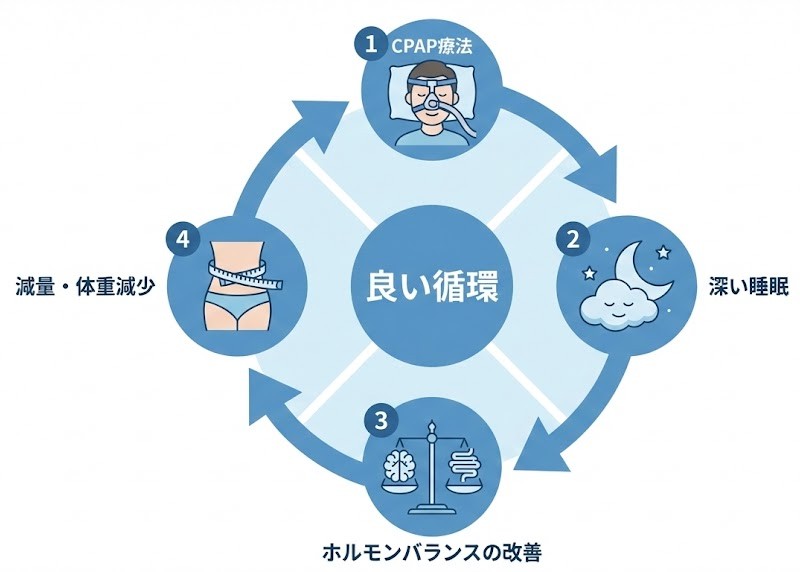
CPAP治療とダイエットの関係
診察室でよく患者さんからいただく質問があります。
「CPAPを使えば自然に痩せるのですか?」 「痩せない限りCPAPは外れないのでしょうか?」
結論から申し上げますと、CPAPそのものに脂肪を燃焼させる作用はありません。しかし、ダイエットを成功させるための「土台づくり」として重要な役割を果たす可能性があります。
睡眠時無呼吸症候群と太りやすさの関係
睡眠時無呼吸症候群(SAS)があると、睡眠中に何度も呼吸が止まり、体は酸素不足の状態になります。これは体にとってストレスであり、交感神経が興奮した状態が続きます。
この状態では、インスリンの働きが悪くなる(インスリン抵抗性)ため、太りやすく痩せにくい体質になりやすいと考えられています。
「痩せれば無呼吸が改善する」可能性があるのは事実ですが、無呼吸がある状態で痩せようとするのは、なかなか難しい道のりです。
まずCPAP治療で睡眠中の呼吸を安定させ、「痩せやすい体内環境」を整えることが、遠回りのようで実は効率的なアプローチといえます。

質の良い睡眠がもたらす変化
CPAPを適切に使用し、質の良い睡眠がとれるようになると、以下のような変化が期待できます。
日中の眠気が軽減され、自然と体を動かしやすくなります(活動量の増加)。異常な食欲が落ち着き、食事のコントロールがしやすくなる可能性があります(ホルモンバランスの改善)。交感神経が休まり、代謝機能が正常に働きやすくなります(内臓機能の回復)。
「CPAPをつけれたら自動的に痩せる」わけではありませんが、「努力が結果に結びつきやすい体」を取り戻す手助けになると考えられています。
睡眠不足と筋肉・脂肪の関係
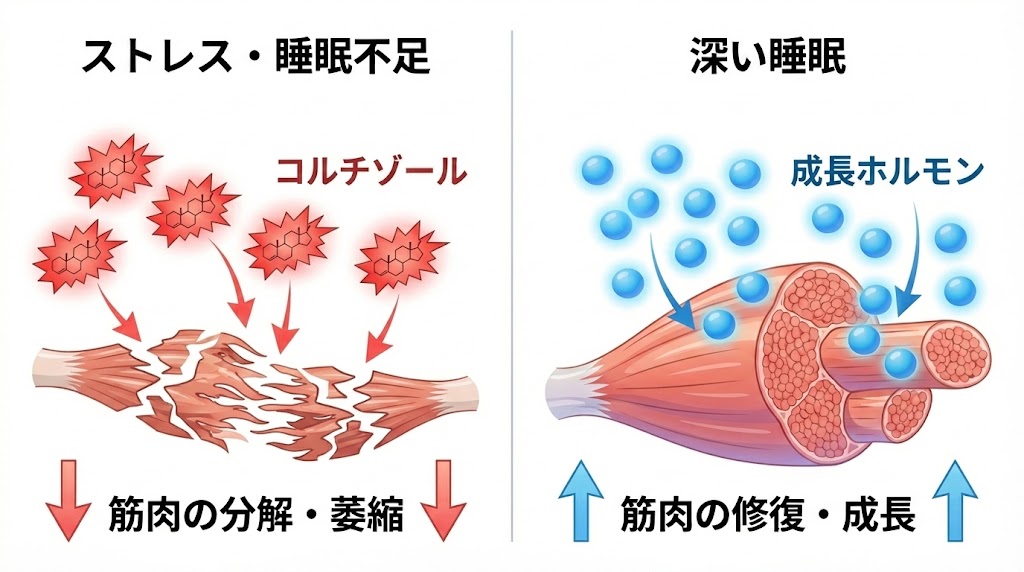
睡眠不足が続くと、体の中で筋肉と脂肪のバランスが崩れ、太りやすく痩せにくい状態になりやすいことがわかっています。
筋肉が分解されるメカニズム
私たちの体は、寝ている間に成長ホルモンを分泌し、筋肉を合成・修復しています。しかし、睡眠が不足するとストレスホルモンである「コルチゾール」が過剰に分泌されます。
コルチゾールには、エネルギーを確保するために「筋肉を分解して糖に変える(糖新生)」という働きがあります。そのため、良質な睡眠がとれていないと、脂肪ではなく筋肉が減ってしまう可能性があります。筋肉量が減れば基礎代謝も低下し、リバウンドしやすい体質になりかねません。
脂肪組織と炎症の関係
さらに、睡眠時無呼吸症候群による「間欠的低酸素(呼吸が止まったり再開したりする状態)」が、脂肪組織の炎症を引き起こす可能性があることが、近年の研究で示されています。
炎症を起こした脂肪組織は、「炎症性サイトカイン」という物質を放出します。これがインスリンの効きを悪くし、食べたものを脂肪として蓄積しやすくなる可能性があります。
受診の目安——こんな症状があれば検査を検討してください
「食事も気をつけている、運動も始めた。でも体重が減らないし、疲れも取れない」
このような状況が続いているなら、努力不足ではなく、「睡眠の問題」が隠れたブレーキになっている可能性があります。
以下の項目に当てはまるものがあれば、睡眠時無呼吸症候群の検査を検討されることをお勧めします。
しっかり寝たはずなのに昼間強い眠気がある。家族から「いびきがうるさい」「呼吸が止まっている」と言われたことがある。夜中にトイレに起きることが多い(夜間頻尿)。朝起きたときに頭痛がする、口が渇いている。「食べていないのに痩せない」と強く感じている。
これらは睡眠時無呼吸症候群の典型的なサインです。「痩せてから病院に行こう」ではなく、「痩せやすい体をつくるために検査を受ける」という発想の転換が、健康への第一歩になるかもしれません。
まとめ
「食べていないのに痩せない」という現象は、ホルモンバランスの乱れ、炎症、代謝低下といった生理学的な反応であり、決して意志の弱さだけが原因ではありません。
睡眠は「休息時間」ではなく「代謝を整える時間」です。寝ている間に代謝機能がメンテナンスされ、筋肉が守られます。
良質な睡眠をとることで、レプチンとグレリンのバランスが整い、食欲のコントロールがしやすくなる可能性があります。
症状が続く場合は、睡眠時無呼吸症候群の検査を検討してみてください。
無理な食事制限を重ねる前に、まずは「睡眠の質を上げる努力」から始めてみてはいかがでしょうか。それでも改善しない場合は、お気軽にご相談ください。

よくある質問(Q&A)
Q. 睡眠時間を伸ばせば、今の食事量のままでも痩せますか?
睡眠を改善するだけで自動的に痩せるわけではありませんが、痩せやすい状態に近づく可能性があります。睡眠が整うと食欲増進ホルモン(グレリン)が減り、代謝も正常化するため、無意識の間食が減ったり、同じ生活でも体重が落ちやすくなったりする傾向があります。
Q. CPAP治療を始めたら、どのくらいでダイエット効果が出ますか?
個人差がありますが、治療開始後3〜6ヶ月頃から変化を感じる方が多いようです。最初の1ヶ月は睡眠の質が改善され、日中の活動量が増えてきます。その後、ホルモンバランスが整い始め、運動などの生活習慣改善の効果が出やすくなります。焦らず継続することが大切です。
Q. 「食べていない」つもりでも、実は食べているだけではないですか?
その可能性も含めて、睡眠不足が関与している場合があります。睡眠不足の脳は高カロリーなものを欲しやすくなり、ご自身では「少しつまんだだけ」のつもりでも、実際にはカロリーオーバーになっていることがあります。この「脳の食欲コントロール」を正常化するためにも、睡眠の確保が重要です。
Q. 痩せている人でも睡眠時無呼吸症候群になりますか?
はい、痩せている方でもSASを発症することがあります。日本人は顎が小さい骨格の方が多く、気道が狭くなりやすい傾向があるためです。体重に関係なく、いびきや日中の眠気がある場合は検査を検討されることをお勧めします。
Q. ダイエットサプリと睡眠改善、どちらを優先すべきですか?
まずは睡眠の改善を優先されることをお勧めします。サプリメントはあくまで補助的なものであり、睡眠不足によるホルモンバランスの乱れや代謝低下が根本にある場合は、効果を実感しにくいことがあります。土台となる睡眠を整えたうえで、必要に応じて他の方法を検討するとよいでしょう。
次に読むことをおすすめする記事
【睡眠時無呼吸症候群の検査とは?費用や自宅での流れを解説】
睡眠やホルモンの仕組みを理解すると、『では実際の検査はどうするの?』という疑問が湧きやすくなります。自宅でできる簡易検査や精密検査の流れを、具体的なイメージとともに知っておきたい方に向いた内容です。
【睡眠時無呼吸症候群の合併症連鎖。高血圧・糖尿病を招く酸欠の正体】
『痩せない』という悩みの背景には、ホルモンや代謝だけでなく、高血圧・糖尿病など全身の病気とのつながりがあります。SASを起点とした“メタボリックドミノ”の全体像を知ることで、ご自身の健康リスクをより立体的に考えやすくなります。
睡眠時無呼吸症候群(SAS)は、放置すると生活の質だけでなく
命に関わる病気を引き起こすリスクがあります。
当院ではご自宅での簡易検査からスタートできます。
検査の流れ・費用・治療法は、SAS総合ページでわかりやすくまとめています。
参考文献
- The Role of Sleep Curtailment on Leptin Levels in Obesity and Diabetes Mellitus
- 著者: Mosavat M, et al.
- 掲載誌:Obesity Facts, 2021
- Obstructive Sleep Apnea, the NLRP3 Inflammasome, and the Potential Effects of Incretin Therapies
- 著者: Wei M, et al.
- 掲載誌: Frontiers in Sleep, 2025
- Approach the Patient With Obstructive Sleep Apnea and Obesity
- 著者: EJ Meyer, et al.
- 掲載誌: The Journal of Clinical Endocrinology & Metabolism (JCEM), 2024
- Nutrients against Glucocorticoid-Induced Muscle Atrophy
- 著者: MK Lee, et al.
- 掲載誌: Foods (MDPI), 2022
- Sleep duration and metabolic syndrome: An updated systematic review and meta-analysis
- 著者: J Xie, et al.
- 掲載誌: Sleep Medicine Reviews
この記事の監修者
医療法人社団心匡会 理事長 中村 文保
- 日本内科学会 総合内科専門医
- 日本消化器病学会 消化器病専門医
- 日本消化器内視鏡学会 専門医
- 日本肝臓学会 肝臓専門医
当院は、金沢・野々市・白山市の皆様に信頼される「地域のかかりつけ医」として、専門性の高い医療を提供しています。








