「CPAPがつらい」は、わがままじゃない
毎晩マスクをつけて寝る。どうしても合わない人もいます。
鼻が乾く、肌が荒れる、夜中に無意識に外してしまう。出張のたびにかさばる機器を持ち歩くのもストレスです。
CPAP療法は睡眠時無呼吸症候群(SAS)の治療としてもっとも効果が期待できる方法です。ただ、「効果がある」ことと「毎日続けられる」ことは別の話で、途中でやめてしまう方は珍しくありません。
ここで気をつけたいのは、自己判断で治療をやめてしまうことです。無呼吸が放置されると、心筋梗塞や脳卒中といった深刻な合併症につながるリスクが高まります。
だからこそ、「CPAPが続かないなら何もしない」ではなく、「別の方法を探す」という発想が大切です。マウスピース、手術、生活習慣の見直し。選択肢はいくつかあります。

マウスピース(OA)療法とは

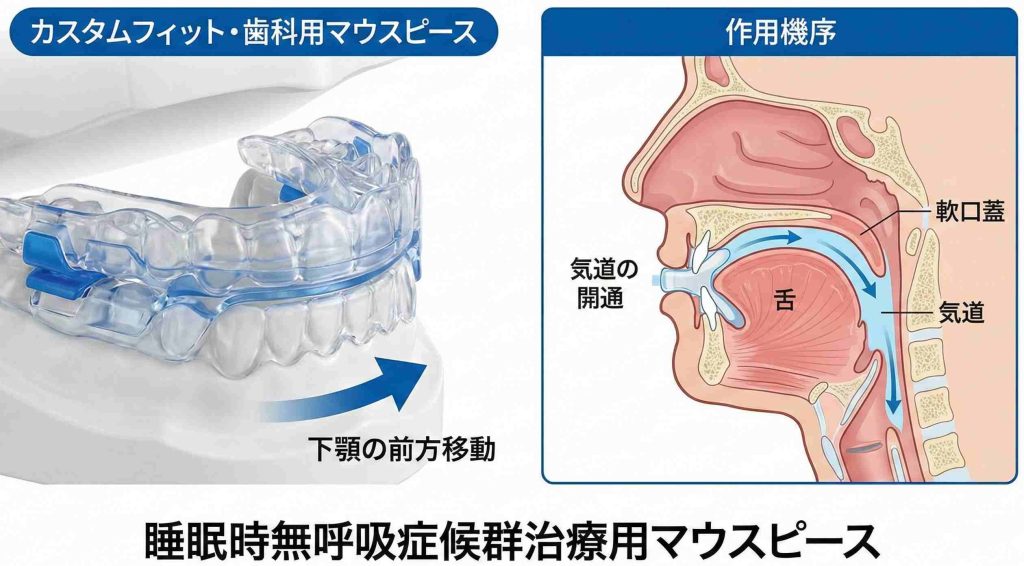
CPAPの代わりとしてまず候補に挙がるのが、口腔内装置(OA:Oral Appliance)、治療用のマウスピースです。
寝るときに装着して、下あごを数ミリ前に出した状態で固定します。すると舌の付け根が引き上げられて、喉の奥に空気の通り道ができる。これが「下顎前方移動」と呼ばれる仕組みです。
対象になるのは、おもに軽症から中等症のSASの方です。重症でも、CPAPがどうしても使えない場合に「次善の策」として提案されることはあります。
電源がいらず、音もしない。ポーチに入るサイズなので旅行や出張にも持っていけます。CPAPの持ち運びに苦労していた方にとっては、これだけでもかなり気が楽になるのではないでしょうか。
ひとつ注意しておくと、ドラッグストアで売っている「いびき防止マウスピース」とは別物です。噛み合わせ・歯や顎関節への影響のチェック、微調整が十分にできないことが多く、SAS治療としては勧められません。SASの治療を目的にするなら、医師の診断を受けたうえで、歯科で調整・フォローできる装置を作るのが基本です
外科手術は「最後の手段」に近い
「器具なしで根本から治したい」という気持ちはよくわかります。ただ、手術が検討されるのはかなり限定的なケースです。
よく行われるのはUPPP(口蓋垂軟口蓋咽頭形成術)という手術で、肥大した扁桃腺やのどちんこ(口蓋垂)、周辺の粘膜を一部切除して喉の空間を広げます。扁桃腺が極端に大きい、のどちんこ周辺が垂れ下がっているなど、「ここが気道を塞いでいる」と特定できる場合に選択肢に入ります。
手術で劇的によくなる方もいます。ただ、術後数日は食事を飲み込むのがかなりつらいほど痛みますし、年齢を重ねて喉の筋肉がゆるんだり体重が増えたりすると、数年後にまた無呼吸が出てくることもあります。鼻に水が逆流しやすくなるといった後遺症が残るケースも報告されています。
こうした事情もあって、最初から手術を選ぶことは現在では少なくなっています。CPAPやマウスピースを試したうえで、それでも改善が難しい場合の選択肢と考えるのが現実的です。
減量は、どの治療法とも組み合わせたい
CPAP、マウスピース、手術。どの治療を選ぶにしても、体重が重いままだと効果が出にくくなります。逆にいえば、痩せるだけで無呼吸が大きく改善するケースもあります。

体重が増えるほど無呼吸が悪化しやすく、体重を落とすことでAHI(無呼吸低呼吸指数)が改善することが、多くの研究で示されています。目安として、体重を1割前後落とすとAHIが2〜3割程度下がったという報告もあります。首まわりの脂肪が気道を圧迫するのに加え、舌そのものにも脂肪がつきます。仰向けに寝ると、重くなった舌が喉の奥へ落ち込んで気道をふさいでしまう。太ると無呼吸が悪化する理由は、わりと単純な物理の話です。
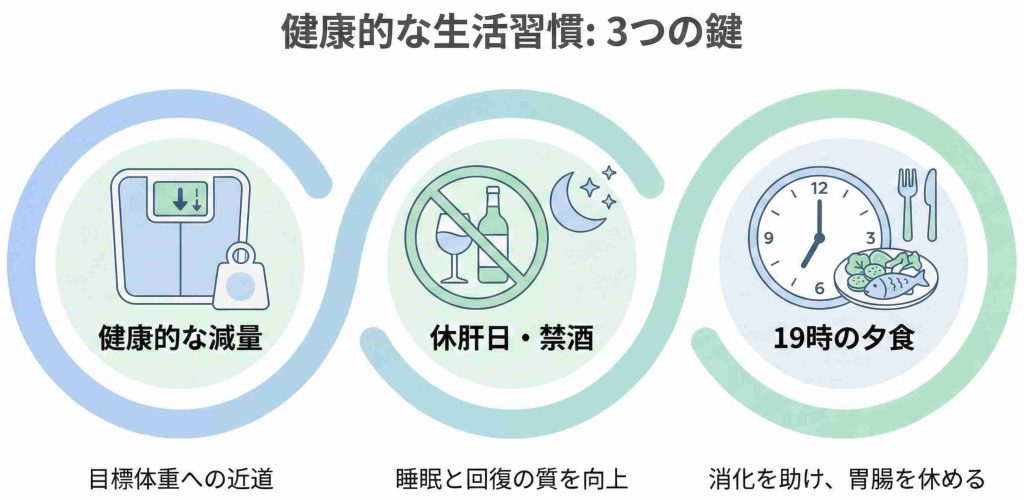
日常生活でできる工夫もあります。
横向きで寝ること。仰向けだと舌が沈みやすいので、抱き枕を使ったり、パジャマの背中にテニスボールを入れて寝返りを防いだりしている方もいます。
寝る前のお酒をやめること。アルコールは喉の筋肉をゆるませて気道の閉塞を悪化させます。「飲んだほうがよく眠れる」と感じていても、睡眠の質はむしろ下がっていることが多いようです。
夕食を寝る3時間前までに済ませること。胃に食べ物が残った状態で横になると逆流性食道炎を起こしやすくなり、それが呼吸の乱れにつながることがあります。
地味な習慣ばかりですが、治療と並行して続ければ、じわじわ効いてきます。

重症度別の治療選択の目安
「で、自分にはどれが合うのか」。これは重症度と喉の形状で変わるため、最終的には主治医との相談になります。ただ、ざっくりした目安は以下のとおりです。
| 重症度 | まず検討される治療 | 備考 |
|---|---|---|
| 軽症(AHI 5〜15未満) | マウスピース | あごが小さめの方、CPAPの持ち運びが難しい方向き |
| 中等症(AHI 15〜30未満) | CPAP。マウスピースも候補 | CPAPが続かなければOAへの切り替えを相談 |
| 重症(AHI 30以上) | CPAP | どうしても無理なら手術やOAを検討 |
| 喉に明らかな構造的原因がある | 外科手術(UPPP等) | 扁桃肥大など閉塞原因が特定できる場合 |
「CPAPをやめたいんですけど」と主治医に切り出すのは少し勇気がいるかもしれません。でも、無理して装着した結果かえって眠れないのでは意味がないので、「マスクの違和感で夜中に外してしまう」「出張のたびに中断している」といった現状をそのまま伝えてみてください。

よくある質問(Q&A)
市販のマウスピースではダメ?
市販品は手軽ですが、SASの重症度や原因に合っているか判断できず、噛み合わせや顎関節への負担が出ても調整・管理が難しいことがあります。SAS治療として検討するなら、医師の診断後に、歯科で作製・調整できるOAを相談してください。
手術すれば通院しなくてよくなる?
そうとは限りません。手術で大きく改善する方はいますが、数年後に症状が戻ってくることもあります。高血圧などの合併症があれば、そちらの管理も続ける必要があります。術後も定期的な経過観察は欠かせません。
痩せればCPAPをやめられる?
可能性はあります。減量してAHIが正常値や軽症レベルまで下がれば、CPAPを卒業できた方も実際にいます。ただし改善幅には個人差が大きいので、「これだけ痩せたからもう大丈夫」と自己判断せず、再検査を受けて主治医に判断してもらってください。
まとめ
CPAPだけがSASの治療ではありません。マウスピースや手術、そして減量。自分の症状や生活に合った方法を主治医と一緒に選べます。
いちばんまずいのは、CPAPが続かないからといって治療自体をやめてしまうことです。方法を変えれば続けられるかもしれない。まずは次の診察で、今の困りごとを正直に話してみてください。
受診の目安
早めに受診を:日中の強い眠気で運転や仕事に支障がある/家族に「呼吸が止まっている」と言われた/CPAPを自己判断でやめている
近いうちに相談を:CPAPの継続がつらくなってきた/別の治療法に変えたい/体重が増えて症状が悪化した気がする
次の定期受診で相談を:いびきが気になり始めた/生活習慣の改善に取り組み始めたところ
次に読むことをおすすめする記事
【睡眠時無呼吸症候群の治療法|CPAP・マウスピース・費用の解説】
CPAPが辛いと感じたとき、『マウスピースはどのくらい効くのか?』『手術は現実的なのか?』『費用や保険は?』といった疑問が浮かびやすいと思います。こちらの記事では、それぞれの治療法の仕組みや効果、費用の目安まで整理されており、主治医と相談する前に頭の中を整理したい方に参考になります。
【睡眠時無呼吸症候群の合併症連鎖。高血圧・糖尿病を招く酸欠の正体】
CPAP以外の治療を考えるとき、『そもそもSASをどこまでしっかり治療すべき病気なのか?』という疑問が自然に湧いてきます。こちらの記事では、高血圧・糖尿病・心血管疾患など全身の病気との関係を“メタボリックドミノ”として整理しており、SAS治療の位置づけを大きな健康の流れの中で理解する助けになります。
睡眠時無呼吸症候群(SAS)は、いびきや日中の眠気だけでなく、
高血圧・心疾患・脳卒中など深刻な合併症につながることがあります。
「自分も当てはまるかも」と感じた方は、
まずはSAS総合ページで検査の流れ・費用・治療法をまとめてご確認ください。
参考文献
- Effectiveness of Treating Obstructive Sleep Apnea by Surgeries and Continuous Positive Airway Pressure
- 著者: YC Hsu ,et al.
- 掲載誌: Journal of Clinical Medicine, 2024
- Comparative efficacy of sleep positional therapy, oral appliance therapy, and CPAP in obstructive sleep apnea
- 著者: Y Gao,et al.
- 掲載誌: Frontiers in Medicine, 2025
- Effects of Weight Loss on Obstructive Sleep Apnea Severity (The Sleep AHEAD Study)
- 著者: Kuna ST ,et al.
- 掲載誌: American Journal of Respiratory and Critical Care Medicine, 2021
- Clinical Practice Guideline for Oral Appliance Therapy for Obstructive Sleep Apnea
- 著者: Ramar K ,et al.
- 掲載誌: Journal of Clinical Sleep Medicine
- Association Between Weight Loss and Changes in Optimal Positive Airway Pressure Levels
- 著者: JH Choi ,et al.
- 掲載誌: Sleep Medicine Research, 2024
この記事の監修者
医療法人社団心匡会 理事長 中村 文保
- 日本内科学会 総合内科専門医
- 日本消化器病学会 消化器病専門医
- 日本消化器内視鏡学会 専門医
- 日本肝臓学会 肝臓専門医
当院は、金沢・野々市・白山市の皆様に信頼される「地域のかかりつけ医」として、専門性の高い医療を提供しています。










