「右の肋骨の下あたりが痛い」「食後に右上腹部がズキズキする」「熱も出てきた」——こうした症状があると、何か悪い病気ではないかと不安になる方も多いのではないでしょうか。
右上腹部の痛みと発熱の組み合わせは、胆石(たんせき) や 胆嚢炎(たんのうえん) といった胆道系の病気が原因となっている場合があります。これらの病気は、適切な検査で診断し、早めに対応することが大切です。
この記事では、右上腹部の痛みと発熱で疑われる病気、腹部超音波検査(エコー)とCT検査の違いと使い分け、受診前に知っておきたい準備や受診の目安について、ガイドラインに基づいて分かりやすく解説します。
【この記事で分かること】
- 右上腹部の痛み・発熱で考えられる原因
- 血液検査・エコー・CTでそれぞれ何が分かるか
- 検査前の絶食など準備のポイント
- すぐに受診すべき危険サインの見分け方
右上腹部の痛み・発熱で考えられる原因
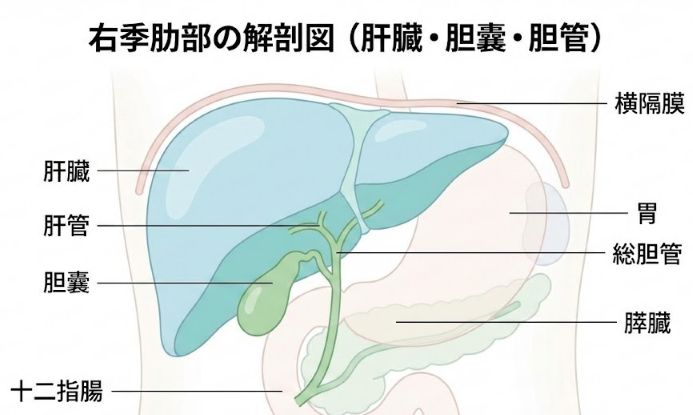
右上腹部(右の肋骨の下あたり)には、肝臓、胆嚢(たんのう)、胆管、十二指腸、右の腎臓などの臓器があります。この部位の痛みに発熱を伴う場合、以下のような病気が考えられます。
胆石症(たんせきしょう)
胆嚢や胆管に「胆石」と呼ばれる石ができる病気です。日本消化器病学会のガイドラインによると、胆嚢結石の場合は多くの方が無症状(7〜8割程度) とされていますが、石が胆嚢の出口や胆管を塞ぐと激しい痛み(胆道痛)が起こります。
典型的な症状としては、右の肋骨の下やみぞおちの痛みがあり、右肩に放散することもあります。食後、特に脂っこい食事の後に症状が出やすいのが特徴です。
急性胆嚢炎(きゅうせいたんのうえん)
胆石が胆嚢の出口に詰まることなどが原因で、胆嚢に炎症が起こる病気です。急性胆嚢炎の約9割以上(90〜95%)は胆石が原因とされています(JAMA 2022)。
痛みに加えて発熱、吐き気を伴うことが多く、放置すると重症化する可能性があるため、早めの受診が重要です。
急性胆管炎(きゅうせいたんかんえん)
胆管(肝臓から十二指腸へ胆汁を運ぶ管)に細菌感染が起こる病気です。「発熱」「腹痛」「黄疸(おうだん:皮膚や白目が黄色くなる)」の3つが揃うと典型的(Charcot三徴)とされますが、すべてが揃わないことも少なくありません。
胆管炎は重症化すると敗血症(はいけつしょう:細菌が全身に回る状態)に進行する可能性があり、緊急性の高い病態です。
その他の原因
右上腹部の痛みと発熱は、以下のような病気でも起こることがあります。
- 肝膿瘍(かんのうよう):肝臓に膿がたまる病気
- 急性肝炎:ウイルスや薬剤などによる肝臓の炎症
- 急性膵炎:膵臓の炎症(みぞおちから左上腹部の痛みが多いが、右側に出ることも)
- 十二指腸潰瘍の穿孔:潰瘍が深くなり穴が開いた状態
胆石・胆嚢炎を疑う症状と危険サイン
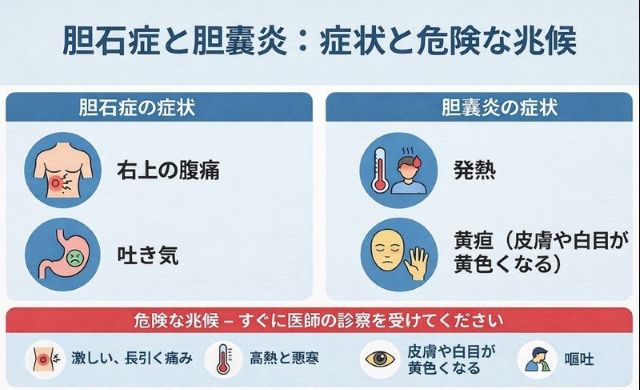
典型的な症状パターン
胆石症や胆嚢炎でよくみられる症状のパターンを紹介します。
【よくある相談パターン①】 「夕食で天ぷらを食べた後、1〜2時間して右の肋骨の下がキリキリ痛くなった。しばらく横になっていたら落ち着いた」 → 胆石による一時的な胆道痛の可能性があります。繰り返す場合は検査をお勧めします。
【よくある相談パターン②】 「昨日から右上腹部が痛くて、今朝から38度の熱が出てきた。吐き気もある」 → 急性胆嚢炎の可能性があります。早めの受診を検討してください。
【よくある相談パターン③】 「右上腹部の痛みに加えて、目の白いところが黄色っぽくなってきた気がする」 → 黄疸を伴う場合は胆管の閉塞や胆管炎の可能性があり、速やかな受診が必要です。
医師が診察で確認すること
診察では、医師が以下のような点を確認します。
- Murphy徴候(マーフィー徴候):右肋骨の下を押さえながら深呼吸をしてもらい、息を吸ったときに痛みで呼吸が止まるかどうかを確認します。急性胆嚢炎で陽性になることが多い所見です。
- 腹部の圧痛・筋性防御:お腹を押したときの痛みや、お腹が板のように硬くなっていないかを確認します。
- 黄疸の有無:皮膚や眼球結膜(白目)の黄染を確認します。
すぐに受診すべき危険サイン
以下のような症状がある場合は、重症化のリスクがあるため、すぐに医療機関を受診してください。状況によっては救急対応が必要な場合もあります。
【危険サイン】
- 38.5度以上の高熱が続く
- 痛みが非常に強く、じっとしていられない
- 皮膚や白目が明らかに黄色い(黄疸)
- 意識がぼんやりする、反応が鈍い
- 血圧が低い、脈が速い
- 尿の色が濃い褐色になった
急性胆管炎・胆嚢炎診療ガイドライン2018(TG18)では、臓器障害を伴う場合を「重症」と定義しており、集中治療が必要になることがあります。
血液検査で分かること
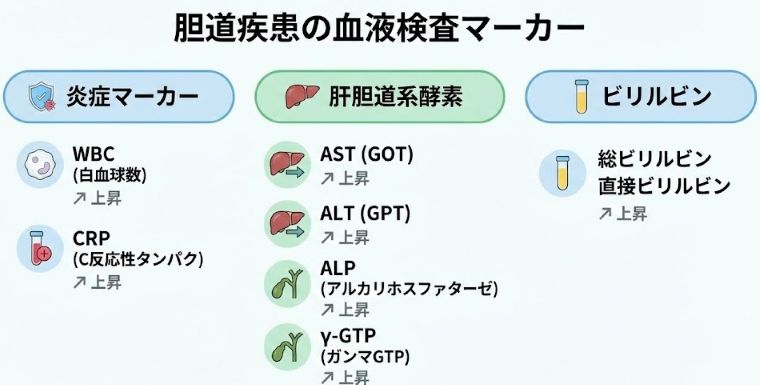
右上腹部の痛みと発熱で受診した場合、多くの医療機関ではまず血液検査を行います。血液検査では、炎症の程度や肝臓・胆道系への影響を評価することができます。
炎症反応の指標
- 白血球数(WBC):細菌感染があると増加しやすいですが、例外もあります
- CRP(C反応性タンパク):炎症があると上昇します。急性胆嚢炎や胆管炎では高値になることが多いです
肝臓・胆道系の指標
- AST・ALT(肝酵素):肝臓の細胞が傷つくと上昇します
- ALP・γ-GTP(胆道系酵素):胆汁の流れが滞ると上昇しやすい項目です(胆汁うっ滞パターン)。胆石による閉塞があると高値になることがあります
- 総ビリルビン:黄疸の程度を反映します。胆管が詰まると上昇します
膵臓の指標
- アミラーゼ・リパーゼ(膵酵素):膵臓の炎症で上昇します。胆石が原因で膵炎を合併することもあるため、一緒に確認されることがあります
血液検査の位置づけ
血液検査は炎症の有無や重症度を把握するために重要ですが、血液検査だけでは胆石があるかどうか、胆嚢炎かどうかを確定することはできません。診断には画像検査(超音波検査やCT)を組み合わせることが必要です。
TG18のガイドラインでも、急性胆嚢炎の診断には「臨床症状」「血液検査所見」「画像検査所見」の3つを組み合わせることが示されています。
エコー検査とCT検査の使い分け
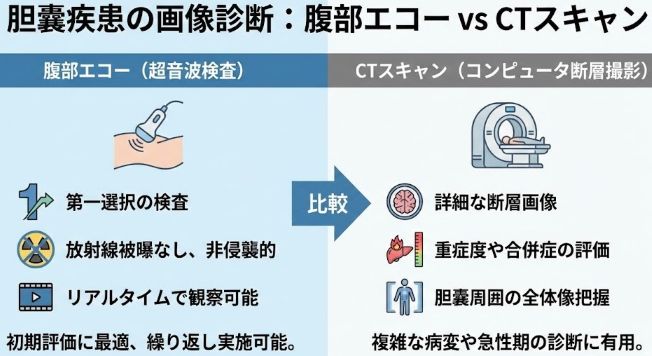
胆石や胆嚢炎が疑われる場合、画像検査として腹部超音波検査(エコー) と CT検査 がよく用いられます。それぞれの特徴と使い分けについて解説します。
腹部超音波検査(エコー)の特徴
腹部超音波検査は、体の表面から超音波を当てて内臓の状態を画像化する検査です。「おなかの聴診器」とも呼ばれ、胆道系疾患の診断で最初に行われることが多い検査です。
メリット
- 放射線被曝がない(妊婦さんにも施行可能)
- 検査時間は施設により異なりますが、15〜30分程度が一般的です
- リアルタイムで観察できる
- 痛みがなく、体への負担が少ない
- 胆嚢結石の診断精度が非常に高い(概ね90%台後半の感度とされています)
確認できる所見
- 胆嚢内の結石の有無
- 胆嚢壁の肥厚(4mm以上で異常の目安)
- 胆嚢の腫大
- 超音波Murphy徴候(プローブで押したときの痛み)
- 胆嚢周囲の液体貯留
注意点
- 食後は胆嚢が収縮して観察しにくくなるため、絶食での検査が望ましい
- 腸管ガスや体格によって見えにくいことがある
- 総胆管結石の検出は難しいことがある(検出率は25〜75%程度と幅があり、状況によって大きく変動します)
CT検査の特徴
CT検査は、X線を用いて体の断面画像を撮影する検査です。超音波検査で診断が難しい場合や、炎症の広がり・重症度を評価する場合に行われます。
メリット
- 胆嚢だけでなく周囲の臓器や腹腔内の状態を広く評価できる
- 炎症の広がり(胆嚢周囲の脂肪織の変化など)が分かりやすい
- 合併症(膿瘍形成、穿孔など)の評価に優れる
- 体格や腸管ガスの影響を受けにくい
確認できる所見
- 胆嚢壁の肥厚
- 胆嚢周囲の液体貯留や脂肪織の炎症像
- 胆嚢腫大
- 重症化を示す所見(壊疽性変化、膿瘍、穿孔など)
注意点
- 放射線被曝がある
- 造影剤を使用する場合はアレルギーや腎機能への配慮が必要
- コレステロール結石など、一部の胆石はCTでは見えにくいことがある
検査の順番
胆石症診療ガイドライン2021やTG18、ACR Appropriateness Criteria(米国放射線学会の適正基準)に基づく一般的な検査の流れは以下の通りです。
【検査の基本的な順番】
- 問診・診察:症状の経過、Murphy徴候の確認など
- 血液検査:炎症反応、肝胆道系酵素、ビリルビンなど
- 腹部超音波検査(エコー):胆石・胆嚢炎の有無を確認(一次検査)
- CT検査:重症度評価、合併症の確認、エコーで診断困難な場合
超音波検査は胆嚢結石の診断に最も適した検査とされており、まず超音波検査を行い、必要に応じてCTを追加するのが一般的です。
ただし、症状や状態によっては最初からCTを行う場合や、超音波検査とCTを同日に行う場合もあります。どの検査を行うかは、医師が症状や状態を見て判断します。
受診から検査までの流れ(絶食・準備)
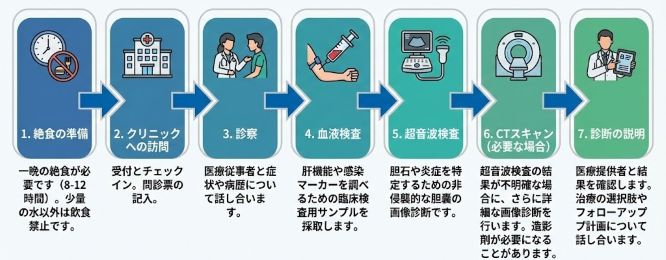
右上腹部の痛みと発熱があるとき、どのタイミングで、どこを受診すればよいか迷う方も多いと思います。以下の目安を参考にしてください。
救急受診(すぐに受診)が必要な場合
以下のような症状がある場合は、救急外来の受診を検討してください。
- 痛みが非常に強く、我慢できない
- 39度以上の高熱
- 皮膚や白目が黄色い(黄疸)
- 意識がもうろうとしている
- 血圧が下がっている様子(ふらつき、冷汗など)
- 強い吐き気・嘔吐が続く
胆管炎や重症胆嚢炎は、進行すると敗血症など命に関わる状態になる可能性があります。上記の症状がある場合は夜間・休日でも受診してください。
当日〜翌日の受診を検討する場合
- 37〜38度台の発熱がある
- 右上腹部の痛みが持続している(波はあるが続いている)
- 吐き気がある
- 食欲がない
このような場合は、翌日まで様子を見るのではなく、当日中に医療機関を受診することをお勧めします。消化器内科を標榜している医療機関であれば、超音波検査などを受けられることが多いです。
★[リンク設置:/acute/へ「急性症状でお困りの方」]★
予約して受診を検討する場合
- 過去に胆石を指摘されたことがある
- 食後に右上腹部の違和感があるが、短時間で治まる
- 発熱はないが、時々右上腹部が痛む
症状が軽い場合でも、繰り返す場合は一度検査を受けておくことをお勧めします。胆石があっても無症状のことが多いですが、症状が出始めている場合は今後の方針を相談しておくと安心です。
症状がある場合は、我慢せず早めにご相談ください。
まとめ
右上腹部の痛みに発熱を伴う場合、胆石症や急性胆嚢炎、胆管炎といった胆道系の病気が原因となっている可能性があります。
【この記事のポイント】
- 右上腹部の痛み+発熱は、胆石・胆嚢炎・胆管炎などの可能性がある
- 血液検査で炎症の程度や肝胆道系への影響を確認できる
- 腹部超音波検査(エコー) は胆嚢結石の診断に最も適した一次検査
- CT検査は重症度評価や合併症の確認に有用
- 検査前は可能であれば絶食(6〜8時間)が望ましい(ただし緊急時は受診優先)
- 高熱・黄疸・意識障害などの危険サインがあれば、すぐに受診を
胆道系の病気は、早期に診断して適切に対応すれば、多くの場合は良好な経過をたどります。「おかしいな」と感じたら、症状が軽いうちに一度検査を受けておくことをお勧めします。
症状が続く場合や不安がある場合は、お気軽に消化器内科へご相談ください。
金沢・野々市・白山市エリアでの相談先
金沢消化器内科・内視鏡クリニックでは、消化器内科専門医が胆道系疾患の診察・検査に対応しております。
- 野々市中央院・金沢駅前院ともに、腹部超音波検査・CT検査が可能です
- 急性の腹痛など、当日の診察・検査が必要な場合もご相談ください
- 重症例や入院・手術が必要な場合は、連携する医療機関へ速やかにご紹介いたします
▶ [当院のCT検査の詳細はこちら]
- 右上腹部の痛みで胆石が疑われる場合、まず何の検査を受ければいいですか?
-
一般的には腹部超音波検査(エコー) が最初に行われます。胆嚢結石の診断精度が高く、体への負担も少ないため、胆石が疑われる場合の一次検査として広く用いられています。必要に応じてCTなどの追加検査が行われます。
- エコー検査とCT検査、どちらが優れていますか?
-
それぞれ得意分野が異なります。エコーは胆嚢結石の発見に優れ、CTは炎症の広がりや重症度の評価に適しています。どちらか一方が優れているというより、状況に応じて使い分けたり、両方を組み合わせたりします。
- 胆石があると必ず痛みが出ますか?
-
いいえ。胆嚢結石がある方の多くは無症状(7〜8割程度) とされています。健診などで偶然見つかることも多いです。ただし、一度症状が出始めると繰り返すことがあるため、経過観察や治療の相談をお勧めします。
- 検査前に絶食は必要ですか?
-
腹部超音波検査(エコー)を受ける場合は、6〜8時間程度の絶食が望ましいです。食後は胆嚢が収縮して観察しにくくなるためです。ただし、症状が強い場合は絶食していなくても受診を優先してください。
- 胆嚢炎になるとどんな治療が必要ですか?
-
軽症の場合は抗菌薬の投与や絶食・点滴などの保存的治療で改善することがあります。根本的な治療としては胆嚢摘出術(腹腔鏡手術が多い) が行われます。重症度や全身状態によって治療方針は異なりますので、医師とご相談ください。
- 黄疸が出たらすぐに受診すべきですか?
-
はい。皮膚や白目が黄色くなる黄疸は、胆管の閉塞や胆管炎を示す重要なサインです。放置すると重症化する可能性があるため、黄疸に気づいたら速やかに医療機関を受診してください。
- 胆石は薬で溶かすことはできますか?
-
コレステロール胆石で条件が合えば、溶解療法(薬で石を溶かす治療)が選択肢になることがあります。ただし、すべての胆石に有効なわけではなく、時間がかかることや再発リスクもあるため、医師と相談して治療法を決めることが大切です。
- クリニックで胆石・胆嚢炎の手術はできますか?
-
当院(金沢消化器内科・内視鏡クリニック)は外来診療・検査を中心としたクリニックのため、手術や入院加療には対応しておりません。手術が必要と判断した場合は、入院設備のある連携医療機関へ速やかにご紹介いたします。
参考文献
- Russo GK, Zaheer A, Kamel IR, et al. (Expert Panel on Gastrointestinal Imaging). ACR Appropriateness Criteria® Right Upper Quadrant Pain: 2022 Update. J Am Coll Radiol. 2023;20(5S):S211–S223. doi:10.1016/j.jacr.2023.02.011. PMID:37236744.
- Bonomo RA, Edwards MS, Abrahamian FM, et al. 2024 Clinical Practice Guideline Update by the Infectious Diseases Society of America on Complicated Intraabdominal Infections: Diagnostic Imaging of Suspected Acute Cholecystitis and Acute Cholangitis in Adults, Children, and Pregnant People. Clin Infect Dis. 2024;79(Suppl 3):S104–S108. doi:10.1093/cid/ciae349. PMID:38963820.
- Pisano M, Allievi N, Gurusamy K, et al. 2020 World Society of Emergency Surgery updated guidelines for the diagnosis and treatment of acute calculus cholecystitis. World J Emerg Surg. 2020;15(1):61. doi:10.1186/s13017-020-00336-x. PMID:33153472.
- Kiriyama S, Kozaka K, Takada T, et al. Tokyo Guidelines 2018: diagnostic criteria and severity grading of acute cholangitis (with videos). J Hepatobiliary Pancreat Sci. 2018;25(1):17–30. doi:10.1002/jhbp.512. PMID:29032610.
- Yokoe M, Hata J, Takada T, et al. Tokyo Guidelines 2018: diagnostic criteria and severity grading of acute cholecystitis (with videos). J Hepatobiliary Pancreat Sci. 2018;25(1):41–54. doi:10.1002/jhbp.515. PMID:29032636.
- Gallaher JR, Charles A. Acute Cholecystitis: A Review. JAMA. 2022;327(10):965–975. doi:10.1001/jama.2022.2350. PMID:35258527.
- Fugazzola P, Podda M, Tian Z, et al. Clinical update on acute cholecystitis and biliary pancreatitis: between certainties and grey areas. EClinicalMedicine. 2024;77:102880. doi:10.1016/j.eclinm.2024.102880. PMID:39469538.
- Huang SS, Lin KW, Liu KL, et al. Diagnostic performance of ultrasound in acute cholecystitis: a systematic review and meta-analysis. World J Emerg Surg. 2023. doi:10.1186/s13017-023-00524-5. PMID:38037062.
- 日本消化器病学会 胆石症診療ガイドライン2021(改訂第3版)