「お腹が痛いけど、CTと内視鏡どっちを受ければいいの?」「血便が出たけど、まずCT?それとも内視鏡から?」
CTと内視鏡はどちらも消化器の検査として広く行われていますが、それぞれ得意とする領域や目的が異なります。症状によっては一方を優先すべき場合もあれば、両方を組み合わせて診断を進めることもあります。
この記事では、CTと内視鏡の役割の違いから、症状別の優先順位、造影剤や鎮静剤に関する一般的な情報、検査当日の流れまでを分かりやすく解説します。検査に対する不安を少しでも和らげ、適切な受診行動につなげていただければ幸いです。
なお、この記事は一般的な情報提供を目的としており、個別の診断や治療方針は必ず医師にご相談ください。
CTと内視鏡、それぞれの「役割の違い」とは
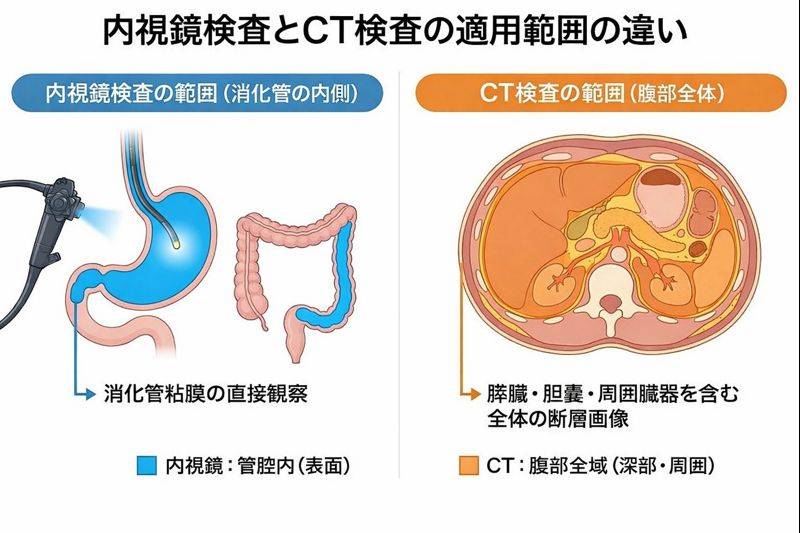
CTと内視鏡は、どちらも消化器領域で欠かせない検査ですが、観察の仕方と得意分野がまったく異なります。
CTの役割
CT(コンピュータ断層撮影)は、体の外側からX線を照射し、体内の断面画像を作成する検査です。腹部全体を”俯瞰”して観察できるのが大きな特徴で、以下のような情報が得られます。
- 腸管の壁やその周囲の状態(炎症の広がり、膿瘍形成など)
- 肝臓、膵臓、腎臓、胆のうなど消化管以外の臓器
- リンパ節の腫れや腹水の有無
- 血管の状態(動脈瘤や血栓など)
急性腹症診療ガイドライン2025では、CTは急性腹症の画像診断において極めて有用であり、多くの症例で適応となりうるとされています。
内視鏡の役割
内視鏡は、口や肛門から細いカメラを挿入し、消化管の内側(粘膜面)を直接観察する検査です。粘膜の色調や凹凸、微細な病変を”肉眼で”確認できる点が最大の強みです。
- 早期がんやポリープなど、小さな病変の発見
- 組織を採取(生検)して病理診断が可能
- ポリープ切除や止血処置など、検査と同時に治療も可能
日本消化器がん検診学会では、大腸内視鏡検査を「ゴールドスタンダード」と位置づけており、診断から治療までを一度に行える点が高く評価されています。
役割の違いまとめ
| 項目 | CT | 内視鏡 |
|---|---|---|
| 観察方法 | 体の外からX線で断面撮影 | 体の中にカメラを入れて直接観察 |
| 得意領域 | 腹部全体の俯瞰、消化管の外側・周囲臓器 | 消化管の内側(粘膜面)、微細病変 |
| 組織採取 | 不可 | 可能(生検) |
| 同時治療 | 不可 | 可能(ポリープ切除、止血など) |
【症状別】CTと内視鏡どっちが先?優先順位の考え方
「CTと内視鏡どっちが先?」という疑問に対する答えは、症状の種類や緊急度によって異なります。ここでは代表的な症状ごとの優先順位の考え方をご紹介します。
腹痛でCTが必要なサイン
以下のような腹痛の場合、まずCTを優先して行うことが一般的です。
- 突然始まった激しい腹痛:消化管穿孔(穴が開くこと)や腸閉塞、大動脈解離などの緊急性の高い疾患を除外する必要があるため
- 発熱を伴う腹痛:虫垂炎や憩室炎など、腸管周囲の炎症を評価するため
- 腹部手術の既往がある方の腹痛:腸の癒着による閉塞を確認するため
急性腹症診療ガイドラインでも、緊急性の評価にはCTが重要な役割を果たすとされています。CTは短時間で広範囲を評価でき、治療方針の決定に直結する情報を得られるからです。
【よくある相談パターン①】 「数日前から右下腹部が痛く、熱も出てきました」 →このような場合、虫垂炎や憩室炎の可能性を評価するため、まずCTが選択されることが多いです。
血便・黒色便の検査選び
便に血が混じる症状(血便・下血)では、色調によって出血部位を推測し、検査を選択します。
| 便の色 | 推測される出血部位 | 優先される検査 |
|---|---|---|
| 鮮やかな赤(鮮血便) | 大腸・肛門に近い部位 | 大腸内視鏡 |
| 暗赤色〜赤黒い | 大腸の奥〜小腸 | 大腸内視鏡(+必要に応じてCT) |
| 黒くてタール状 | 胃・十二指腸(上部消化管) | 胃内視鏡 |
血便がみられた場合、出血部位を直接確認し、必要に応じて止血処置やポリープ切除を行える内視鏡が基本的な検査となります。ただし、出血量が多い場合や全身状態が不安定な場合は、まずCTで出血源の大まかな位置や、他の緊急疾患がないかを確認することもあります。
【よくある相談パターン②】 「トイレットペーパーに血がついていて、痔だと思っていましたが心配になりました」 →痔からの出血の可能性もありますが、大腸ポリープや大腸がんを見逃さないために、一度は大腸内視鏡検査を受けることが推奨されます。
【よくある相談パターン③】 「黒い便が続いています。貧血っぽいめまいも出てきました」 →黒色便(タール便)は上部消化管出血を示唆します。胃潰瘍などの可能性があるため、胃内視鏡検査が優先されることが一般的です。
症状別優先順位のまとめ
- 緊急性の高い腹痛(突然の激痛、発熱、嘔吐など)→まずCTで全体像を把握
- 血便・下血→便の色で出血部位を推測し、対応する内視鏡を優先
- 慢性的な症状や検診目的→内視鏡で粘膜を直接確認
実際の検査順序は症状や全身状態、医師の判断によって異なりますので、気になる症状がある場合は早めに医療機関を受診されることをお勧めします。
CTのメリット・注意点と造影検査
CTのメリット
CTには以下のようなメリットがあります。
- 検査時間が短い:撮影自体は数分で完了するため、体への負担が比較的少ない
- 広範囲を一度に評価できる:腹部全体、さらには胸部から骨盤まで同時に撮影可能
- 消化管の外側も観察できる:腸管周囲の膿瘍、リンパ節腫大、他臓器への転移なども評価可能
- 前処置が比較的簡便:内視鏡のような下剤による腸管洗浄が不要
特に急性腹症では、CTによって診断精度が大幅に向上し、適切な治療方針の決定に寄与するとされています。
CTの注意点
一方で、以下の点には注意が必要です。
- 放射線被ばくがある:妊娠中の方や繰り返し検査を受ける場合は医師と相談が必要
- 粘膜面の微細な変化は分かりにくい:早期がんや平坦なポリープなどは見逃される可能性がある
- 組織採取や治療ができない:異常が見つかった場合、確定診断や治療には内視鏡が必要になることが多い
造影CTについて
CTには「単純CT」と「造影CT」があります。造影CTでは、ヨード系造影剤を静脈から注入することで、血管や臓器がより鮮明に映し出されます。
造影CTが有用な場面:
- 腫瘍の有無や性状の評価
- 血管の状態(動脈瘤、血栓など)の確認
- 炎症の範囲や膿瘍の評価
造影剤に関する一般的な注意事項:
造影剤は安全性が確立されていますが、まれに副作用が生じることがあります。
| 副作用の程度 | 症状例 | 頻度の目安 |
|---|---|---|
| 軽度 | くしゃみ、かゆみ、吐き気、発疹 | 100人に3〜5人程度 |
| 重度 | 血圧低下、呼吸困難、ショック | 約4,000人に1人程度 |
以下に該当する方は、事前に医師へ申し出る必要があります。
- 過去に造影剤で副作用が出たことがある方
- 気管支喘息の既往がある方
- 腎機能が低下している方
- 一部の糖尿病薬(ビグアナイド系)を服用中の方
造影剤は通常24時間以内に腎臓から排泄されますので、検査後は水分を多めに摂取することが推奨されています。
内視鏡のメリット・注意点と鎮静のはなし
内視鏡のメリット
内視鏡検査には以下のようなメリットがあります。
- 粘膜を直接観察できる:色調の変化や微細な凹凸など、CTでは捉えにくい早期病変も発見可能
- 組織採取(生検)ができる:がんの確定診断に必要な病理検査が可能
- 検査と同時に治療ができる:ポリープ切除、止血処置、異物除去などが一度で完結
- 放射線被ばくがない:繰り返し検査が必要な場合も安心
日本消化器内視鏡学会では、内視鏡を「診断・組織採取・前がん病変や早期がんの治療まで可能なゴールドスタンダード」と位置づけています。
内視鏡の注意点
一方で、以下の点を理解しておく必要があります。
- 前処置が必要:大腸内視鏡では下剤による腸管洗浄が必要で、半日程度かかることがある
- 苦痛を感じることがある:のどの反射や腸管の伸展による不快感を感じる場合がある
- 消化管の外側は見えない:周囲臓器やリンパ節の評価にはCTが必要
鎮静剤について
内視鏡検査では、苦痛を軽減するために鎮静剤(セデーション)を使用することがあります。
鎮静剤使用のメリット:
- 検査中の不安や苦痛が軽減される
- リラックスした状態で検査を受けられるため、より丁寧な観察が可能
- 嘔吐反射が抑えられ、胃カメラでの「オエッ」という不快感が軽減
鎮静剤使用の注意点:
- 検査後1時間程度の休息が必要
- 当日は車・バイク・自転車の運転が禁止
- まれに血圧低下や呼吸抑制などの副作用が起こる可能性がある
日本消化器内視鏡学会の調査では、鎮静剤に関連する偶発症の発生率は約0.0013%と報告されており、適切な管理下で安全に使用されています。
鎮静剤を使用するかどうかは、患者さんの希望や体調、検査の内容によって異なりますので、担当医とよくご相談ください。
検査当日の流れ(CT/内視鏡それぞれ)
検査への不安を軽減するために、当日の流れを事前に把握しておくことは大切です。
CT検査当日の流れ
| 時間の目安 | 内容 |
|---|---|
| 検査前 | 造影CTの場合、食事制限あり(施設により異なる)。水分摂取は可能な場合が多い |
| 来院・受付 | 問診票の確認、造影剤使用の同意書記入(造影の場合) |
| 検査着に着替え | 金属類(アクセサリー、ベルトなど)を外す |
| 検査(5〜15分程度) | 検査台に横になり、指示に従って息を止める。造影剤注入時は体が温かくなる感覚がある |
| 検査後 | 造影剤使用の場合は水分を多めに摂取。車の運転は通常可能 |
CT検査自体は短時間で終わりますが、待ち時間を含めるとトータルで30分〜1時間程度を見込んでおくとよいでしょう。
内視鏡検査当日の流れ
胃カメラ(上部消化管内視鏡)の場合:
| 時間の目安 | 内容 |
|---|---|
| 前日夜 | 21時以降は食事を控える(水分は可) |
| 来院・受付 | 問診票の確認、鎮静剤使用の有無を確認 |
| のど麻酔・点滴 | 鎮静剤を使用する場合は点滴から投与 |
| 検査(5〜10分程度) | 左側を下にして横になり、内視鏡を口から挿入 |
| 検査後 | 鎮静剤使用時は1時間程度休息。飲食は1時間後から可能(生検した場合は制限あり) |
大腸カメラ(下部消化管内視鏡)の場合:
| 時間の目安 | 内容 |
|---|---|
| 前日 | 消化のよい食事を摂り、指定の下剤を服用 |
| 当日午前 | 腸管洗浄剤(約2L)を2〜4時間かけて服用し、腸内をきれいにする |
| 来院・受付 | 検査着に着替え、鎮静剤使用の有無を確認 |
| 検査(15〜30分程度) | 肛門から内視鏡を挿入し、大腸全体を観察。ポリープがあれば切除も |
| 検査後 | 鎮静剤使用時は1時間程度休息。ポリープ切除後は食事・運動制限あり |
【重要】鎮静剤を使用した場合の注意 当日は車・バイク・自転車の運転が禁止されます。公共交通機関を利用するか、ご家族の送迎をお願いします。
受診の目安
こんなときは早めの受診を
以下のような症状がある場合は、早めに消化器内科を受診されることをお勧めします。
緊急性が高い症状(すぐに受診):
- 突然始まった激しい腹痛
- 大量の血便、吐血
- 腹痛に加えて発熱、冷や汗、意識がもうろうとする
早めの受診が望ましい症状:
- 数日続く腹痛
- 便に血が混じる(少量でも)
- 黒っぽい便が続く
- 便潜血検査で陽性と言われた
- 原因不明の体重減少、貧血
定期検査として検討すべき方:
- 40歳以上で大腸内視鏡を受けたことがない方
- ご家族に大腸がんや胃がんの方がいる
- 以前ポリープを切除したことがある
まとめ
CTと内視鏡は、それぞれ得意とする領域が異なる検査です。
- CT:腹部全体を俯瞰して観察でき、緊急性の評価や消化管外の病変把握に優れる
- 内視鏡:粘膜面を直接観察し、組織採取や同時治療が可能
「どっちが先か」は症状や状況によって異なりますが、突然の激しい腹痛や発熱を伴う場合はまずCT、血便や慢性的な症状では内視鏡が優先されることが多いと覚えておくとよいでしょう。
造影剤や鎮静剤に対する不安をお持ちの方も多いかもしれませんが、適切な管理下で安全に使用されており、検査を受けるメリットは大きいといえます。
症状が続く場合や不安が強い場合は、自己判断で様子を見続けず、早めに消化器内科を受診されることをお勧めします。 検査を受けることで、重大な疾患の早期発見につながる可能性があります。
金沢・野々市・白山市エリアで消化器の検査をお考えの方へ
金沢消化器内科・内視鏡クリニックでは、野々市中央院・金沢駅前院ともにCT検査と内視鏡検査の両方に対応しており、症状に応じた検査の提案が可能です。
▶ [当院のCT検査の詳細はこちら]
- CTと内視鏡、両方受ける必要がありますか?
-
症状や疑われる疾患によっては、両方を組み合わせることがあります。例えば、大腸がんが見つかった場合、内視鏡で診断し、CTで転移の有無を確認するといった使い分けが一般的です。医師が状況に応じて判断しますので、ご相談ください。
- 腹痛があるとき、まずどの検査を受けるべきですか?
-
突然の激しい腹痛や発熱を伴う場合は、緊急性を評価するためにCTを優先することが多いです。一方、慢性的な腹痛や胃もたれなどでは内視鏡が選択されることもあります。症状をできるだけ詳しく医師に伝えることで、適切な検査が選ばれます。
- 造影剤は体に残りませんか?
-
ヨード系造影剤は、腎機能が正常であれば通常24時間以内にほぼ全量が尿として排泄されます。検査後は水分を多めに摂取することで、排泄を促すことができます。
- 内視鏡検査は痛いですか?
-
個人差がありますが、鎮静剤を使用することで苦痛を大幅に軽減できます。鎮静剤使用時は検査中の記憶がほとんどない方も多く、「気づいたら終わっていた」という感想をいただくこともあります。
- 鎮静剤を使うと帰りの運転はできませんか?
-
はい、当日は車・バイク・自転車の運転が禁止されます。公共交通機関やタクシー、ご家族の送迎をご利用ください。鎮静剤の効果は検査後1〜2時間程度で薄れますが、注意力の低下が続く可能性があります。
- 便潜血検査で陽性でしたが、痔だと思います。内視鏡は必要ですか?
-
痔からの出血の可能性もありますが、大腸ポリープや大腸がんを否定するためには内視鏡検査が必要です。便潜血陽性の方の約6割に何らかの異常が見つかるというデータもあり、一度は内視鏡を受けることを推奨します。
- 妊娠中でもCTや内視鏡は受けられますか?
-
妊娠中のCTは放射線被ばくのリスクがあるため、緊急時を除き避けることが一般的です。内視鏡は状況によって実施されることがありますが、鎮静剤の使用は慎重に判断されます。必ず妊娠の可能性を医師に伝えてください。
参考文献
- 急性腹症診療ガイドライン2025 改訂出版委員会(編). 急性腹症診療ガイドライン2025 第2版. 医学書院; 2025. DOI: 10.11477/9784260657730
- Kambadakone AR, et al. ACR Appropriateness Criteria® Right Lower Quadrant Pain. Journal of the American College of Radiology (JACR); 2022.(Full text)https://www.jacr.org/article/S1546-1440(22)00643-3/fulltext
- ACR Committee on Drugs and Contrast Media. ACR Manual on Contrast Media. Version 2024. https://geiselmed.dartmouth.edu/radiology/wp-content/uploads/sites/47/2024/08/ACR-contrast-2024.pdf
- Gotoda T, et al. Guidelines for sedation in gastroenterological endoscopy (second edition). Dig Endosc. 2021;33(1):21-53. doi:10.1111/den.13882
- Saito Y, et al. Colonoscopy screening and surveillance guidelines. Dig Endosc. 2021;33(4):486-519. doi:10.1111/den.13972
- 日本消化器がん検診学会 大腸がん検診精度管理委員会(編). 大腸がん検診マニュアル ―2021年度改訂版―(A Handbook of Colorectal Cancer Screening 2021).
- 日本医学放射線学会・日本放射線専門医会/医会 合同造影剤安全性委員会. ヨード造影剤(尿路・血管用)とビグアナイド系糖尿病薬との併用注意について(第2報). 2012年4月.
- Laine L, Barkun AN, Saltzman JR, et al. ACG Clinical Guideline: Upper Gastrointestinal and Ulcer Bleeding. Am J Gastroenterol. 2021.
- Strate LL, Gralnek IM, et al. ACG Clinical Guideline: Management of Patients With Acute Lower Gastrointestinal Bleeding. Am J Gastroenterol. 2023.










