夜中にふと目が覚めて、心臓がバクバクいっている。脈を触ってみると、速いだけじゃなくリズムがバラバラ。こういう経験が一度ならともかく、何度か続くと「寝ているあいだに何か起きたらどうしよう」と不安になるものです。
夜間の動悸にはいろいろな原因がありますが、見落とされやすいのが睡眠時無呼吸症候群(SAS)と心房細動(AF)の組み合わせです。この2つ、実はかなり高い確率で一緒に見つかります。しかも互いの病態を悪化させ合うため、どちらか一方だけ手を打っても不十分なことがある。今回はこの2つの関係を中心に、脳梗塞との関わり、検査・治療の選択肢をまとめました。
心房細動の裏に、SASが潜んでいることが多い
「SASの人は不整脈になりやすい」という話は聞いたことがあるかもしれません。では逆に、心房細動の患者さんのうちどれくらいにSASがあるのか。
これが意外に多い。Tanakaらの研究(Circulation Journal, 2021)では、カテーテルアブレーションを受ける患者776名に在宅睡眠検査を行ったところ、AHI 5以上——SASの診断基準を満たす方が全体の約88%を占めていました。中等症以上(AHI 15以上)に絞っても53%です。しかも、ESS(眠気の自己評価スコア)が正常範囲だった方が81.7%。つまり大半の方は「自分は眠くない」と感じていた。眠気がないからSASも大丈夫、とはいかないのがこの病気の厄介なところです。
もちろん、この数字はアブレーションを受ける患者さんという、やや重めの集団から出たものです。心房細動の患者さん全般だと、SASの合併率は研究によって50〜80%超と幅がある。それでも「たまたま重なっただけ」と言える水準ではないでしょう。
日本循環器学会の2023年ガイドラインでも、心房細動の患者さんにはSASのスクリーニングを行うよう推奨されています。
無呼吸が心臓のリズムを乱す、3つの経路
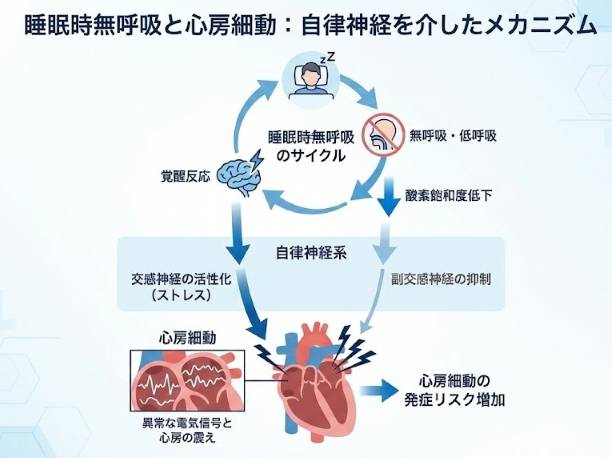
なぜSASがあると心房細動が起きやすくなるのか。AHAが2022年に発表したScientific Statement(Mehraら、Circulation)で、メカニズムが整理されています。
ひとつは自律神経の揺さぶりです。無呼吸で酸素が下がると交感神経が一気に活性化し、血圧が跳ね上がる。呼吸が再開すると今度は副交感神経が急にリバウンドする。この激しい切り替えが一晩に何十回も起きれば、心房の電気的な安定が保てなくなるのは想像に難くありません。
もうひとつは胸のなかの圧力変動。気道がふさがった状態で呼吸しようともがくため、胸腔内に強い陰圧がかかり、心房が物理的に引き伸ばされます。
さらに、毎晩繰り返される「酸素低下→回復」のサイクル——いわゆる間欠性低酸素——が心房に慢性的な炎症を起こし、やがて線維化を進める。硬くなった心房は電気信号が乱れやすく、不整脈の「土壌」ができあがっていく。この3つ目の経路は、すぐには目に見えない分、長期的にはいちばん厄介かもしれません。
これらは独立した話ではなく、同時進行で心房を追い込んでいきます。SASと心房細動の結びつきが強いのは、ひとつの経路だけでなく複数が束になってかかってくるからです。
夜間の突然死——SAS患者では「危ない時間帯」が逆転する
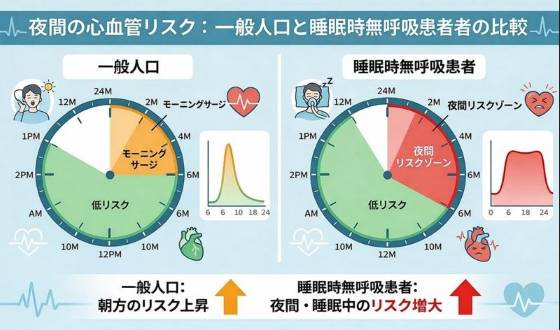
「眠っているあいだに突然死するのでは」。正直、この不安に「心配いりません」とは言い切れません。
ふつう、心臓が原因の突然死は午前中(6時〜正午ごろ)に集中します。深夜0時から6時は最も少ない時間帯。ところがSASの患者さんでは、このパターンがひっくり返る。
Gamiらが2005年にNEJMに発表した研究のデータは印象的です。SAS患者の心臓突然死のうち46%が深夜0時〜午前6時に起きていた。SASのない人では同じ時間帯は21%。夜間に交感神経が繰り返し暴れ、血圧が乱高下し、酸素が下がる——危険な不整脈の引き金が、まさに寝ている時間に集中しています。
ここで補足しておきたいのですが、無呼吸が起きても、多くの場合は脳が酸素低下を感知して覚醒反応が起き、呼吸は再開されます。「呼吸が止まったまま窒息する」タイプの死に方をするわけではありません。ただし、これは「だから安全」という意味ではない。覚醒反応のたびに起きる血圧の急変動や不整脈の誘発が、長い年月をかけて心臓にダメージを蓄積させることが問題なのです。Gami 2005のデータはまさにその蓄積の結果を映しています。
だからこそ、「怖いから検査したくない」ではなく、「怖いからこそ早めに見つけて治療を始める」ほうがいい。突然死のリスクは治療で下げられる余地がある、という点も忘れないでください。
心房細動の本当に怖いところ——脳梗塞
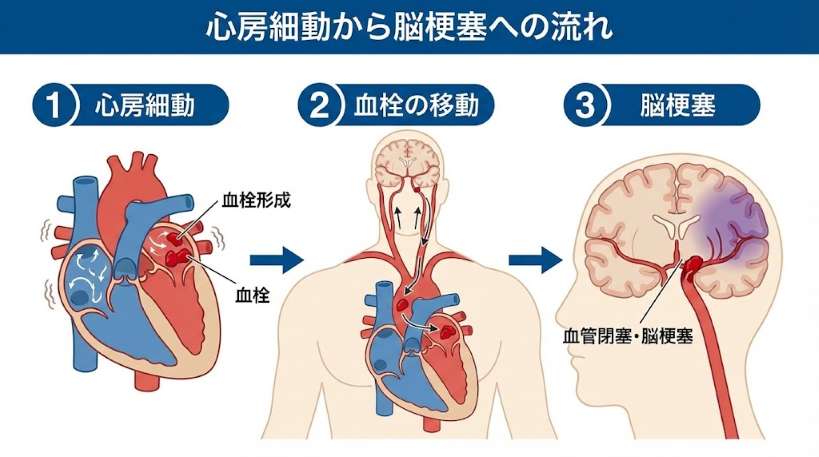
心房細動で最も警戒すべきは、動悸そのものより、その先にある脳梗塞です。
心房細動が起きると、心房はきちんと収縮せず細かく震えるだけの状態になります。血液がうまく送り出されず、心房のなかで淀む。淀んだ血液は固まりやすく、血栓(血のかたまり)ができる。それが血流に乗って脳の血管に詰まれば脳梗塞です。CDCのデータによると、心房細動がある方の脳卒中リスクはない方の約5倍。
しかも心房細動に起因する脳梗塞は重くなりがちです。心房内で形成される血栓は比較的大きく、脳の太い血管を一気に塞いでしまうから。日本心臓財団の資料によると、脳梗塞全体の20〜30%が心房細動によるものとされています。脳卒中のなかでもとりわけ後遺症が残りやすいタイプが、心房細動の先に待っている。
厄介なのは、心房細動に自覚症状がないことも珍しくない点です。動悸がなくても脳梗塞リスクは変わりません。健診や他の検査でたまたま心房細動が見つかった場合でも、治療の検討は必要です。
心房細動と診断されると、多くの場合、脳梗塞予防のために抗凝固薬が処方されます。「症状ないし」「面倒だし」と自己判断でやめてしまう方がいますが、これは本当に危ない。DOACの添付文書にも「中断時に血栓イベントが増加」と明確に警告されています。薬に不安があるなら、やめる前に必ず主治医に話してください。
検査と治療——どちらも重要です
SASの検査
最初は自宅で行う簡易検査(HSAT)が一般的です。気流センサー、呼吸努力ベルト、指先のパルスオキシメータなど複数のセンサーをつけて寝ます。AASMの技術指針でも、鼻圧・胸腹部の呼吸努力・オキシメトリなど複数チャネルの使用が推奨されています。入院は不要で、痛みもない。必要に応じて、脳波や心電図を含む精密検査(PSG)に進みます。
心房細動の検査
通常の心電図で捉えられないこともあるため、24時間以上記録するホルター心電図がよく使われます。心エコーで心房の大きさや血栓の有無も調べます。
治療の考え方
SASが中等症以上ならCPAP療法が標準的。軽症ならマウスピースや生活習慣の見直しが選択肢になります。心房細動に対しては、抗凝固療法(脳梗塞予防)、薬物療法(脈を整える)、カテーテルアブレーション(原因部位の焼灼)などがあります。
両方見つかった場合のポイントは「同時にケアすること」です。Shuklaらのメタアナリシス(JACC Clin Electrophysiol, 2015)では、CPAP治療によって心房細動の再発率が低下したという結果が出ています。ただし含まれた研究の多くは観察研究で、2022年のHuntらによるRCT(Heart Rhythm)では統計的な有意差には至りませんでした。「CPAPさえ使えばAFが治る」とは言えない段階ですが、SASの治療がAF管理の一部として重要であるという認識は、JCSガイドラインやAHAのStatementでも共有されています。
検査・治療の適応は一人ひとりの状態によって異なります。具体的な方針は主治医と相談してください。
こんな症状は放置しないでください
すぐに救急車を——激しい胸痛が続く。息苦しくて横になれない。意識がもうろうとする、失神した。手足の麻痺やしびれ、ろれつが回らない。
近いうちに受診を——動悸が週に何度も。脈が飛ぶ、リズムがおかしい。いびき+日中の眠気がセットである。夜中に何度も覚醒する、息苦しくて起きる。朝の頭痛やひどい疲労感。降圧薬を飲んでも血圧が下がらない。
まとめ
心房細動の患者さんの裏に、驚くほど多くのSASが隠れている。アブレーション前の集団では9割近く、そうでなくても半数以上。しかも本人は眠くないから、指摘されるまで気づかない。
放置すると怖いのは、心房細動→血栓→脳梗塞という道筋と、SAS→夜間の不整脈・血圧変動→心血管リスクの蓄積という、2つの経路が同時に走ること。片方だけ治しても、もう片方が足を引っ張る。
「たかがいびき」も「ちょっとした動悸」も、重なると話が変わります。寝ている時間のことは自分ではわからない。だから検査する。それだけのことです。
受診の目安
すぐに医療機関へ:激しい胸痛、強い息苦しさ、失神、手足の麻痺やろれつ困難は救急対応が必要です。
近いうちに相談を:動悸が頻繁な方、脈の乱れを感じる方、いびき+日中の眠気がある方は、かかりつけ医や循環器内科へ。
セルフチェックで様子を見る:たまに脈が飛ぶ程度、軽いいびきがある程度であれば、まず症状の記録を。頻度が増えたり他の症状が加わったら受診を検討してください。
睡眠時無呼吸症候群(SAS)は、放置すると生活の質だけでなく
命に関わる病気を引き起こすリスクがあります。
当院ではご自宅での簡易検査からスタートできます。
検査の流れ・費用・治療法は、SAS総合ページでわかりやすくまとめています。
- 夜中に動悸で目が覚めるのは心房細動ですか?
-
原因は心房細動のほか睡眠時無呼吸、甲状腺異常など様々です。脈のリズムが不規則な場合は心房細動の可能性があり、繰り返す場合は心電図検査をお勧めします。
- 睡眠時無呼吸症候群と心房細動は関係ありますか?
-
深い関係があります。心房細動患者の約8割に睡眠時無呼吸が合併しているとの報告もあり、無呼吸による自律神経の乱れが心房細動を誘発すると考えられています。
- 睡眠時無呼吸があると突然死のリスクが高まりますか?
-
長期的なリスク上昇の可能性が報告されています。CPAP治療などで適切に管理すればリスクを下げることが期待できます。
- 心房細動があると脳梗塞になりやすいのですか?
-
心房細動がある方は脳梗塞リスクが約5倍高いとされています。抗凝固薬による予防が重要で、自己判断での中断は危険です。
- CPAPを使うと心房細動は治りますか?
-
CPAPにより心房細動の再発が抑えられる可能性があり、再発率が約30%低下したとの報告があります。ただし個人差があり医師と相談しながら継続することが大切です。
参考文献
- Kasai T, Kohno T, Shimizu W, et al. JCS 2023 Guideline on Diagnosis and Treatment of Sleep-Disordered Breathing in Cardiovascular Disease. Circulation Journal. 2024. doi: 10.1253/circj.CJ-23-0489.
- 日本循環器学会(JCS).循環器領域における睡眠呼吸障害の診断・治療に関するガイドライン(2023年改訂版)
- 日本呼吸器学会.睡眠時無呼吸症候群(SAS)の診療ガイドライン2020.
- Joglar JA, et al. 2023 ACC/AHA/ACCP/HRS Guideline for the Diagnosis and Management of Atrial Fibrillation. Circulation. 2024. doi: 10.1161/CIR.0000000000001193.
- Mehra R, Chung MK, Olshansky B, et al. Sleep-Disordered Breathing and Cardiac Arrhythmias in Adults: Mechanistic Insights and Clinical Implications (AHA Scientific Statement). Circulation. 2022;146:e119–e136. doi: 10.1161/CIR.0000000000001082.
- Tanaka N, Tanaka K, Hirao Y, et al. Home Sleep Apnea Test to Screen Patients With Atrial Fibrillation for Sleep Apnea Prior to Catheter Ablation. Circ J. 2021;85:252–260. doi: 10.1253/circj.CJ-20-0782.
- Li X, Zhou X, Xu X, et al. Effects of continuous positive airway pressure treatment in obstructive sleep apnea patients with atrial fibrillation: A meta-analysis. Medicine (Baltimore). 2021. doi: 10.1097/MD.0000000000025438.
- Hunt TE, et al. Effect of continuous positive airway pressure therapy on recurrence of atrial fibrillation after pulmonary vein isolation in patients with obstructive sleep apnea: A randomized controlled trial. Heart Rhythm. 2022. doi: 10.1016/j.hrthm.2022.06.016.
- Nalliah CJ, Wong GR, Lee G, et al. Impact of CPAP on the Atrial Fibrillation Substrate in Obstructive Sleep Apnea: The SLEEP-AF Study. JACC: Clinical Electrophysiology. 2022;8(7):869–877. doi: 10.1016/j.jacep.2022.04.015.
- Gami AS, Olson EJ, Shen WK, et al. Obstructive Sleep Apnea and the Risk of Sudden Cardiac Death. J Am Coll Cardiol. 2013;62(7):610–616. doi: 10.1016/j.jacc.2013.04.080.
- 米国CDC.Atrial fibrillation (AFib) and stroke risk








