「いびきがうるさいって言われるけど、病院に行くほどでもないでしょ」「すぐ死ぬわけじゃないし」——。正直なところ、そう思っている方のほうが多いかもしれません。
睡眠時無呼吸症候群(SAS)は自覚症状に乏しく、日中の生活に明らかな支障が出ないかぎり、なかなか危機感を持ちにくい。でも、この病気の厄介なところは、自覚がないまま何年もかけて血管や心臓に負担を蓄積させていく点にあります。
高血圧、脳卒中、心不全、糖尿病。SASとの関連が指摘されている病気を並べると、どれも将来の生活を根本から変えてしまうものばかりです。この記事では、なぜ寝ているあいだの呼吸の問題がこれほど広い範囲に影響するのか、メカニズムとデータを整理していきます。先に言っておくと、見つけて治療すれば対処できる病気でもあるので、怖がるだけで終わらないよう最後まで読んでいただければと思います。

「そのうち何とかなる」が通用しない理由——長期追跡データの話
SASは急性疾患ではありません。今日明日で命に関わるケースはまれです。だからこそ後回しにされがちなのですが、10年、20年という単位でデータを見ると、景色がだいぶ変わります。
米国のWisconsin Sleep Cohort Studyは、一般住民1,522名を18年間追跡した大規模研究です(Young T, Sleep, 2008)。この研究で、重症の睡眠呼吸障害(AHI 30以上)がある方の全死因死亡リスクは、障害のない方に比べてハザード比3.0でした(95%信頼区間:1.4〜6.3)。CPAP治療を受けていない方だけに絞ると、ハザード比は3.8(1.6〜9.0)に上がっています。
ただし、これは観察研究です。CPAP使用者のほうが健康意識が高いなど背景の違いもあるため、「CPAPが死亡率を下げた」と直接的な因果を読み取るには慎重さが必要です。それでも、「未治療で放っておいても結果は同じ」とは言えないデータであることは確かでしょう。


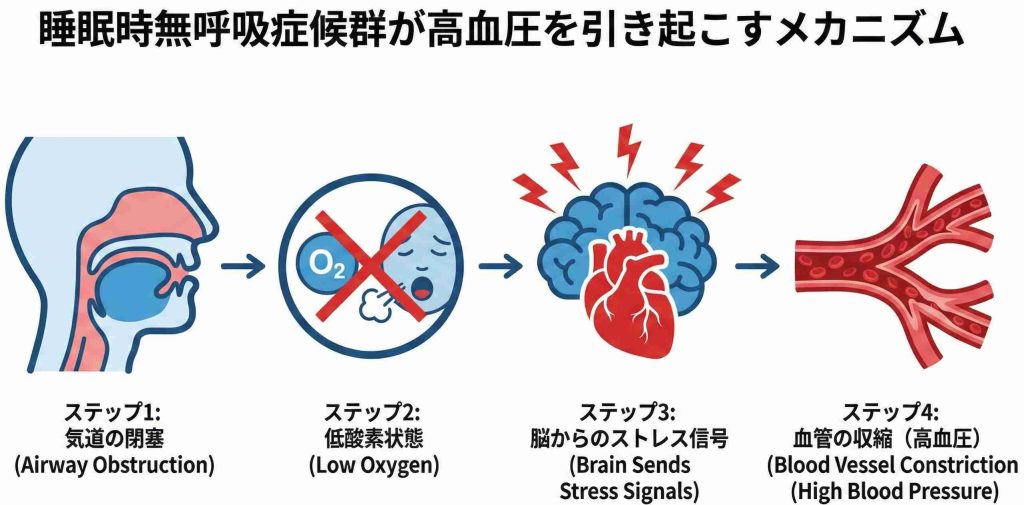
呼吸が止まると、なぜ血圧が上がるのか
SASの合併症のなかで、最も頻度が高いのが高血圧です。
ふつう、寝ているあいだは副交感神経が優位になって血圧は下がります。体が「おやすみモード」に入るわけです。ところが、無呼吸で酸素が足りなくなると、脳は「まずい」と交感神経を叩き起こす。血管はキュッと縮まり、心拍数も上がる。結果として、寝ているはずなのに血圧は高いまま——いわゆる夜間高血圧の状態が続きます。
これが毎晩繰り返されると、やがて日中の血圧も下がりにくくなっていきます。
臨床で厄介なのが「治療抵抗性高血圧」との関係です。降圧薬を何種類も使っているのに血圧がコントロールできない。こういう患者さんの背景にSASが隠れている割合は、驚くほど高い。日本循環器学会の2023年改訂ガイドラインによると、治療抵抗性高血圧の患者さんのうち、AHI 10以上のOSAを合併している割合は83%にのぼります(AHI 15以上では64%)。
逆に言えば、無呼吸を治療したら血圧のコントロールが改善した、という経験は臨床現場では珍しい話ではありません。治療抵抗性高血圧を対象としたRCT(HIPARCO試験)でも、CPAP使用群で24時間血圧の改善が確認されています。血圧がなかなか下がらないという方は、薬を増やす前に一度SASを疑ってみてもいいかもしれません。
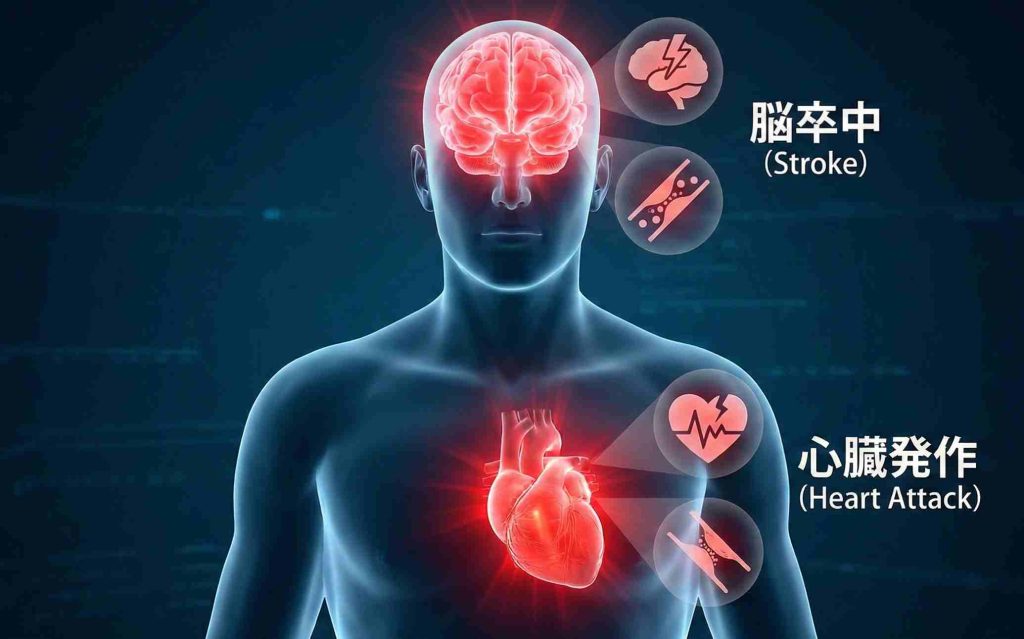
脳卒中と心不全——血管への負担が積み重なった先のこと
高血圧が慢性化すると、動脈硬化が進みます。血管の壁が厚く硬くなって内腔が狭まり、血液の流れが悪くなる。これが脳の血管で起きれば脳梗塞や脳出血、心臓の血管なら狭心症や心筋梗塞です。
脳卒中リスクは約2〜3倍
SASと脳卒中の関連は、かなり強固なエビデンスで裏付けられています。Lokeらが2012年にCirculation: Cardiovascular Quality and Outcomesに発表したメタアナリシスでは、OSAの脳卒中オッズ比は2.24(95%CI:1.57〜3.19)でした。複数の大規模前向き研究を統合した総説でも、睡眠呼吸障害のある方の脳卒中リスクは概ね2〜3倍の範囲で報告されています。
なお、脳卒中全般に「朝方に発症が多い」傾向が知られており、SASによる夜間の血圧変動との関連を指摘する研究もあります。ただし、「SASだから起床直後がとくに危険」と一般化できるほどデータは一致しておらず、この点は今後の研究を待つ必要があります。
心房細動という見落とせないリスク
SASの影響は血管だけにとどまりません。無呼吸のたびに胸のなかの圧力が大きく揺れるため、心臓には物理的な負荷がかかり続けます。加えて、低酸素や交感神経の変動も心臓の電気的な安定を乱す要因になります。
これが心不全(ポンプ機能の低下)や心房細動(不整脈の一種)を招く要因として指摘されています。メタアナリシスでは、SAS患者の心房細動リスクはオッズ比約2.1との報告があります。心房細動は血栓をつくりやすく、それが脳に飛べば重い脳梗塞(心原性脳塞栓症)を起こすこともある。SAS→心房細動→脳梗塞という連鎖は、頭に入れておいたほうがいいルートです。
ただ、この話を聞いて「もう手遅れかも」と思う必要はありません。SASが見つかった時点で治療を始めれば、この連鎖の進行を抑えられる可能性は十分にあります。

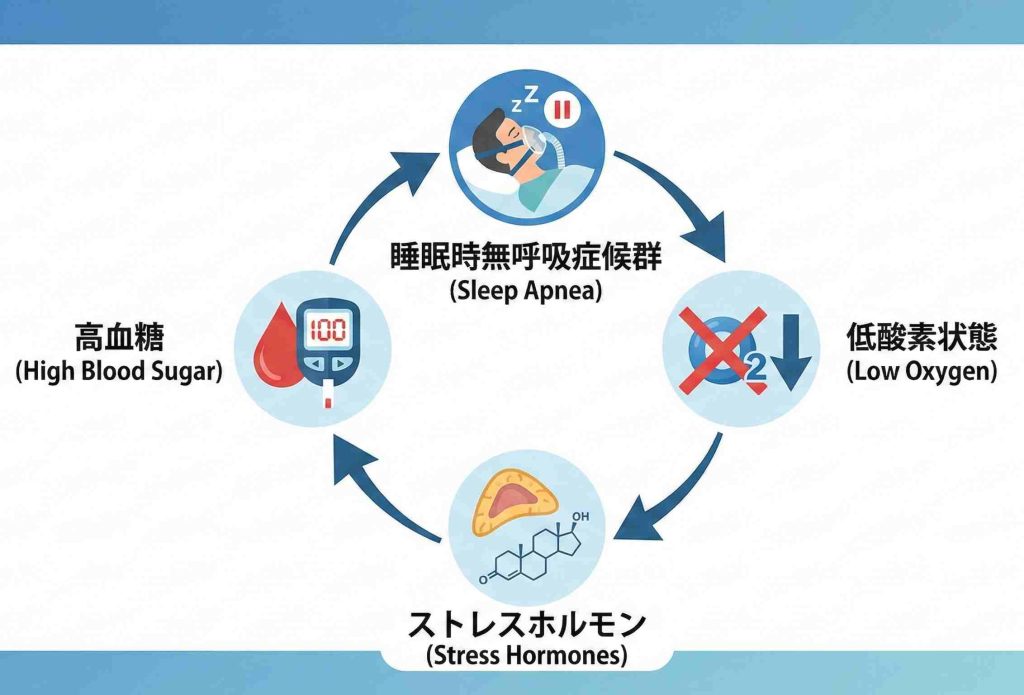
糖尿病との意外な接点
「睡眠」と「血糖」はぱっと見つながらなさそうですが、実はかなり深い関係があります。
呼吸が止まるたびに体はストレスを受け、コルチゾールやアドレナリンが分泌されます。どちらも血糖値を上げるホルモンです。これが繰り返されると、インスリンの効きが悪くなる「インスリン抵抗性」が生じやすくなる。複数のメタアナリシスで、OSAは2型糖尿病の独立したリスク因子であることが確認されています(Abelleira R, Medicina Clínica, 2024ほか)。
さらに面倒なのが悪循環の構造です。血糖コントロールが悪化すると体重が増えやすく、喉まわりの脂肪が増えて気道が狭くなり、無呼吸がさらに悪化する。無呼吸が悪化すればストレスホルモンが増え、血糖値はまた上がる。一度はまると自力では抜けにくいループです。
糖尿病の治療を頑張っているのに数値がなかなか改善しないという方は、原因が「夜の呼吸」にあるかもしれません。主治医に一度相談してみてください。
治療で何がどう変わるのか——できることと、まだわかっていないこと
ここまで怖い話ばかりでしたが、SASには有効な治療があります。しかも、効果を比較的早く実感しやすい治療です。
CPAP(シーパップ)療法は、鼻マスクから空気を送り込んで気道がふさがるのを防ぐ仕組みです。無呼吸がなくなれば、交感神経の過剰な興奮が収まり、血圧が下がる。先述のHIPARCO試験のように、治療抵抗性高血圧の患者さんでCPAPによる血圧改善が確認された例もあります。日中の眠気やQOLの改善については、多くの研究で一貫した効果が報告されています。
一方で、正直に触れておくべきこともあります。2016年にNew England Journal of Medicineに発表されたSAVE試験(McEvoyら)では、心血管疾患を持つ中等症〜重症OSA患者2,717名を対象にCPAPの効果を検証しましたが、心筋梗塞や脳卒中などの心血管イベントの二次予防については、CPAP群と通常ケア群で有意差が出ませんでした。CPAP使用時間が平均3.3時間/晩と短かったことが影響した可能性も指摘されていますが、「CPAPさえ使えばすべての合併症を防げる」とまでは現時点では言い切れません。
とはいえ、血圧の改善、眠気の解消、生活の質の向上といった効果は確かです。合併症リスクの連鎖を少しでも食い止めるためにできる、現時点で最も実績のある手段であることは間違いありません。

こんな症状があれば、検査を受けてみてください

朝起きたときの頭痛(夜間の低酸素が背景にある場合があります)。日中の眠気や集中力の低下が何日も続く。夜中に何度もトイレに起きる(無呼吸に伴う循環ホルモンの変動や、覚醒の増加が関係していることがあります)。家族から「寝ているとき、息が止まってる」と言われた。
ひとつでも当てはまるなら、SASの可能性を考えて検査を受ける意味はあります。
自宅でできる簡易検査(HSAT)は、気流センサーや呼吸努力ベルト、指先のパルスオキシメータなど複数のセンサーを装着して就寝するもので、入院は不要です。「指一本にセンサーをつけるだけ」と説明されることもありますが、実際にはSASの診断精度を上げるために複数のチャネルを使うのが一般的です。それでも痛みはなく、翌日の生活に影響するようなものではありません。

よくある質問(Q&A)
Q1. 痩せれば治りますか?
減量で改善する方はいます。ただ、日本人はあごが小さい骨格的な特徴があるので、痩せ型でも重症SASだったというケースが珍しくない。「痩せたから大丈夫」と自己判断せず、並行して検査を受けておくのが確実です。

Q2. お酒を飲んで寝るといびきがひどくなるのはなぜ?
アルコールには筋肉を緩める作用があります。舌や喉の筋肉がだらんと下がって気道を狭くするため、いびきも無呼吸も悪化しやすい。SASの症状がある方は、寝る前の飲酒を控えるだけでも夜の呼吸がだいぶ変わることがあります。
まとめ
睡眠時無呼吸症候群は、放置しても今すぐ困ることは少ない。だからこそ、何年も見過ごされ、気づいたときには高血圧や糖尿病が進行していた——そういうケースが後を絶ちません。
Wisconsin Sleep Cohortの18年追跡データは、「放っておいても大丈夫」とは言えない現実をはっきり示しています。CPAPですべての合併症を防げるかどうかは、まだ研究の途上にある部分もあります。それでも、血圧の改善や日中の眠気の解消など、治療で得られる恩恵は確かなものです。
いびきや日中の眠気が気になっているなら、まずかかりつけ医に「SASの検査を受けたい」と伝えてみてください。それだけで十分です。
受診の目安
すぐに医療機関へ:意識が飛ぶような強い眠気が日中にある方。高血圧や糖尿病の治療中でコントロールが難しい方。
近いうちに相談を:「息が止まっている」と指摘された方。起床時の頭痛や日中の眠気が続く方。
セルフチェックで様子を見る:いびきが気になる程度なら、まずセルフチェックから。該当項目が多ければ受診の検討を。
次に読むことをおすすめする記事
【睡眠時無呼吸症候群の検査とは?費用や自宅での流れを解説】
睡眠時無呼吸症候群の合併症リスクを知ると、『自分も検査を受けた方がよいのか』『入院や費用はどのくらいかかるのか』と不安になる方も多いと思います。こちらの記事では、自宅で行う簡易検査から精密検査までの流れや費用の目安を具体的に解説しており、受診を検討する際のイメージづくりに役立ちます。
【睡眠時無呼吸症候群で心筋梗塞・脳梗塞に?死亡リスクと予防法を解説】
本記事でSASが高血圧や脳卒中、心不全に関わることを知ると、『実際にどれくらい心筋梗塞・脳梗塞が増えるのか』『CPAP治療でどこまで予防できるのか』が気になる方も多いかもしれません。こちらの記事では、最新の研究データを踏まえて心血管イベントのリスクを整理し、検査・治療でできることをより具体的に解説しています。
睡眠時無呼吸症候群(SAS)は、いびきや日中の眠気だけでなく、
高血圧・心疾患・脳卒中など深刻な合併症につながることがあります。
「自分も当てはまるかも」と感じた方は、
まずはSAS総合ページで検査の流れ・費用・治療法をまとめてご確認ください。
参考文献
- Young T, Finn L, Peppard PE, et al. Sleep Disordered Breathing and Mortality: Eighteen-Year Follow-up of the Wisconsin Sleep Cohort. Sleep. 2008;31(8):1071-1078.
- 日本循環器学会. 2023年改訂版 循環器領域における睡眠呼吸障害の診断・治療に関するガイドライン.
- Loke YK, Brown JW, Kwok CS, et al. Association of Obstructive Sleep Apnea With Risk of Serious Cardiovascular Events: A Systematic Review and Meta-Analysis. Circ Cardiovasc Qual Outcomes. 2012;5(5):720-728.
- Martínez-García MA, Capote F, Campos-Rodríguez F, et al. Effect of CPAP on Blood Pressure in Patients With Obstructive Sleep Apnea and Resistant Hypertension: The HIPARCO Randomized Clinical Trial. JAMA. 2013;310(22):2407-2415.
- McEvoy RD, Antic NA, Heeley E, et al. CPAP for Prevention of Cardiovascular Events in Obstructive Sleep Apnea. N Engl J Med. 2016;375(10):919-931.
- Bradicich M, et al. Cardiovascular effects of obstructive sleep apnoea and effects of continuous positive airway pressure therapy. Eur Respir J. 2025.
- Kurra N, et al. The Influence of Obstructive Sleep Apnea on Post-Stroke Complications. J Clin Med. 2024;13(18):5646.
- Abelleira R, et al. Relationship between obstructive sleep apnea and type 2 diabetes mellitus. Medicina Clínica. 2024.
- Tasali E, et al. Obstructive Sleep Apnea and Cardiometabolic Disease. Circ Res. 2025.
この記事の監修者
医療法人社団心匡会 理事長 中村 文保
- 日本内科学会 総合内科専門医
- 日本消化器病学会 消化器病専門医
- 日本消化器内視鏡学会 専門医
- 日本肝臓学会 肝臓専門医
当院は、金沢・野々市・白山市の皆様に信頼される「地域のかかりつけ医」として、専門性の高い医療を提供しています。










