薬を飲んでいても改善しない高血圧・糖尿病
「睡眠時無呼吸症候群」が関係しているかも
「塩分を控えているのに、血圧が下がらない」「カロリー制限をしているのに、血糖値(HbA1c)が安定しない」——もしこのような状況であれば、生活習慣の乱れだけが原因ではないかもしれません。
睡眠中に繰り返し呼吸が止まる「睡眠時無呼吸症候群(SAS)」が、血圧や血糖値のコントロールを難しくしている可能性があります。

睡眠中の低酸素状態が血圧を上昇させる
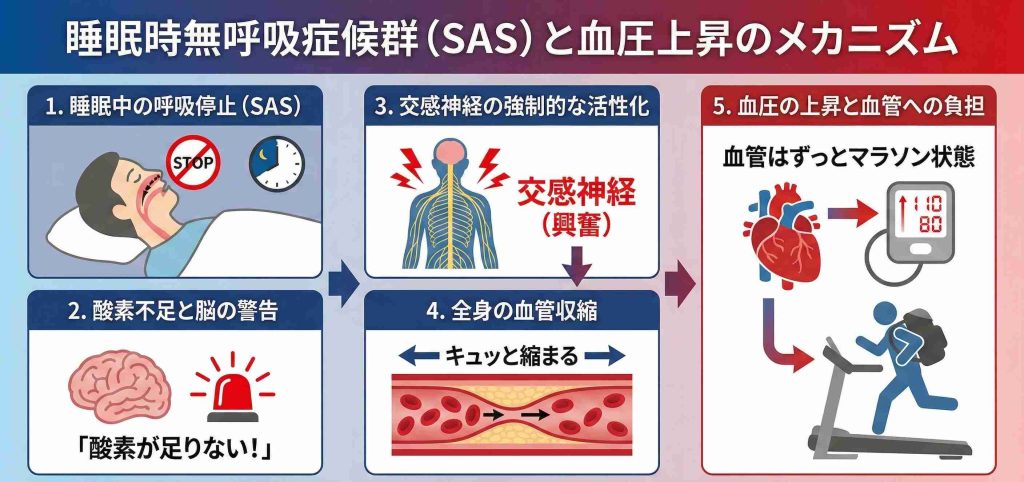
睡眠時無呼吸症候群(SAS)では、寝ている間に何度も呼吸が止まり、体が低酸素状態になります。すると、脳は「酸素が足りない」と判断し、交感神経(興奮時に働く神経)を活性化させます。
交感神経が働くと、全身の血管が収縮し、血圧が上昇します。本来、体を休めるはずの睡眠中にも血管に負担がかかり続けることになります。
研究によると、3種類以上の降圧薬を飲んでも血圧が下がらない「治療抵抗性高血圧」の患者さんのうち、高い割合で睡眠時無呼吸症候群が合併していることが報告されています。

低酸素状態がインスリンの働きを妨げる
糖尿病の治療において重要なのは、血糖値を下げるホルモン「インスリン」の働きです。しかし、睡眠中の無呼吸による低酸素状態(間欠的低酸素)は、インスリンの効きを悪くする「インスリン抵抗性」を引き起こす可能性があることがわかっています。
「甘いものを控えているのに血糖値が高い」という場合、夜間の呼吸状態が影響している可能性が考えられます。

CPAP療法による改善の可能性
CPAP(シーパップ)療法は、睡眠中に鼻から空気を送り込み、気道を広げて呼吸を確保する治療法です。この治療には、いびきを止めるだけでなく、以下のような効果が期待されています。
交感神経の安定化として、睡眠中の低酸素状態が改善されることで、交感神経の過剰な活性化が抑えられ、血圧が安定しやすくなる可能性があります。
代謝への影響として、一部の研究では、CPAP使用によりインスリン抵抗性の改善が報告されています。酸素が十分に供給されることで、インスリンの働きが助けられる可能性があります。
薬物療法にCPAP治療を組み合わせることで、血圧や血糖値のコントロールが改善したという報告もあり、生活習慣病の補助的治療として注目されています。ただし、効果には個人差があるため、医師と相談しながら治療を進めることが大切です。

こんな症状がある方は検査をご検討ください
以下のような症状がある場合は、睡眠時無呼吸症候群の可能性があります。
薬を飲んでも血圧が高い方(特に朝の血圧が高い「早朝高血圧」)、夜中に何度もトイレに起きる方(夜間頻尿)、朝起きたときに頭痛がする方、糖尿病や脂質異常症の治療中の方、いびきを指摘されたことがある方は、一度睡眠の検査を受けることをお勧めします。
夜間頻尿については、無呼吸で心臓に負担がかかると尿を増やすホルモン(心房性ナトリウム利尿ペプチド)が分泌されるため、睡眠時無呼吸症候群のサインである可能性があります。
生活習慣病の治療効果を高めるために、睡眠の状態を確認することが役立つ場合があります。

よくある質問
Q. 睡眠時無呼吸症候群を治療すれば、高血圧の薬は減らせますか?
睡眠時無呼吸症候群の治療により、血圧が改善して降圧薬を減量できたという報告があります。ただし、効果には個人差があり、すべての方に当てはまるわけではありません。自己判断で薬を減らしたり中止したりせず、必ず主治医と相談しながら治療を進めてください。CPAP療法を継続しながら、定期的に血圧を測定し、医師の指示に従って薬の調整を行うことが大切です。
Q. CPAP療法はどのくらい続ければ効果が出ますか?
個人差がありますが、多くの方は数日〜数週間で日中の眠気やだるさの改善を実感されます。血圧や血糖値への効果については、数週間から数ヶ月の継続使用で変化が見られることが報告されています。CPAP療法は使用している間だけ効果がある治療法のため、継続して使用することが重要です。効果を実感しにくい場合や、マスクの装着に慣れない場合は、医師や臨床検査技師に相談して調整を行うことをお勧めします。
Q. 睡眠時無呼吸症候群の検査はどこで受けられますか?
睡眠時無呼吸症候群の検査は、呼吸器内科、循環器内科、耳鼻咽喉科、睡眠外来などで受けることができます。最近では、内科や総合診療科でも対応している医療機関が増えています。まずは自宅で行う簡易検査から始めることが一般的で、検査機器を自宅に郵送して対応する医療機関もあります。簡易検査で睡眠時無呼吸症候群の疑いがある場合は、精密検査(PSG検査)を行い、確定診断と治療方針を決定します。かかりつけ医がいる場合は、まず相談してみることをお勧めします。
Q. 痩せれば睡眠時無呼吸症候群は治りますか?
肥満が主な原因である場合、減量によって症状が大きく改善する可能性があります。体重を5〜10%減らすことで、無呼吸の回数が減少したという報告があります。ただし、日本人の場合はあごが小さいなどの骨格的な要因が原因となっていることもあり、減量だけでは十分に改善しないケースもあります。また、減量には時間がかかるため、その間の健康リスクを考慮して、CPAP療法と並行して体重管理を行うことが推奨される場合があります。ご自身に合った治療方針について、医師にご相談ください。
まとめ
高血圧や糖尿病の治療を続けていても十分な効果が得られない場合、睡眠時無呼吸症候群が関係している可能性があります。
睡眠中の低酸素状態は、交感神経を活性化させて血圧を上昇させたり、インスリンの働きを妨げて血糖値を上げたりする可能性があります。CPAP療法によって睡眠中の呼吸を確保することで、これらの症状が改善する場合があります。
いびきや日中の眠気、夜間頻尿などの症状がある方は、一度睡眠の検査を受けることをご検討ください。
次に読むことをおすすめする記事
【睡眠時無呼吸症候群の合併症連鎖。高血圧・糖尿病を招く酸欠の正体】
薬が効かない高血圧・糖尿病の背景に、どのような『酸欠の連鎖』があるのかを、より詳しく知りたい方に適した内容です。現在の記事で触れた交感神経やインスリン抵抗性について、図解とデータを用いて体系的に整理できます。
【睡眠時無呼吸症候群の検査とは?費用や自宅での流れを解説】
『自分も当てはまるかもしれないが、検査は大変そう』と感じた方には、具体的な検査の流れを知ることが不安軽減につながります。自宅で行う簡易検査から入院検査まで、実際のイメージを持ちやすいよう費用の目安とともに説明しています。
睡眠時無呼吸症候群(SAS)は全身にさまざまな影響を及ぼします。
「SASかもしれない」「検査を受けてみたい」とお考えの方は、
検査方法・費用・治療の流れを1ページにまとめた総合ページをご覧ください。
この記事の監修者
医療法人社団心匡会 理事長 中村 文保
- 日本内科学会 総合内科専門医
- 日本消化器病学会 消化器病専門医
- 日本消化器内視鏡学会 専門医
- 日本肝臓学会 肝臓専門医
当院は、金沢・野々市・白山市の皆様に信頼される「地域のかかりつけ医」として、専門性の高い消化器診療と温かい内科医療を提供しています。









