「健康診断で血糖値が高いと指摘されたが、なかなか改善しない」「家族から、寝ているときに呼吸が止まっていると言われた」——もし、このようなお悩みを抱えているなら、その2つは無関係ではないかもしれません。
睡眠時無呼吸症候群(SAS)と糖尿病(2型糖尿病)には、医学的に密接な関連があることがわかっています。「ただのいびき」「少し血糖値が高いだけ」と放置してしまうと、心臓や血管への負担が蓄積してしまう可能性があります。
この記事では、なぜ睡眠のトラブルが血糖値に影響するのか、そのメカニズムと、適切な治療によって期待できる改善効果について解説します。

なぜ睡眠時無呼吸症候群だと糖尿病になりやすいのか?
睡眠時無呼吸症候群(SAS)は、睡眠中に何度も呼吸が止まり、体が低酸素状態になる疾患です。多くの研究により、SASの患者さんは2型糖尿病を合併する頻度が高いことが報告されています。では、なぜ「呼吸」と「血糖値」が関係しているのでしょうか。
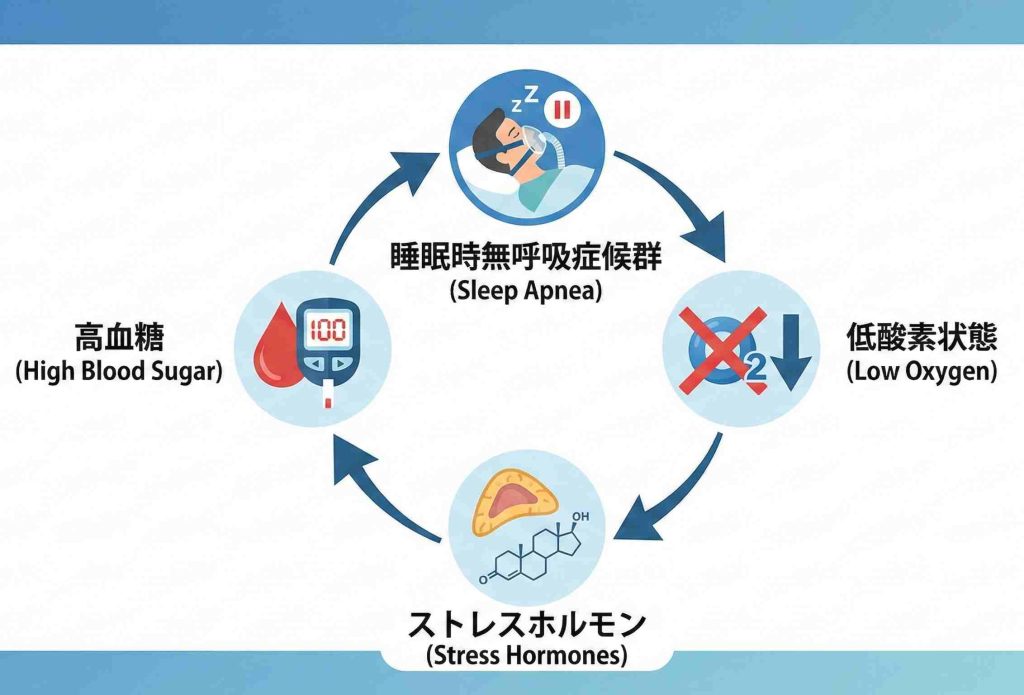

低酸素状態が「インスリン抵抗性」を引き起こす
睡眠中に呼吸が止まると、血液中の酸素濃度が低下します。すると脳は危機を感じ、体を覚醒させて酸素を取り込もうとします。このとき、体を興奮状態にする「交感神経」が過剰に活性化されます。
交感神経が緊張すると、「アドレナリン」や「コルチゾール」といったストレスホルモンが分泌されます。これらのホルモンには血糖値を上昇させる作用があるだけでなく、血糖値を下げるホルモンである「インスリン」の効きを悪くする働きがあります。
この状態を医学用語で「インスリン抵抗性」と呼びます。すい臓からインスリンが分泌されていても、体がうまく反応できず、血糖値が下がりにくくなってしまうのです。
痩せている方も注意が必要
「自分は太っていないから大丈夫」と思われるかもしれません。たしかに肥満はSASと糖尿病に共通する主要なリスク要因です。脂肪組織から分泌される物質がインスリンの効きを悪くし、同時にのど周りの脂肪が気道を狭めることが知られています。
しかし、日本人は欧米人に比べてあごが小さい傾向があり、痩せ型の方でも睡眠時無呼吸症候群になりやすいという特徴があります。下あごが小さい(小顎症)、舌が大きい、扁桃腺が大きいといった骨格的な特徴がある場合、体重が標準であっても気道が塞がりやすく、SASによる影響で糖尿病リスクが高まる可能性があります。

放置した場合に考えられるリスク
SASと糖尿病が合併している状態を放置すると、単に「検査数値が悪い」だけでは済まない可能性があります。この2つが重なることで、全身の血管への負担が増大することが懸念されます。ただし、適切な治療を行うことでリスクの軽減が期待できます。

心筋梗塞や脳卒中との関連
糖尿病は血管に負担をかける疾患ですが、そこにSASによる「夜間の血圧上昇」や「低酸素状態」が加わると、動脈硬化が進行しやすくなる可能性があります。
研究によると、SASの患者さんは健常者と比較して心血管イベント(心筋梗塞や脳卒中など)の発症リスクが約2〜3倍高まるとの報告があります。糖尿病を合併している場合は、さらにリスクが高まる可能性が指摘されています。

糖尿病の合併症への影響
糖尿病には、網膜症(目への影響)、腎症(腎臓への影響)、神経障害(手足のしびれなど)という三大合併症があります。
睡眠時無呼吸症候群による睡眠の質の低下や夜間の酸素不足は、これらの合併症とも関連している可能性が指摘されています。特に腎臓は血管が豊富な臓器であるため、夜間の血圧変動による影響を受けやすいと考えられています。
治療による血糖コントロールの改善
睡眠時無呼吸症候群を適切に治療することで、血糖コントロールが改善したという研究報告が複数あります。

SASの標準的な治療法に、CPAP(シーパップ:持続陽圧呼吸療法)があります。就寝中に鼻から空気を送り込み、気道を広げて無呼吸を防ぐ治療法です。
CPAP治療を継続することで、以下のような効果が期待できます。
インスリン抵抗性の改善として、睡眠中の酸素不足が解消され、ストレスホルモンの分泌が抑えられることで、インスリンが効きやすい状態に近づく可能性があります。
血糖指標の改善として、長期的な血糖状態を示すHbA1cが改善したという報告もあります。
良質な睡眠がもたらすホルモンバランスの改善
しっかり眠れるようになることで、食欲に関わるホルモンバランスも整いやすくなります。
- レプチン(満腹感を伝える)が増加
- グレリン(食欲を増進させる)が減少
睡眠不足の状態では、脳がエネルギー不足と認識して食欲を増進させてしまうことがありますが、良質な睡眠をとることで過食を防ぎやすくなり、体重管理にもつながります。結果として、糖尿病の改善に寄与する可能性があります。
検査と診断の流れ
「もしかして、自分も睡眠時無呼吸症候群(SAS)かも?」と思ったら、まずは客観的なデータで自分の睡眠状態を確認することが大切です。
簡易検査と精密検査
SASの検査は、通常2段階で行われます。
- 簡易検査(スクリーニング)
宅で手の指や鼻の下にセンサーを取り付けて就寝するだけの検査です。血液中の酸素飽和度や脈拍数、呼吸の状態から、無呼吸の可能性を判定します。検査機器を自宅に郵送している医療機関もあります。 - 精密検査(PSG:ポリソムノグラフィー)
簡易検査で疑いがある場合に行います。専門の医療機関で脳波や筋電図、眼球運動などを詳しく測定し、無呼吸の重症度(AHI:無呼吸低呼吸指数)や睡眠の質を正確に診断します。最近は自宅で行える精密検査もあります。

受診先について
「いびき」と「高血糖」の両方が気になる場合、糖尿病と睡眠時無呼吸症候群の両方を診られる医療機関(総合内科や、複数の診療科が連携している医療機関)が適しています。
すでに糖尿病で通院中の方は、まず主治医に「いびきがひどいと言われる」「睡眠時無呼吸症候群ではないか心配だ」と相談されることをお勧めします。多くの糖尿病専門医はSASとの合併リスクを把握しているため、簡易検査の手配や専門医への紹介につなげてもらえます。
よくある質問(Q&A)
Q1. 痩せれば睡眠時無呼吸症候群も糖尿病も改善しますか?
A. 肥満が主な原因である場合、減量は有効な手段のひとつです。体重を5〜10%減らすことで、無呼吸の回数が減少し、血糖値も改善するケースが報告されています。ただし、日本人の場合はあごが小さいなどの骨格が原因となっていることもあるため、減量しても改善しない場合はCPAPなどの治療を継続する必要があります。ご自身に合った治療方針について、医師にご相談ください。
Q2. CPAP治療は一生続ける必要がありますか?
A. 必ずしも一生続けるとは限りません。減量に成功したり、耳鼻科的な手術で気道が広がったりして無呼吸が改善すれば、治療を終了できることもあります。ただし、CPAPは「眼鏡」のようなもので、使用している間は正常な状態を保てる治療法です。自己判断で中止せず、医師と相談しながら継続することが大切です。
Q3. いびきをかいていなければ大丈夫ですか?
A. いびきがなくても「隠れ無呼吸」の可能性があります。音のない無呼吸もありますし、ご本人が自覚していないだけの場合もあります。「日中の強い眠気がある」「夜中に何度もトイレに起きる」「朝起きたときに頭痛がする」などの症状がある場合は、一度検査を受けることをお勧めします。
まとめ
睡眠時無呼吸症候群と糖尿病には密接な関連があり、両方を適切に管理することが大切です。
睡眠中の低酸素状態は、インスリンの効きを悪くして血糖値を上昇させる可能性があります。SASを放置すると、心筋梗塞や脳卒中のリスクが高まることが懸念されますが、CPAP治療などで睡眠を改善することで、血糖コントロールの改善も期待できます。
いびきや日中の眠気が気になる場合、また血糖値がなかなか改善しない場合は、自己判断せずに早めに医師へご相談ください。
次に読むことをおすすめする記事
【睡眠時無呼吸症候群の検査とは?費用や自宅での流れを解説】
SASと糖尿病の関係について理解したあとには、『実際の検査はどんなことをするのか』『自宅でもできるのか』が気になる方も多いと思います。この記事では検査の流れや費用の目安を具体的に紹介しており、受診を検討中の方の不安を和らげる助けになります。
【睡眠時無呼吸症候群で心筋梗塞・脳梗塞に?死亡リスクと予防法を解説】
SASと糖尿病の関係を学ぶと、『心筋梗塞や脳梗塞など他の重大な病気への影響はどうなのか』と気になる方も多いようです。本記事では、心血管リスクのメカニズムや予防の考え方を整理し、睡眠と血糖だけでなく全身の健康を俯瞰して考えるきっかけを提供しています。
睡眠時無呼吸症候群(SAS)は、放置すると生活の質だけでなく
命に関わる病気を引き起こすリスクがあります。
当院ではご自宅での簡易検査からスタートできます。
検査の流れ・費用・治療法は、SAS総合ページでわかりやすくまとめています。
参考文献
- Effect of Continuous Positive Airway Pressure on Glucose and Lipid Profiles in Patients With Obstructive Sleep Apnoea
- 著者: F Cattazzo, et al.
- 掲載誌: Archivos de Bronconeumología, 2023
- Relationship between obstructive sleep apnea and type 2 diabetes mellitus
- 著者: Abelleira , et al.
- 掲載誌: Medicina Clínica (English Edition), 2024
- Effects of continuous positive airway pressure therapy on glucose metabolism in patients with obstructive sleep apnoea and type 2 diabetes
- 著者: J Herth, et al.
- 掲載誌: European Respiratory Review, 2023
- Benefits of continuous positive airway pressure on glycaemic control and insulin resistance in patients with type 2 diabetes and obstructive sleep apnoea
- 著者: W Shang, et al.
- 掲載誌: Diabetes, Obesity and Metabolism, 2021
- Obstructive Sleep Apnea and Cardiometabolic Disease: Obesity, Hypertension, and Diabetes
- 著者: E Tasali, et al.
- 掲載誌: Circulation Research, 2025








