健康診断で異常値が増える不安、その原因は「睡眠」かもしれません
健康診断のたびに指摘される項目が増えていく——。「血圧が高い」「血糖値も気になる」「コレステロールも…」と、複数の異常値を告げられると、どうしても不安になりますよね。
薬を飲んでいるのに数値がなかなか改善しない、そもそもなぜこんなに色々な病気が重なるのか、疑問に感じている方も多いのではないでしょうか。
もしいびきや日中の眠気を感じているなら、その背景に「睡眠時無呼吸症候群(SAS)」が隠れている可能性があります。一見関係なさそうに思える睡眠と全身の病気ですが、実は深くつながっています。睡眠中の無呼吸は、単なる睡眠不足にとどまらず、体内で酸化ストレスや慢性的な炎症を引き起こし、血管の健康に影響を及ぼすことがわかってきました。
この記事では、SASが引き起こす「メタボリックドミノ」と呼ばれる病気の連鎖のしくみと、その対処法についてわかりやすく解説します。

メタボリックドミノとは? 病気が連鎖するメカニズム
「メタボリックドミノ」とは、生活習慣の乱れから始まり、ドミノ倒しのように次々と病気が連鎖していく様子を表した用語です。
この連鎖は、おおむね次のような順序で進行すると考えられています。まず、生活習慣の乱れや肥満、睡眠の質の低下が起点となります。次に、血糖値を下げるインスリンの効きが悪くなる「インスリン抵抗性」や食後の高血糖が生じます。これが進むと、高血圧や脂質異常症、糖尿病の発症につながります。そして最終的には、動脈硬化が進行し、脳卒中や心不全、腎不全といった深刻な合併症のリスクが高まります。
多くの方は、高血圧や糖尿病といった段階で治療を始めます。しかし、ドミノの上流にある睡眠時無呼吸症候群を見逃したままでは、薬で数値を改善しようとしても、根本的な原因に対処できていない状態が続いてしまいます。
SASは、このドミノ倒しの「最初の1枚」になり得る要因のひとつです。逆に言えば、SASを適切に治療することで、この負の連鎖を上流から食い止められる可能性があります。

無呼吸が全身に影響を与える理由|酸化ストレスと低酸素
睡眠中に呼吸が止まることは、単に「空気が吸えない」という問題にとどまりません。SASの方の体内では、睡眠中に繰り返し酸素不足の状態が起きています。
間欠的低酸素血症(繰り返される酸素不足)
呼吸が止まると、血液中の酸素濃度が低下します。これが一晩のうちに何度も繰り返されることで、全身の細胞が酸素不足の影響を受けます。

酸化ストレスの発生
呼吸が再開した瞬間、酸素が一気に体内に流れ込みます。実は、この「酸素が急激に入ってくる」タイミングで「活性酸素」という物質が大量に発生します。活性酸素は細胞を傷つける性質があり、これを「酸化ストレス」と呼びます。SASの方の体内では、この酸化ストレスが一晩中発生し続けることになります。
交感神経の過剰な働き
本来、睡眠中は体を休める「副交感神経」が優位になるものです。しかし、無呼吸による苦しさから脳が覚醒反応を起こし、興奮の神経である「交感神経」が過剰に働きます。その結果、寝ている間も心拍数が上がり、血管が収縮した状態が続いてしまいます。
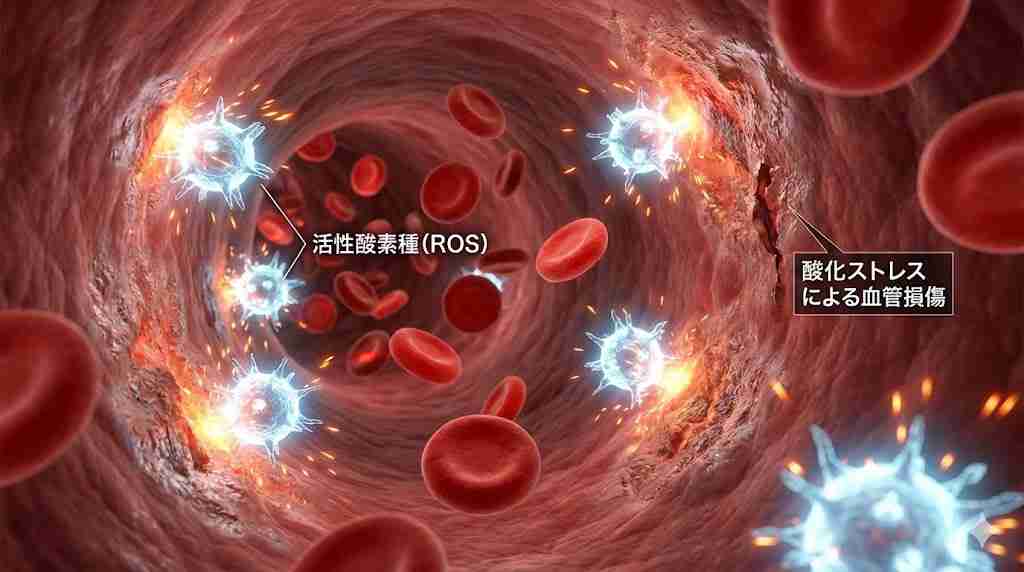
血管への影響|血管内皮障害と慢性炎症
酸化ストレスや交感神経の過剰な働きが続くと、最初にダメージを受けやすいのが血管の内側にある「血管内皮細胞」です。
血管内皮細胞は、血管の健康を保つバリア機能や、血管を広げて血流を良くする物質(一酸化窒素:NO)を分泌する重要な役割を担っています。しかし、酸化ストレスによってこの内皮細胞が傷つくと、これらの機能が低下してしまいます。これを「血管内皮障害」と呼びます。
血管内皮が傷つくと、体はそれを修復しようとして免疫反応を起こします。しかし、毎晩傷つけられる状態が続くため、炎症が治まる暇がありません。その結果、血液中には「炎症性サイトカイン」という物質が増え、体全体が弱い炎症状態にさらされ続けます。
この血管内皮障害と慢性的な炎症が、動脈硬化を進行させる大きな要因となります。血管は柔軟性を失い、内側にはプラーク(脂質などの沈着物)がたまりやすくなります。
SASは単なる「のどの問題」ではなく、全身の血管の健康に関わる疾患として捉える必要があります。

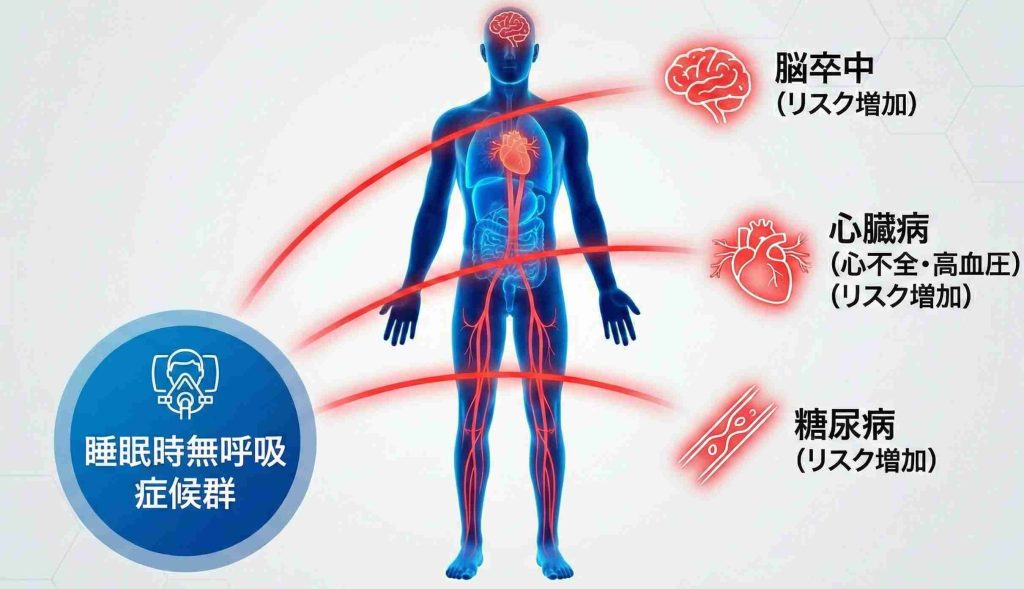
SASと関連が深い3つの疾患
前述した酸化ストレスや血管内皮障害は、具体的にどのような病気と関連しているのでしょうか。
高血圧との関係
SASと最も強い関連が報告されているのが高血圧です。
健康な方は、睡眠中に副交感神経が働いて血圧が下がります(ディッパー型)。しかし、SASの方は呼吸停止による覚醒反応で交感神経が興奮し続けるため、夜間も血圧が下がりにくくなります(ノンディッパー型)。さらに、急激な血圧上昇を繰り返すことで血管に負荷がかかります。
降圧薬を3種類以上服用しても血圧が十分に下がらない「治療抵抗性高血圧」の患者さんのうち、約70〜80%にSASが合併しているというデータも報告されています。

糖尿病との関係
睡眠不足や無呼吸によるストレスは、血糖値を上げるホルモン(コルチゾールなど)の分泌を促進します。同時に、血糖値を下げるインスリンの効きが悪くなる「インスリン抵抗性」も引き起こします。
食事制限をしているのにHbA1c(ヘモグロビンエーワンシー:過去1〜2か月の平均血糖値を反映する指標)が下がらない場合、背景にSASが隠れている可能性も考えられます。

脳卒中・心筋梗塞との関係
酸化ストレスで傷ついた血管壁には、プラークができやすくなります。
無呼吸から呼吸が再開する瞬間、胸腔内の圧力が大きく変動し、同時に血圧も急上昇します。この変動がプラークの破裂を引き起こし、血栓が血管を詰まらせることで、脳梗塞や心筋梗塞といった心血管イベントのリスクが高まると考えられています。

負の連鎖は食い止められる|CPAP治療の効果
ここまでリスクについて説明してきましたが、SASは「適切な治療でリスクをコントロールできる病気」です。その中心となる治療法がCPAP(シーパップ:持続陽圧呼吸療法)です。
CPAPは、寝ている間に鼻から空気を送り込み、気道を広げて無呼吸を防ぐ治療法です。多くの研究やガイドラインで、その効果が報告されています。
血圧については、CPAP治療を継続することで特に夜間の血圧低下が期待でき、降圧薬を減らせる可能性もあります。心血管イベントについては、日本循環器学会のガイドラインや近年のメタ解析において、適切なCPAP治療が心筋梗塞や脳卒中のリスク低減、さらには生命予後の改善につながる可能性が示されています。糖代謝についても、インスリン抵抗性の改善が期待できます。
SASの治療は、単にいびきを止めるだけでなく、将来の大きな病気を予防するための積極的な取り組みといえます。

こんなサインがあれば早めの受診を
SASは自覚症状が乏しいことも多く、気づかないうちに進行していることがあります。以下の項目のうち2つ以上当てはまる場合は、医療機関への相談をお勧めします。
まず、大きないびきをかく、または寝ている間に息が止まっていると指摘されたことがある方。次に、日中に強い眠気があり、会議中や運転中に眠くなることがある方。夜中に何度もトイレに起きる方(夜間頻尿)。朝起きた時に頭痛がする、あるいは口が乾いている方。そして、降圧薬を服用しているのに血圧が安定しない方。
このような症状に心当たりがある場合は、かかりつけ医への相談を検討してみてください。

まとめ
睡眠時無呼吸症候群は、単なる睡眠の問題ではありません。酸化ストレスや慢性炎症を通じて、高血圧、糖尿病、そして脳卒中へとつながる「メタボリックドミノ」の起点となりうる疾患です。
しかし、過度に心配する必要はありません。SASは検査で診断でき、CPAPをはじめとする確立された治療法があります。「たかがいびき」と放置せず、ドミノの最初の1枚を止めることで、将来の健康を守ることにつながります。気になる症状がある方は、早めに医師へ相談されることをお勧めします。
受診の目安
すぐに医療機関へ
- 日中の強い眠気により、運転中や危険な作業中に意識が遠のくことがある場合
近いうちに相談を
- いびきや無呼吸を指摘されている方
- 降圧薬を飲んでも血圧が安定しない方
- 夜間頻尿や起床時の頭痛が続く方
まずはセルフチェックを
- 上記の症状が軽度の場合は、睡眠の質や生活習慣を見直しながら、次回の健康診断や受診時に相談してみてください
よくある質問(Q&A)
Q1. 痩せれば睡眠時無呼吸症候群は治りますか?
肥満はSASの大きな原因のひとつですので、減量は有効な対策です。ただし、日本人は欧米人に比べて顎が小さい傾向があり、痩せていてもSASになるケースが少なくありません。減量に取り組みながら、必要に応じて医療的な介入を受けることが大切です。

Q2. CPAP治療はずっと続けなければなりませんか?
基本的には、視力の悪い方が眼鏡をかけるのと同様に、継続して使用することが推奨されます。ただし、大幅な減量に成功した場合や、手術などで気道の形状が変わった場合には、治療を終了できることもあります。自己判断で中止せず、主治医と相談しながら進めていくことをお勧めします。
Q3. いびきをかいていなければ大丈夫ですか?
必ずしもそうとは限りません。「隠れ無呼吸」といって、いびきが少なくても無呼吸を起こしている場合があります。特に夜間頻尿や起床時の頭痛、日中の強い眠気がある場合は、SASの可能性を考慮して検査を受けることをお勧めします。
次に読むことをおすすめする記事
【睡眠時無呼吸症候群の検査とは?費用や自宅での流れを解説】
SASが高血圧や糖尿病の引き金になることを知ると、『自分も検査を受けた方がいいのか』『入院が必要なのか』と不安になる方も多いと思います。自宅でできる簡易検査から精密検査まで、実際の流れと費用の目安を整理したこちらの記事も、受診を検討する際の参考になります。
【睡眠時無呼吸症候群が脂肪肝の原因に?意外なリスクと改善策を解説】
本記事でSASと高血圧・糖尿病のつながりを学ぶと、『肝臓への影響はどうなのだろう?』と疑問に感じる方もいらっしゃるかもしれません。脂肪肝・MASLDとSASの意外な関連を知ることで、メタボリックドミノ全体をより立体的に理解する助けになります。
睡眠時無呼吸症候群(SAS)は、放置すると生活の質だけでなく
命に関わる病気を引き起こすリスクがあります。
当院ではご自宅での簡易検査からスタートできます。
検査の流れ・費用・治療法は、SAS総合ページでわかりやすくまとめています。
参考文献
- Obstructive sleep apnea-related hypertension: a review of the literature and clinical management strategy
- 著者:K Shiina, et al.
- 掲載誌: Hypertension Research, 2024
- Cardiovascular benefit of continuous positive airway pressure according to high-risk obstructive sleep apnoea: a multi-trial analysis
- 著者: Azarbarzin A, et al.
- 掲載誌: European Heart Journal, 2025
- 循環器領域における睡眠呼吸障害の診断・治療に関するガイドライン(2023年改訂版)
- 発行: 日本循環器学会 (JCS) / 日本心不全学会 (JHFS)
- 発行年: 2023年
- Insulin Resistance and Type 2 Diabetes in Asymptomatic Obstructive Sleep Apnea: Results of the PROOF Cohort Study
- 著者: L Vacelet, et al.
- 掲載誌: Frontiers in Physiology, 2021
- Unraveling the Complexities of Oxidative Stress and Inflammation Biomarkers in Obstructive Sleep Apnea Syndrome: A Comprehensive Review
- 著者: S Lavalle, et al.
- 掲載誌: Life (Basel), 2024
この記事の監修者
医療法人社団心匡会 理事長 中村 文保
- 日本内科学会 総合内科専門医
- 日本消化器病学会 消化器病専門医
- 日本消化器内視鏡学会 専門医
- 日本肝臓学会 肝臓専門医
当院は、金沢・野々市・白山市の皆様に信頼される「地域のかかりつけ医」として、専門性の高い医療を提供しています。








