「健康診断で肝機能異常(ALT/AST/γ-GTPなど)を指摘された」「家族から『いびきが止まっていた』と言われた」――。もしこの2つの悩みが同時に起きている場合、それは偶然ではないかもしれません。
睡眠時無呼吸症候群(SAS)と脂肪肝は、近年の医学研究で非常に密接な関連があることがわかってきました。互いに病状に影響し合い、悪循環に陥りやすいと考えられています。
しかし、根本的な原因を理解し、正しい生活習慣を取り入れることで、両方の改善を目指せる可能性があります。この記事では、医学的根拠に基づいた具体的な改善策を解説します。

なぜ睡眠時無呼吸症候群(SAS)と脂肪肝が同時に起こりやすいのかの
睡眠時無呼吸症候群と脂肪肝が同時に見つかるケースは珍しくありません。SAS患者さんの多くに脂肪肝が見られ、逆に脂肪肝患者さんの多くにSASのリスクがあるという報告があります。この2つがセットで現れやすい背景には、主に2つの要因が関係しています。
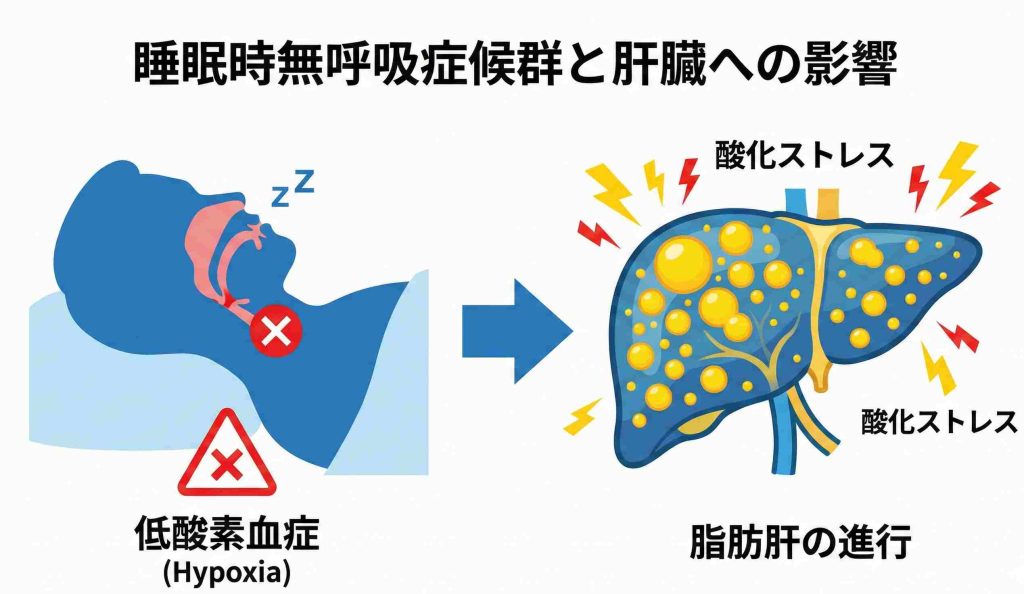

共通の要因となる「内臓脂肪」
最も大きな共通点は、過剰な内臓脂肪の蓄積です。体重が増加してお腹周りに脂肪がつくと、外見からは見えない体内にも脂肪がたまります。
肝臓では、肝細胞の中に脂肪滴が蓄積して脂肪肝を引き起こします。一方、のど周辺では、気道の周りや舌の根元に脂肪がつくことで空気の通り道が狭くなり、睡眠中に気道が塞がって無呼吸が発生しやすくなります。
つまり、同じ「脂肪のつき方」が、肝臓と気道の両方に影響します。
「間欠的低酸素」による肝臓への影響
単に体重の問題だけでなく、より深い医学的な関連も指摘されています。それが「間欠的低酸素(かんけつてきていさんそ)」の影響です。
SASになると、睡眠中に何度も呼吸が止まるたびに体内の酸素濃度が低下し、呼吸が再開すると急激に酸素が戻ります。この酸素の変動の繰り返しは、体にとって大きなストレス(酸化ストレス)となります。
肝臓は非常に多くの酸素を必要とする臓器です。SASによる低酸素状態は、肝臓の細胞にダメージを与え、炎症や線維化(肝臓が硬くなること)を進行させる要因になる可能性があるとされています。これにより、単なる脂肪肝からより重症な脂肪肝炎(NASH/MASH)へ進行するリスクが高まることが示唆されています。

「痩せにくい」「甘いものが止まらない」には理由がある
「食事を減らしているのに体重が減らない」「夕食後にどうしても甘いものが食べたくなる」。これは意思の問題だけではないかも知れません。睡眠時無呼吸症候群によって、体重が増えやすくなるホルモンの変化が起きている可能性があるのです。
食欲ホルモンのバランスが崩れやすい
私たちの食欲は、主に2つのホルモンによってコントロールされています。脂肪細胞から分泌される「レプチン」は満腹感を伝えて食欲を抑える働きがあり、胃から分泌される「グレリン」は空腹を感じさせる働きがあります。
健康な状態では十分な睡眠をとることでこの2つのバランスが保たれます。しかし、SASによって睡眠が分断されたり、深い睡眠が取れなくなったりすると、このバランスが乱れやすくなります。レプチンやグレリンなどの食欲ホルモンの分泌や感受性が変化し、食欲のブレーキが利きにくくなって過食につながると考えられています
夜間の酸素不足と糖質への欲求
もう一つの要因として、「インスリン抵抗性」があります。睡眠中に無呼吸状態(酸欠)になると、ストレスホルモンであるコルチゾールの分泌や交感神経の活性化が起こります。これらは血糖値を上昇させる作用があります。
その結果、インスリン(血糖値を下げるホルモン)の効きが悪くなる「インスリン抵抗性」が生じやすくなります。脳がエネルギー不足と感じ、手っ取り早くエネルギーになる糖質(甘いもの、白米、パンなど)を強く欲するようになることがあります。夜中に目が覚めて何か食べてしまう、無意識にドカ食いをしてしまうといった行動は、酸欠に対する脳の反応である可能性があります。
CPAP治療による変化
CPAP(持続陽圧呼吸療法)を適切に使用して睡眠の質を確保すると、食欲や代謝に良い変化が期待できることが研究で示唆されています。
具体的には、レプチンとグレリンのバランスが整って過食が減る可能性、成長ホルモンがしっかり分泌されて脂肪分解が促進される可能性、昼間の眠気が解消されて活動量が増える可能性などが報告されています。まずはCPAPで睡眠環境を整えてから本格的な食事制限に取り組むというアプローチも、効率的な方法の一つと考えられています。
放置するとどうなる?心臓や血管への影響
「たかがいびき」「少し肝臓の数値が高いだけ」と放置することには注意が必要です。SASと脂肪肝が合併している状態は、将来的な心臓や脳の病気のリスクが高まることが知られています。

全身への影響
脂肪肝とSASが合併すると、体内ではインスリンの効きが悪くなる「インスリン抵抗性」が強まりやすくなります。これは糖尿病の発症や悪化に関与する可能性があります。
さらに、SASによる睡眠中の交感神経の興奮は夜間の血圧を上昇させ、高血圧につながりやすくなります。これらはすべて血管を傷つける要因となります。

心血管イベントのリスク
複数の研究により、SASと脂肪肝を併発している患者さんは、どちらか一方だけの患者さんに比べて、心筋梗塞・狭心症、脳卒中、不整脈などの病気(心血管イベント)のリスクが高いことが示唆されています。
自覚症状が乏しいうちに水面下で動脈硬化が進行してしまう点が、この合併状態で特に注意が必要な理由です。ただし、適切な治療と生活習慣の改善によって、これらのリスクを下げることが期待できます。

【食事】肝臓と気道まわりの脂肪を減らすコツ
原因が内臓脂肪と生活習慣にあるということは、生活習慣を変えることで改善が期待できるということでもあります。治療の第一歩は食事の見直しです。
まずは「7%減量」を目指す
ガイドラインでは、脂肪肝の改善のために「現在の体重の7%」の減量が推奨されています。体重80kgの方であれば、約5.6kgの減量が目標となります。
急激な減量は逆に肝臓に負担をかけることがあるため、1ヶ月に1〜2kg程度のペースで、半年ほどかけて落としていくのが望ましいとされています。体重が減れば首周りの脂肪も落ち、気道が広がりやすくなることが期待できます。
肝臓に優しい食事のポイント
肝臓に脂肪をためにくく、抗酸化作用(低酸素によるダメージを防ぐ作用)が高い食事として、「地中海式食事法」の考え方が参考になります。日本の食卓に取り入れやすい形にアレンジすると、次のようなポイントが挙げられます。
- 青魚を積極的に: サバ、イワシ、サンマなどに含まれるEPA・DHAは、中性脂肪を減らす効果が期待できます。
- 良質な油: サラダ油やバターを控え、抗酸化作用のあるオリーブオイルを活用しましょう。
- 食物繊維: 野菜、海藻、きのこ類を毎食取り入れ、糖質の吸収を緩やかにします。

アルコールと夜食を控える理由
SASと脂肪肝の両方にとって避けたいのが「お酒」と「寝る前の食事」です。
- アルコール:
- 肝臓への負担: アルコール自体が肝臓で中性脂肪の合成を促進します。
- SASの悪化: アルコールの筋弛緩作用により、舌根(舌の付け根)が沈下しやすくなり、いびきや無呼吸が劇的に悪化します。
- 夜遅くの食事:
- 寝る前に食べると、消化活動のために胃腸が働き続け、睡眠の質が低下します。また、夜間はエネルギーが消費されにくいため、食べたものがそのまま脂肪として蓄積されやすくなります。
夕食は就寝の3時間前までに済ませ、アルコールは可能な限り控える(または休肝日を週2日以上設ける)ことが、改善への第一歩となります。
【運動】脂肪を燃焼させる効果的な運動
食事で摂取エネルギーを減らしたら、次は運動で消費エネルギーを増やし、肝臓にたまった脂肪を燃焼させましょう。運動は単にカロリーを消費するだけでなく、SASの原因となる喉周りの脂肪を減らし、肝臓のインスリン感受性(血糖値の下がりやすさ)を改善する効果も期待できます。

「有酸素運動」と「筋トレ」の組み合わせ
肝臓の脂肪を効率よく減らすには、有酸素運動と筋力トレーニングを組み合わせることが効果的とされています。
- 有酸素運動(脂肪を燃やす)
- 内容: ウォーキング、ジョギング、水泳、サイクリングなど。
- 目安: 1日30分以上、週3〜4回。「少し息が弾むけれど会話ができる程度」の強度がベストです。酸素を体内に取り込むことで、SASで低下しがちな酸素レベルの底上げにも寄与します。
- レジスタンス運動(基礎代謝を上げる)
- 内容: スクワット、腕立て伏せ、ダンベル運動などの筋力トレーニング。
- 効果: 筋肉が増えると基礎代謝が上がり、寝ている間も脂肪が燃えやすい体になります。特に下半身の筋肉(太もも)を鍛えるスクワットは効果的です。
「週末だけ」より「毎日少しずつ」が大切
「平日は忙しいから週末にまとめて運動する」という方もいますが、肝臓のためには継続性が重要です。運動後48時間程度はインスリンの効きが良い状態が続くとされており、間隔を空けすぎると効果が薄れてしまいます。
「エスカレーターではなく階段を使う」「一駅分歩く」といった日常の活動量を増やすことから始めるのも良い方法です。

生活習慣以外のアプローチ:CPAP治療
食事と運動は基本ですが、すでに中等症〜重症の睡眠時無呼吸症候群を発症している場合は、医療機器の力を借りることも肝臓を守ることにつながります。
CPAPによる夜間の酸素状態の改善
SASの標準的な治療法であるCPAP(持続陽圧呼吸療法)は、寝ている間に鼻から空気を送り込み、気道を広げて無呼吸を防ぐ装置です。
近年の研究では、CPAP治療によって夜間の酸素状態が改善されると、肝臓の炎症マーカー(ALT/AST)が改善するという報告があります。肝臓への酸素供給不足(低酸素血症)を解消することで、脂肪肝の進行を抑える効果が期待されています。
まずは検査で現状を把握する
市販の「肝臓に良いサプリ」や「いびき防止グッズ」もありますが、医学的な診断なしに頼ることには注意が必要です。いびきや無呼吸については、簡易検査やPSG検査(睡眠ポリグラフ検査)で重症度を判定する必要があります。肝臓については、血液検査だけでなく、腹部エコーやフィブロスキャンなどで硬さ(線維化)をチェックすることが重要です。
これらを同時に評価できる総合内科や消化器内科を受診し、現在の状態を正確に把握することが、効果的な改善につながります。

よくある質問(Q&A)
Q1. 太っていないのに、SASと脂肪肝だと言われました。なぜですか?
A. 日本人は欧米人に比べて、少しの体重増加でも脂肪肝になりやすい体質があるとされています。また、顎が小さい骨格の人は、痩せていても気道が狭くなりやすくSASを発症することがあります。見た目が痩せていても「隠れ肥満」や「骨格的な問題」がある場合があるため、専門医への相談をお勧めします。
Q2. CPAPを使えば、脂肪肝は治りますか?
A. CPAPは酸素不足を解消し、肝臓へのダメージを減らす効果が期待できますが、それだけで内臓脂肪がなくなるわけではありません。CPAPはあくまで悪化を防ぐサポートと考え、並行して食事・運動療法による減量を行うことが、脂肪肝改善への大切なポイントです。
Q3. 睡眠時無呼吸症候群と脂肪肝が同時に起こりやすいのはなぜですか?
A. 主に2つの要因があります。1つ目は、過剰な内臓脂肪の蓄積です。肥満により肝臓に脂肪がたまり脂肪肝を引き起こすと同時に、のど周辺にも脂肪がついて気道が狭くなり無呼吸が発生しやすくなります。2つ目は「間欠的低酸素」の影響です。SASによる睡眠中の酸素濃度の変動が肝臓にダメージを与え、炎症や線維化を進行させる可能性があるとされています。
Q4. 睡眠時無呼吸症候群があると痩せにくいのはなぜですか?
A. SASによって睡眠が分断されると、食欲を調整するホルモン(レプチンとグレリン)のバランスが乱れ、食欲のブレーキが利きにくくなることがあります。また、夜間の酸素不足によりインスリン抵抗性が生じ、脳が糖質を強く欲するようになることも原因の一つです。CPAP治療で睡眠の質を改善することで、これらのホルモンバランスが整い、減量しやすくなることが期待できます。
Q5. 脂肪肝を改善するにはどのくらい体重を減らせばよいですか?
A. ガイドラインでは、現在の体重の7%の減量が推奨されています。例えば体重80kgの方であれば約5.6kgが目標です。急激な減量は肝臓に負担をかけることがあるため、1ヶ月に1〜2kg程度のペースで、半年ほどかけて落としていくのが望ましいとされています。
Q6. 睡眠時無呼吸症候群と脂肪肝の改善に効果的な運動は何ですか?
A. 有酸素運動と筋力トレーニングの組み合わせが効果的とされています。有酸素運動(ウォーキング、ジョギング、水泳など)は1日30分以上、週3〜4回を目安に行いましょう。筋力トレーニング(スクワット、腕立て伏せなど)は基礎代謝を上げ、安静時でも脂肪が燃えやすい体づくりに役立ちます。継続することが大切なので、日常の活動量を増やすことから始めるのもお勧めです。
まとめ
睡眠時無呼吸症候群と脂肪肝は、どちらも自覚症状が出にくい病気ですが、放置すると互いに影響し合って動脈硬化などのリスクを高める可能性があります。しかし、これは逆に言えば、片方を改善すればもう片方にも良い影響が期待できるということでもあります。
体重を少し減らすだけで、喉の通りも肝臓の負担も軽くなる可能性があります。運動を続けることで、睡眠の質が向上し代謝も改善することが期待できます。
いびきや倦怠感、健康診断の数値が気になっている方は、自己判断で放置せずに早めに専門医へ相談されることをお勧めします。適切な検査と治療によって、将来の健康を守ることにつながります。
次に読むことをおすすめする記事
【睡眠時無呼吸症候群が脂肪肝の原因に?意外なリスクと改善策を解説】
SASと脂肪肝を同時に治す生活習慣のイメージがついたら、次は『なぜSASが脂肪肝の原因になるのか』を理解しておくと全体像が見えてきます。肝臓への負担の仕組みを整理したい方におすすめです。
【睡眠時無呼吸症候群で心筋梗塞・脳梗塞に?死亡リスクと予防法を解説】
SASと脂肪肝だけでなく、『心筋梗塞や脳梗塞とどれくらい関係があるのか』も気になる方が多いようです。血管へのダメージや突然死リスクについて、より広い視点から整理したい方におすすめします。
睡眠時無呼吸症候群(SAS)は、放置すると生活の質だけでなく
命に関わる病気を引き起こすリスクがあります。
当院ではご自宅での簡易検査からスタートできます。
検査の流れ・費用・治療法は、SAS総合ページでわかりやすくまとめています。
参考文献
- [NAFLD/NASH診療ガイドライン2020(改訂第2版)]
- 著者: 日本消化器病学会・日本肝臓学会(編)
- 発行: 南江堂, 2020年
- URL: https://www.nankodo.co.jp/g/g9784524225460/ (日本消化器病学会・日本肝臓学会合同ガイドライン)
- [The impact of obstructive sleep apnea on nonalcoholic fatty liver disease]
- 著者: Chen L, et al.
- 掲載誌: Frontiers in Endocrinology, 2023
- [Association Between Metabolic-Associated Fatty Liver Disease and Obstructive Sleep Apnea: A Cross-Sectional Study]
- 著者: Huang J, et al.
- 掲載誌: Nature and Science of Sleep, 2023
- [Continuous Positive Airway Pressure Does Not Improve Nonalcoholic Fatty Liver Disease in Patients with Obstructive Sleep Apnea. A Randomized Clinical Trial]
- 著者:Ng SSS, et al.
- 掲載誌: American Journal of Respiratory and Critical Care Medicine, 2021
- [Hypoxia and Non-alcoholic Fatty Liver Disease]
- 著者: González-Rocafort A, et al.
- 掲載誌: Frontiers in Medicine, 2020





