「お酒はほとんど飲まないのに、健康診断で脂肪肝を指摘された」「家族からいびきや呼吸の停止を指摘されている」
——こうした心当たりがある方は、もしかすると睡眠時無呼吸症候群(SAS)と脂肪肝の両方を抱えているかもしれません。
「睡眠と肝臓に関係があるの?」と驚かれるかもしれませんが、睡眠中の酸素不足は全身の代謝に大きな影響を与えます。
近年、睡眠中に起こる“酸素不足”が、肝臓を含む全身の代謝に影響しうることが報告され、SASと脂肪肝のつながりに注目が集まっています。この記事では、無呼吸が肝臓に関わる理由と、今日から取り組める対策を分かりやすくまとめます。

睡眠時無呼吸症候群が脂肪肝につながるのはなぜ?
睡眠時無呼吸症候群(SAS)は、眠っている間に呼吸が何度も止まり、血液中の酸素が不足しやすくなる病気です。呼吸と肝臓は一見関係が薄く見えますが、鍵になるのは「低酸素状態の繰り返し」です。
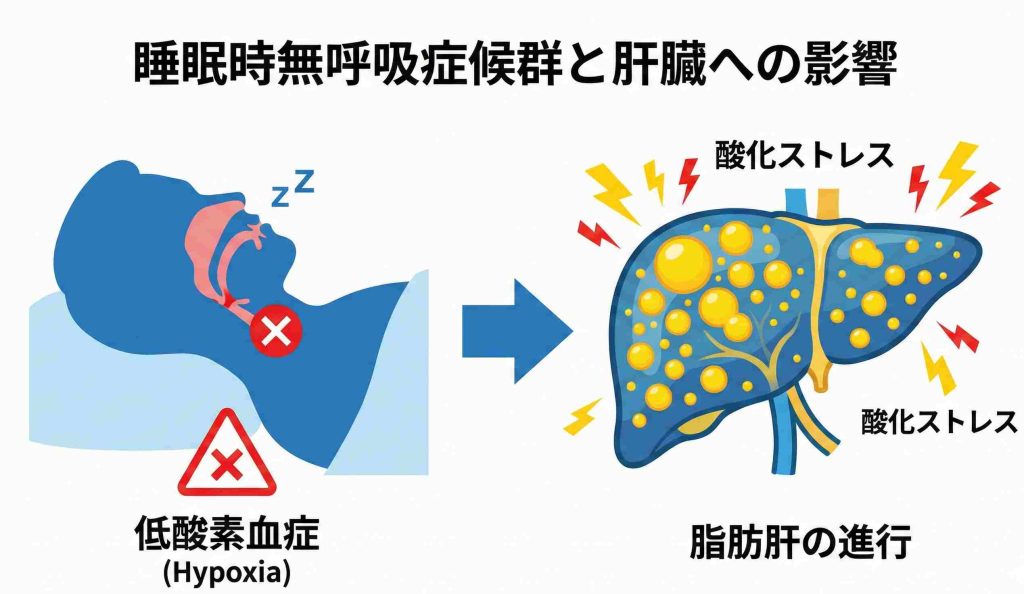

酸素不足が肝臓に与える影響
呼吸が止まって血液中の酸素濃度が下がると、体は危機的な状況だと判断し、交感神経が過剰に働きます。また、酸素が不足した状態から急に呼吸が再開すると、「酸化ストレス」と呼ばれる組織を傷つける反応が起こります。
この状態が夜間に何度も繰り返されると、肝臓の細胞に炎症が生じやすくなり、脂肪が蓄積されやすくなると考えられています。
断続的な低酸素で起こりうる変化
単に「太っているから」という理由だけで、SASと脂肪肝が合併するわけではありません。最大の原因は、無呼吸によって繰り返される「間欠的低酸素血症(Intermittent Hypoxia)」です。
- 酸欠によるストレス 呼吸が止まり血中の酸素濃度が下がると、体は強い酸化ストレスを受けます。これが肝細胞を直接攻撃し、炎症を引き起こします。
- 炎症性サイトカインの放出 酸欠状態の脂肪組織からは、TNF-αなどの炎症性サイトカインが放出され、肝臓の線維化(硬くなること)を加速させます。
- 交感神経の過緊張 睡眠中に脳が覚醒状態になり続けることで、糖代謝や脂質代謝が乱れ、肝臓に脂肪が蓄積しやすい状態になりやすくなります。
「呼吸が止まる」という現象が、回り回って肝臓の環境を悪くしてしまう、というイメージです。
インスリン抵抗性の悪化
もう一つ重要なのが、血糖を調整するホルモン「インスリン」の効きが落ちることです。睡眠不足や低酸素によるストレスが続くと、インスリンが効きにくい「インスリン抵抗性」が起こりやすくなります。
すると肝臓は、余った糖を中性脂肪として蓄えやすくなり、脂肪肝につながりやすくなります。
つまり「無呼吸 → 代謝が乱れる → 肝臓に脂肪がたまりやすくなる」という流れができてしまいます。

お酒を飲まなくても起こる脂肪肝「MASLD」との関係
お酒を飲まない方の脂肪肝は、医学的には「非アルコール性脂肪性肝疾患(NAFLD)」と呼ばれてきました。近年では、代謝の異常との関連を重視した「MASLD(代謝異常関連脂肪性肝疾患)」という新しい名称に変わりました。
睡眠時無呼吸症候群の患者さんでは、こうしたタイプの脂肪肝を合併している方が多いことが複数の研究で報告されています。

両者の合併が多い理由
海外や日本の複数の研究において、睡眠時無呼吸症候群の患者さんのうち、約半数以上の方に脂肪肝が見つかったという報告もあります。 逆に、脂肪肝の患者さんを詳しく調べると、睡眠時無呼吸症候群が隠れていたケースも少なくありません。
両者は肥満や代謝異常という共通の背景を持ち、互いに関連し合っていると考えられます。
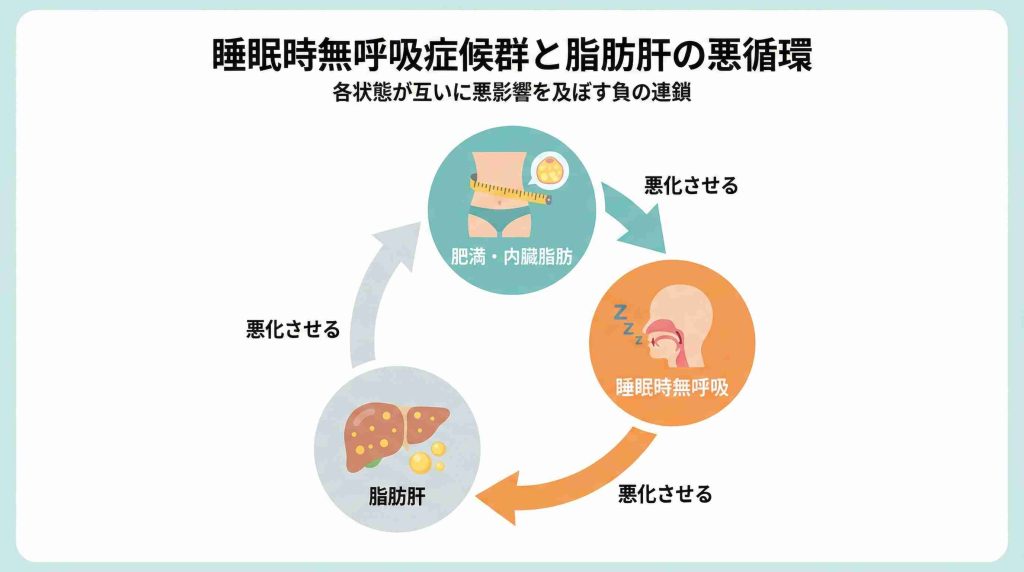
お互いを悪化させる悪循環
この2つの病気は、互いを悪化させる悪循環を起こす可能性があります。
1.体重が増える → のどが狭くなり無呼吸が悪化
2.無呼吸が続く → 代謝が乱れ、さらに体重が落ちにくくなる
3.脂肪肝が進む → 全身の炎症が強まりやすい
「いびき」と「肝機能異常」は、別々に見えて実は同じ根っこを共有していることがあります。
放置するとどうなる?肝硬変などへの進行リスク
脂肪肝やいびきを「よくあること」と軽く考えがちですが、注意が必要です。特に睡眠時無呼吸症候群を合併している脂肪肝では、単なる脂肪の蓄積にとどまらず、炎症を伴う重症型へ進みやすいというリスクが指摘されています。
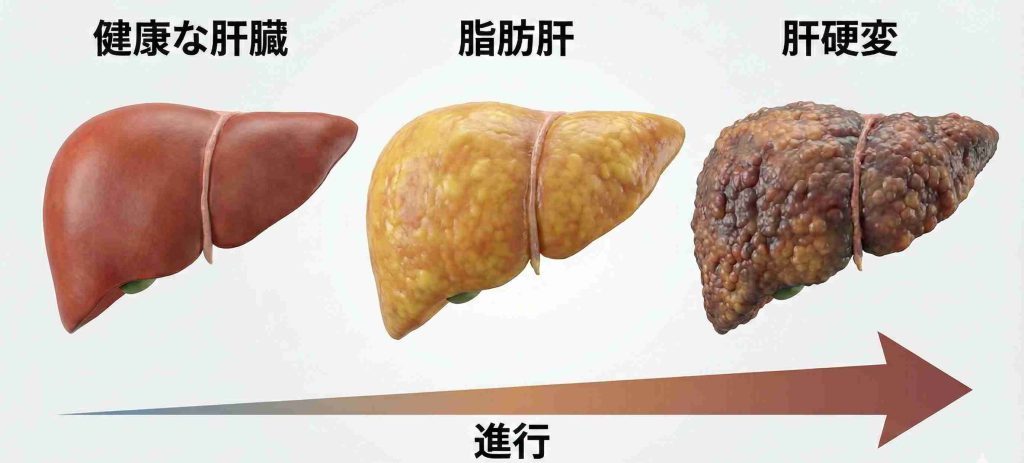
NASH(非アルコール性脂肪肝炎)/MASH(代謝機能障害関連脂肪肝炎)への進行
脂肪肝の一部は、肝臓に慢性的な炎症が起こる「NASH/MASH」へと進行することがあります。
睡眠時無呼吸による断続的な酸素不足は、この炎症を加速させる要因になりえます。炎症が続くと肝臓の細胞がダメージを受け、線維化が進んで肝硬変に至る可能性もあります。
ただし、脂肪肝の段階で適切に対処すれば、こうした進行を防げる可能性があります。早めの対策が重要です。
脂肪肝(NAFLD/MASLD): 肝臓に脂肪が溜まった状態(戻りやすい)。
NASH /MASH : 炎症が起き、肝細胞が壊れ始めている状態。
肝硬変: 肝臓が硬く小さくなり、機能が著しく低下した状態(不可逆的)。
心血管疾患のリスクも
リスクは肝臓だけにとどまりません。肝臓の炎症と無呼吸による血管への負担が重なると、動脈硬化が進みやすくなります。その結果、心筋梗塞や脳卒中など、心血管疾患のリスクが高まる可能性も指摘されています。
肝機能の数値(AST、ALT、γ-GTPなど)が高い状態が続いていて、「いびき」や「日中の眠気」もある場合は、早めに医療機関への相談をお勧めします。

治療で肝臓の状態は改善する?
「睡眠時無呼吸症候群を治療すれば、脂肪肝も良くなるのか」——これは多くの方が気になる点でしょう。呼吸の治療と減量を組み合わせることで、肝臓の状態が改善する可能性があります。
CPAP治療がもたらす変化
睡眠時無呼吸症候群の標準的な治療として、「CPAP(シーパップ:持続陽圧呼吸療法)」があります。睡眠中にマスクを装着し、空気圧で気道を開いた状態に保つ治療法です。
複数の研究において、CPAP治療を適切に続けた患者さんでは、ASTやALTといった肝機能の数値が改善したというデータが報告されています。酸素不足が解消されることで、肝臓への負担が軽減されるためと考えられています。

食事・運動療法との組み合わせが大切
ただし、CPAPだけで肝臓に溜まった脂肪がすべてなくなるわけではありません。ここで重要になるのが体重のコントロールです。
- CPAP: 酸欠を防ぎ、肝臓の炎症を抑える。
- 減量(食事・運動): 肝臓にたまった脂肪を減らす。
この2つを組み合わせることで、より効果的な改善が期待できます。
睡眠時無呼吸症候群の治療を始めると、睡眠の質が向上し、日中の眠気が軽減されて活動量が増えやすくなります。その結果、体重が減りやすくなり、肝臓の状態も改善するという好循環が生まれる可能性があります。

医師に相談すべきタイミング
脂肪肝も睡眠時無呼吸も、初期段階では自覚症状がほとんどありません。「少し体がだるい」と感じた時には、すでに病気が進行している可能性があります。
脂肪肝とSASは、別々の科に分かれてしまうため見逃されやすい組み合わせです。
しかし、健診で脂肪肝(または肝機能異常)が出ていて、同時にいびき・日中の眠気があるなら、「肝臓だけ」「睡眠だけ」と分けずに同時に評価したほうが、原因に早くたどり着けます。
片方の治療だけでは改善が頭打ちになることもあるため、最初からセットで疑う発想が大切です。
こんな症状があれば受診を検討してください
以下のような症状や状況に心当たりがある方は、医療機関への相談をお勧めします。
早めの相談が望ましい
- 家族から「呼吸が止まっている」と言われる
- 肝機能の数値(AST・ALT・γ-GTPなど)が継続して高い
- 日中の強い眠気がある
- BMI30以上の肥満がある
近いうちに相談を検討したい
- 健診で脂肪肝を指摘された
- いびきがひどいと言われる
- 起床時の頭痛、熟睡感がない
セルフケアで様子を見るなら
- 軽度の肥満傾向なら、まず食事・運動習慣の見直しから
- ただし、上の「早めの相談」の項目がある場合は自己判断で引き延ばさない

全身を診てもらえる医療機関の選び方
睡眠時無呼吸症候群と脂肪肝は、どちらも全身の代謝に関わる病気です。「いびきは耳鼻科」「肝臓は消化器科」と別々に受診するよりも、全身の状態を総合的に診てもらえる医療機関を選ぶと効率的です。
肝臓の専門医がいて、睡眠時無呼吸の検査にも対応しているクリニックであれば、両方の病気を一度に調べることができます。
まとめ
睡眠時無呼吸症候群と脂肪肝は、互いに影響し合いやすい関係にあります。無呼吸を整えることは肝臓の負担軽減につながりやすく、生活習慣の見直しは肝臓の脂肪を減らす助けになります。
「いびき」と「脂肪肝」を別々の悩みとして放置せず、気になるサインがあれば早めに医療機関に相談して、呼吸と代謝の両面から整えていきましょう。
よくある質問(Q&A)
Q1. 痩せているのに「脂肪肝」や「無呼吸」になることはありますか? A. はい、十分にあり得ます。 日本人は欧米人に比べて「顎が小さい」骨格の人が多く、痩せていても気道が塞がりやすい(SASになりやすい)傾向があります。また、遺伝的にインスリンの働きが弱い方は、太っていなくても肝臓に脂肪がつく「非肥満型 NAFLD」を発症することがあります。体型だけで判断せず、検査を受けることが大切です。
Q2. お酒を全く飲まなくても肝硬変になりますか? A. はい、なります。 以前は「お酒=肝臓病」と思われていましたが、現在ではアルコールを飲まない脂肪肝(NASH/NAFLD)からも、肝硬変や肝がんへ進行することが明らかになっています。特にSASを合併していると進行リスクが高まるため、お酒を飲まないからといって安心はできません。
次に読むことをおすすめする記事
【睡眠時無呼吸と脂肪肝を同時に治す!負の連鎖を断つ生活習慣5選】
SASと脂肪肝が悪循環を起こす仕組みが分かったところで、『では実際に何を変えればよいか』が気になる方も多いと思います。この記事では、体重管理や睡眠の整え方など、今日から取り入れやすい具体的な生活習慣のポイントを丁寧に紹介しています。
【睡眠時無呼吸症候群で心筋梗塞・脳梗塞に?死亡リスクと予防法を解説】
SASと脂肪肝のリスクを知ると、『心臓や脳への影響はどうなのだろう』と感じる方も少なくありません。本記事では、心筋梗塞・脳梗塞と睡眠時無呼吸の関係や予防の考え方を整理し、全身のリスクを俯瞰しながら対策を考えるきっかけを提供しています。
睡眠時無呼吸症候群(SAS)は、放置すると生活の質だけでなく
命に関わる病気を引き起こすリスクがあります。
当院ではご自宅での簡易検査からスタートできます。
検査の流れ・費用・治療法は、SAS総合ページでわかりやすくまとめています。
参考文献
- The impact of obstructive sleep apnea on nonalcoholic fatty liver disease
- 著者: Tang H, et al.
- 掲載誌: Frontiers in Endocrinology, 2023
- Association Between Metabolic-Associated Fatty Liver Disease and Obstructive Sleep Apnea: A Cross-Sectional Study
- 著者: Huang J, et al.
- 掲載誌: Nature and Science of Sleep, 2023
- Normalization of Oxygen Levels Induces a Metabolic Reprogramming in Livers Exposed to Intermittent Hypoxia Mimicking Obstructive Sleep Apnea
- 著者: Hernández-García MÁ, et al.
- 掲載誌: Antioxidants (MDPI), 2025
- Dysregulated autophagic activity induced in response to chronic intermittent hypoxia contributes to the pathogenesis of NAFLD
- 著者: Wang D, et al.
- 掲載誌: Frontiers in Physiology, 2022
- NAFLD/NASH 診療ガイドライン 2020(改訂第2版)
- 著者: 日本消化器病学会
- 発行年: 2020年





