
その「いびき」は、身体からのサインかもしれません。
睡眠時無呼吸症候群の
症状・リスク・治療法について。
「寝ている間に呼吸が止まっていると言われた」「息をしていないときがあって怖い」——ご家族からこのような指摘を受けて、不安を感じていらっしゃる方も多いのではないでしょうか。
睡眠中の出来事は自分では気づきにくいため、指摘されると心配になりますよね。
こうした症状は、睡眠時無呼吸症候群(SAS:Sleep Apnea Syndrome)という病気のサインである可能性があります。SASは放置すると、日中の眠気だけでなく、心臓や血管への負担が蓄積し、さまざまな合併症につながるリスクが指摘されています。
ただし、適切な検査と治療を受ければ、多くの方が症状の改善を実感されています。この記事では、SASの原因から検査、治療法まで、医学的根拠に基づいてわかりやすく解説します。
睡眠時無呼吸症候群(SAS)とはどのような病気か?
睡眠時無呼吸症候群とは、その名のとおり「睡眠中に呼吸が繰り返し止まる」病気です。
医学的には、睡眠中に10秒以上呼吸が止まる状態(無呼吸)が1時間あたり5回以上みられる場合に、SASの疑いがあると診断されます。呼吸が浅くなる「低呼吸」も含めて評価します。
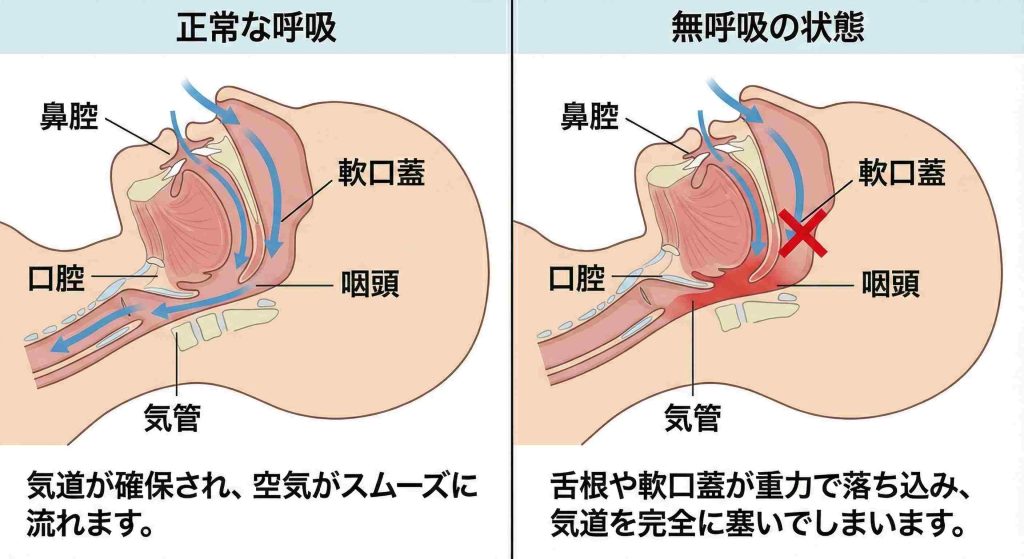
呼吸が止まると体内の酸素が不足し、脳が覚醒反応を起こすため、深い睡眠が得られなくなります。その結果、睡眠不足の状態が続き、心身にさまざまな不調が現れます。
閉塞性と中枢性の2つのタイプ
SASには大きく分けて2つのタイプがあります。
閉塞性睡眠時無呼吸(OSA) は、SAS患者さんの9割以上を占めるタイプです。睡眠中に喉の筋肉がゆるみ、舌の付け根(舌根)が沈み込むことで気道が塞がります。大きないびきと、突然の静寂(無呼吸)を繰り返すのが特徴です。
肥満の方に多い傾向がありますが、日本人は顎が小さい骨格の方が多いため、痩せている方でも発症するケースが少なくありません。
中枢性睡眠時無呼吸(CSA) は、気道は開いているものの、脳から呼吸筋への指令が途絶えることで起こるタイプです。心不全や脳卒中の既往がある方にみられることがあり、専門的な診断が必要です。

いびき以外にも注意したいSASの症状
いびきはSASの代表的なサインですが、症状はそれだけではありません。酸素不足や睡眠の質の低下により、日中や起床時にもさまざまな症状が現れます。
睡眠中の症状(ご家族に確認をお願いしたい項目)
激しいいびきをかく、いびきが急に止まりその後あえぐように呼吸を再開する、寝汗がひどい、夜中に何度もトイレに起きる(夜間頻尿)——これらの症状がみられる場合は注意が必要です。
起床時・日中の症状(ご自身で感じる症状)
朝起きたときに頭痛がする、頭が重い、熟睡感がなく体がだるい、日中に強い眠気に襲われる、集中力や記憶力の低下を感じる——こうした症状もSASと関連している可能性があります。
夜中に何度もトイレに行く症状は、加齢のせいだと思われがちです。しかし、SASによる低酸素状態が心臓に負担をかけ、尿を増やすホルモンの分泌を促すことが原因となっている場合があります。
日中の眠気については、単なる寝不足と軽視されがちですが、SASによる眠気は強く、居眠り運転による交通事故のリスクを一般ドライバーの約2〜7倍に高めるというデータも報告されています。気になる症状がある場合は、早めに医師へ相談されることをお勧めします。

放置した場合のリスクと合併症
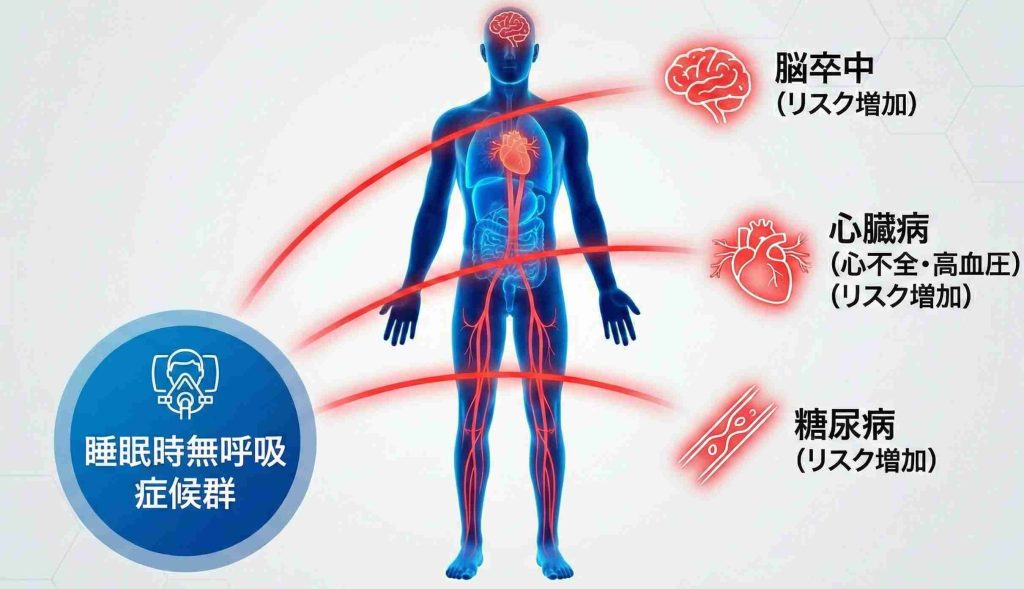
SASを治療せずに放置すると、さまざまな健康上のリスクが高まる可能性があります。
呼吸が止まると体内の酸素濃度が低下し、心臓は全身に酸素を送ろうと負担がかかります。また、苦しさから交感神経が興奮状態となり、血圧や血糖値が上昇しやすくなります。この状態が毎晩続くことで、血管への負担が蓄積していきます。
SASと関連が指摘されている主な合併症には、高血圧、糖尿病、心血管疾患(心不全、不整脈、心筋梗塞など)、脳血管障害(脳卒中)があります。
SAS患者さんの約半数が高血圧を合併しているといわれています。薬を服用しても血圧が下がりにくい「治療抵抗性高血圧」の背景にSASが隠れていることもあります。また、脳卒中のリスクを約3〜4倍に高めるとする報告もあります。
ただし、早期に発見して適切な治療を行えば、これらのリスクを下げられる可能性があります。気になる症状がある場合は、検査を受けてみることをお勧めします。

検査の流れと診断基準(AHIとは)
SASの可能性を感じたら、まずは医療機関で検査を受けることをお勧めします。

簡易検査(スクリーニング)
自宅でできる検査です。寝る前に手の指や鼻の下にセンサーを取り付け、一晩眠るだけで測定が完了します。睡眠中の呼吸状態や酸素飽和度(SpO2)を記録し、SASの可能性を判定します。
精密検査(PSG検査)
簡易検査でSASの疑いが強い場合は、より詳しい「終夜睡眠ポリソムノグラフィー(PSG)」検査を行います。脳波や筋電図、眼球運動なども測定し、睡眠の深さや質まで解析します。1泊入院で行う場合と、在宅で実施できる場合があります。
AHI(無呼吸低呼吸指数)による重症度判定
診断で重要な指標が「AHI」です。1時間あたりに無呼吸・低呼吸が何回起きたかを示します。
| 重症度 | AHI(回/時間) | 状態の目安 |
| 軽症 | 5 ~ 15未満 | 軽度のいびきや眠気がある |
| 中等症 | 15 ~ 30未満 | 日中の眠気が強く、合併症リスクが上がり始める |
| 重症 | 30以上 | 治療が必要。脳・心臓への負担が大きい状態 |
睡眠時無呼吸症候群の主な治療法
SASと診断されても、適切な治療を行えば睡眠の質の改善が期待できます。合併症のリスクを下げることにもつながります。
CPAP(シーパップ)療法
中等症から重症の方に最も推奨される治療法です。鼻にマスクを装着し、機械から空気を送り込んで気道を広げた状態で眠ります。
CPAP治療を始めた患者さんからは、「朝のスッキリ感が違う」「昼間の眠気がなくなった」という声が多く聞かれます。適切にCPAPを継続することで、心血管系の合併症リスクを下げられる可能性があることも、複数の研究で報告されています。
マウスピース(口腔内装置)
軽症の方や、顎の骨格が原因となっている方に有効な場合があります。下顎を少し前に出した状態で固定し、気道を広げます。専門の歯科医と連携して作製します。
生活習慣の改善
肥満がある場合は、減量が根本的な改善につながることがあります。また、仰向けで寝ると重力で舌が落ち込みやすいため、横向き寝を意識するだけでもいびきが軽減する場合があります。


受診の目安——こんな症状があれば相談を
以下の項目に1つでも当てはまる場合は、早めに医療機関への相談をお勧めします。
すぐに相談を検討したい場合として、ご家族から「呼吸が止まっている」と指摘されたことがある方、十分な睡眠時間をとっているのに日中の眠気がひどい方、高血圧の薬を服用しているが血圧が下がりにくい方が挙げられます。
気になる症状がある場合としては、朝起きると頭痛がする・口が乾いている方、いびきがうるさいと言われる方、夜中に何度もトイレに起きる方などです。
よくある質問(Q&A)
Q. 痩せれば治りますか?
肥満が原因の場合は、減量によってAHIが改善し、CPAP治療が不要になるケースもあります。ただし、骨格(顎が小さいなど)が原因の場合は、体重に関係なく治療の継続が必要なことがあります。まずは医師に相談のうえ、ご自身の原因を把握することをお勧めします。
Q. 治療費はどれくらいかかりますか?
SASの検査・治療には健康保険が適用されます。3割負担の場合、簡易検査は約3,000円、CPAP治療は月額約5,000円程度(診察代込み・機器レンタル料)が目安です。詳しい費用は医療機関にお問い合わせください。
Q. 一生CPAPを使い続ける必要がありますか?
CPAPは「使用している間は正常な呼吸を保てる」という治療法です。眼鏡と似たイメージで捉えるとわかりやすいかもしれません。ただし、減量などの生活習慣改善によって治療を終了できる方もいらっしゃいます。まずは質の良い睡眠を取り戻し、体調を整えることから始めましょう。
Q. 女性でも睡眠時無呼吸症候群になりますか?
女性もSASを発症します。ただし、閉経前の女性は女性ホルモンの働きにより発症率が低い傾向があります。閉経後はホルモンバランスの変化により、男性と同程度のリスクになるといわれています。「いびきをかかないから大丈夫」と思い込まず、日中の眠気や倦怠感がある場合は検査を検討してみてください。
Q. 子どももSASになることはありますか?
お子さんでもSASを発症することがあります。扁桃腺やアデノイド(咽頭扁桃)の肥大が原因となるケースが多くみられます。いびき、口呼吸、寝相が悪い、日中のぼんやりした様子などが気になる場合は、小児科や耳鼻咽喉科への相談をお勧めします。
まとめ
睡眠時無呼吸症候群(SAS)は、睡眠の質だけでなく、将来の健康にも影響を及ぼす可能性のある病気です。
しかし、適切に検査を受け、治療を続けることで、多くの方が症状の改善を実感されています。治療を始めた患者さんからは「もっと早く受診すればよかった」という声も多く聞かれます。
いびきや無呼吸は、体が発しているサインです。気になる症状がある場合は、一度医療機関でご相談されてみてはいかがでしょうか。
次に読むことをおすすめする記事
【睡眠時無呼吸症候群の検査とは?費用や自宅での流れを解説】
SASの基礎を押さえたら、次は実際の検査がどのように行われるのかを知っておくと安心です。自宅で行う簡易検査から精密検査まで、受診後の具体的な流れをイメージしたい方に特に参考になります。
【睡眠時無呼吸症候群の合併症連鎖。高血圧・糖尿病を招く酸欠の正体】
SASそのものを理解した皆さんには、高血圧や糖尿病など全身の病気とのつながりも合わせて知っていただくと、より包括的なイメージが持てます。複数の生活習慣病を指摘されている方にも役立つ内容です。
睡眠時無呼吸症候群(SAS)は、いびきや日中の眠気だけでなく、
高血圧・心疾患・脳卒中など深刻な合併症につながることがあります。
「自分も当てはまるかも」と感じた方は、
まずはSAS総合ページで検査の流れ・費用・治療法をまとめてご確認ください。
参考文献
- 睡眠時無呼吸症候群(SAS)の診療ガイドライン2020
- 監修: 日本呼吸器学会 / 厚生労働科学研究費補助金難治性疾患政策研究事業班
- 発行: 南江堂, 2020年
- 循環器領域における睡眠呼吸障害の診断・治療に関するガイドライン(2023年改訂版)
- 発行: 日本循環器学会 (JCS), 2023年
- Polysomnographic analysis of respiratory events during sleep in young nonobese Japanese adults without clinical complaints of sleep apnea
- M.Okura et al.
- Journal of Clinical Sleep Medicine, 2020
- Association Between Obstructive Sleep Apnea and Cardiovascular Risk: A Systematic Review and Meta-Analysis of Prospective Cohort Studies.
- Craciun M-L et al.
- Medicina. 2025
- e-ヘルスネット「睡眠時無呼吸症候群 / SAS」
この記事の監修者
医療法人社団心匡会 理事長 中村 文保
- 日本内科学会 総合内科専門医
- 日本消化器病学会 消化器病専門医
- 日本消化器内視鏡学会 専門医
- 日本肝臓学会 肝臓専門医
当院は、金沢・野々市・白山市の皆様に信頼される「地域のかかりつけ医」として、専門性の高い医療を提供しています。









