家族から「寝ている間に息が止まっている」と言われた。しっかり寝たはずなのに、日中の眠気が抜けない。
こうしたサインがある場合、睡眠時無呼吸症候群(SAS:Sleep Apnea Syndrome)の可能性があります。
SASは、単なる「いびき」だけの問題ではありません。睡眠中に酸素が不足しやすくなることで、心臓や脳など体に負担がかかり、将来的な病気のリスクを高める可能性があることが知られています。
しかし、現在は医学的に確立された治療法があり、適切に対処すれば睡眠の質の改善や健康リスクの軽減が期待できます。
この記事では、「検査の流れ」から「CPAP(シーパップ)やマウスピースによる治療法」「費用や期間」について解説します。

睡眠時無呼吸症候群の治療はなぜ必要なのか
ご自身では「ただのいびき」と思っていても、治療が必要なレベルであるケースは少なくありません。ここでは、睡眠時無呼吸症候群を放置した場合に考えられる影響について説明します。
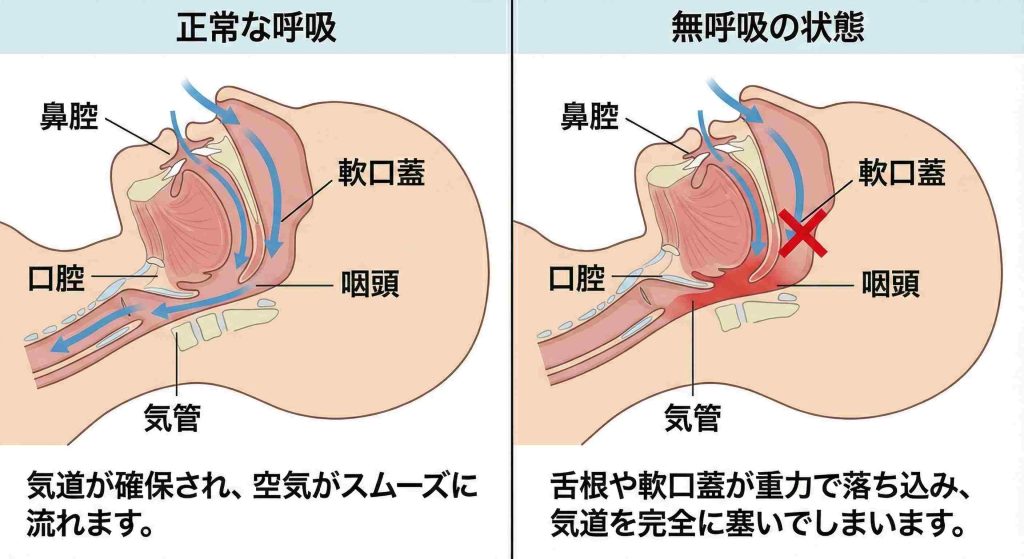

身体への酸素不足が引き起こす影響
睡眠時無呼吸症候群の多くは、睡眠中に舌の根元(舌根)が喉の奥に落ち込み、気道(空気の通り道)を塞ぐことで起こります。これを閉塞性睡眠時無呼吸と呼びます。
気道が塞がると一時的に窒息状態になり、体内の酸素濃度が低下すると、脳が「酸素が足りない」と察知して一瞬覚醒し、呼吸を再開させます。このとき、大きないびきとともに呼吸が戻りますが、これが一晩中続くと睡眠が浅くなり安く、交感神経(興奮状態をつくる神経)が常に緊張した状態が続きやすくなります。
放置した場合に高まる健康リスク
この「夜間の低酸素状態」と「交感神経の緊張」は、血管に負担をかけ、動脈硬化を進行させる要因になると考えられています。
治療せずに放置した場合、健康な方と比べて以下のような病気のリスクが高まる可能性が報告されています。
| リスク項目 | 報告されているリスク上昇の目安 |
|---|---|
| 高血圧 | 約2倍 |
| 脳卒中・心筋梗塞 | 約3〜4倍 |
| 糖尿病 | インスリンの働きが低下しやすい |
ただし、これらの数値は研究によって異なり、個人差もあります。大切なのは、こうしたリスクの可能性を知ったうえで、早めに医師に相談することです。適切な治療を受けることで、これらのリスクを抑えられる可能性があります。

日中の眠気がもたらす事故リスク
夜間に良い睡眠が取れていないため、日中に強い眠気に襲われることがあります。これは、集中力の低下や作業効率の悪化を招くだけでなく、居眠り運転による交通事故や、工場・現場での労働災害といった重大な事故につながる恐れがあります。
「最近、会議中にどうしても眠くなる」「運転中にヒヤッとした」という経験がある方は、病気が原因である可能性も考えられますので、一度検査を受けてみることをお勧めします。
治療方針を決めるための検査の流れ
治療を始めるためには、まず「睡眠中に何回呼吸が止まっているか」を測定し、重症度を判定する必要があります。

自宅でできる簡易検査
最初に行われることが多いのが、自宅で行う「簡易検査」です。 就寝前に、手の指に「パルスオキシメーター(血液中の酸素濃度を測る機器)」を、鼻の下に「呼吸センサー」を装着して眠ります。
普段通りの環境で検査ができ、痛みや大きな違和感もありません。この検査で無呼吸の疑いが強いと判定された場合、次の精密検査へ進みます。
確定診断のためのPSG検査
より詳しく調べるために行われるのがPSG(ポリソムノグラフィー)検査です。脳波、眼球の動き、心電図、筋肉の動き、呼吸状態などを総合的に記録します。
専門の医療機関に一泊入院して行う方法が一般的ですが、近年では自宅に機器を郵送して行える場合もあります。入院検査の場合、夕方に入院し翌朝には退院できるケースも多いです。
重症度(AHI)によって変わる治療の選択肢
検査結果は、AHI(無呼吸低呼吸指数)という数値で表されます。これは「1時間あたりに、10秒以上の無呼吸・低呼吸が何回起きたか」を示すものです。
| 重症度 | AHI | 主な治療の選択肢 |
|---|---|---|
| 軽症 | 5〜15未満 | 生活習慣の改善、マウスピース |
| 中等症 | 15〜30未満 | CPAP療法またはマウスピース |
| 重症 | 30以上 | CPAP療法が推奨される |
重症度に応じて適した治療法が異なりますので、検査結果をもとに医師と相談しながら決めていきます。
治療法の主流「CPAP療法」とは
中等症から重症の睡眠時無呼吸症候群に対し、現在最も広く行われている治療法がCPAP(シーパップ)療法です。

CPAPの仕組みと期待できる効果
CPAP(Continuous Positive Airway Pressure:持続陽圧呼吸療法)は、鼻に装着したマスクから空気を送り込み、その圧力で気道を内側から押し広げて確保する治療法です。いわば「空気の添え木」のような役割を果たします。
物理的に気道を確保するため、使用したその日から「いびきが減った」「朝の目覚めがすっきりした」「日中の眠気が軽くなった」といった変化を感じる方も多いです。
装着時の違和感と慣れるまでの期間
「マスクをつけて寝るのは苦しくないか」と心配される方もいらっしゃいます。最初はマスクの接触感や空気が送り込まれる感覚に違和感を覚えることがありますが、多くの方は1週間〜1か月程度で慣れていきます。
近年のCPAP機器は進化しており、作動音は非常に静かで、サイズもコンパクトになっています。マスクの形状も「鼻全体を覆うタイプ」や「鼻の穴にフィットさせるタイプ」など選択肢が広がっており、ご自身に合ったものを選べます。
違和感が強い場合は、空気圧の調整やマスクの変更で解決できることがほとんどですので、自己判断で中止せず、主治医に相談することが大切です。
CPAP治療にかかる費用(健康保険適用の場合)
日本の健康保険制度では、AHIが20以上など特定の基準を満たす場合、CPAP治療は保険適用となります。一般的に、機器は購入ではなくレンタル(貸与)の形をとります。
3割負担の方で、月額4,500円〜5,000円程度が目安です。この費用には機器のレンタル料に加え、月1回の定期受診(再診料・指導管理料)が含まれます。
毎月の通院は、機器の使用状況データを医師が確認し、適切な圧力設定や治療効果を判定するために必要なプロセスです。
「自分はどの段階から考えればいい?」という方向けに、金沢周辺での流れをまとめています。
金沢の睡眠時無呼吸症候群(SAS)ガイド
軽症・中等症向け「マウスピース(OA)療法」
「CPAPのマスクがどうしても合わない」「出張が多くて機械を持ち運ぶのが難しい」という方には、マウスピース(口腔内装置:OA)による治療も選択肢のひとつです。
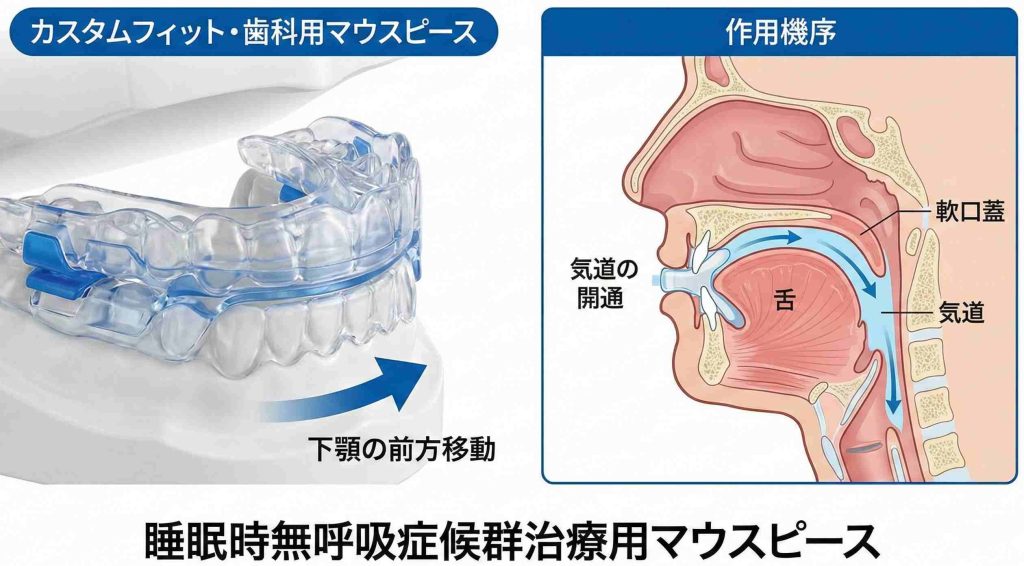
マウスピースで気道を広げる仕組み
このマウスピースは、装着すると下あごが少し前に出た状態で固定されるように設計されています。下あごを前方に移動させることで、舌や喉の筋肉も一緒に前へ引っ張られ、睡眠中に気道が塞がるのを防ぎます。
| 項目 | 内容 |
|---|---|
| 適応 | 主に軽症〜中等症(AHI 30未満)の方 |
| メリット | 電源不要で持ち運びが楽、音がしない |
| 注意点 | 重症の方には効果が不十分な場合がある、顎関節に負担がかかることがある |
作成の流れと保険適用
市販のマウスピースでは効果が保証されず、顎を痛めるおそれもあります。医療用マウスピースは、以下の手順で作成します。
- まず医科でSASの診断と適応判断
- 連携歯科へ紹介(紹介状)
- 歯科で型取り・調整して作成
この手順で、保険適用になることがあります。CPAPを使っている方が、旅行・出張用にマウスピースを併用するケースもあります。
根本改善を目指す「生活習慣の見直し」と「外科手術」
機器による治療は症状を抑える対症療法です。根本的な原因を取り除くためには、生活習慣の見直しも欠かせません。
減量(ダイエット)
肥満は、喉の周りに脂肪をつけて気道を狭くする大きな原因のひとつです。研究において、体重を減らすことでSASの重症度(AHI)が改善する可能性が報告されています。軽度の肥満の方であれば、減量によって無呼吸が改善し、CPAPが不要になるケースもあります。

横向き寝・アルコール制限
仰向けで寝ると重力で舌が落ち込みやすくなります。抱き枕などを活用して横向きで寝るだけでも、いびきが軽減することがあります。
また、アルコールは筋肉を弛緩させる作用があるため、喉の筋肉が緩んで気道が潰れやすくなります。「寝酒」は症状を悪化させる要因となりますので、就寝4時間前からは控えることをお勧めします。
外科手術が検討される場合
子どもの無呼吸の原因の多くはアデノイドや扁桃腺の肥大であり、手術が第一選択となることがあります。大人の場合も、扁桃腺が大きくて気道を塞いでいるなど解剖学的な問題がある場合は、手術が検討されることがあります。ただし、現在はCPAP治療が主流であり、手術の適応は医師が慎重に判断します。
治療を続けるためのポイント
治療を始めた後に重要なのは「継続すること」です。CPAPは、使用している間だけ効果を発揮する治療法です。
自己判断での中断は避ける
「最近調子が良いから」と自己判断でCPAPを中止すると、すぐに元の無呼吸状態に戻り、心臓への負担が再開してしまいます。研究では、一晩あたり4時間以上CPAPを使用することで、心血管系の健康維持に寄与する可能性が示されています。毎日の使用が難しい場合でも、諦めずに医師に相談してください。
こんなときは医師に相談を
以下のような場合は、治療機器の調整や再検査が必要な可能性があります。早めに医師へ相談されることをお勧めします。
- CPAPを使っているのに、いびきが止まらない・眠気が残る
- マスクから空気が漏れて不快、口が乾く
- 体重が大きく変動した
- 鼻づまりがひどくてCPAPが苦しい
まとめ
睡眠時無呼吸症候群は、放置すると高血圧や脳卒中、心筋梗塞といった病気のリスクを高める可能性があります。しかし、適切な治療を受けることで、健康な方と変わらない生活を送ることが期待できます。
「たかがいびき」と自己判断せず、気になる症状がある場合は専門医療機関で検査を受けてみてください。質の高い睡眠を取り戻すことは、これからの生活の質を高めることにつながります。
すぐに医療機関へ相談をお勧めする症状
- 睡眠中に呼吸が止まっていると指摘された
- 起床時に頭痛や強い疲労感がある
- 日中の眠気で運転や仕事に支障が出ている
近いうちに相談をお勧めする症状
- 大きないびきを指摘されることが多い
- 夜中に何度も目が覚める
- 朝起きたときに口が乾いている
セルフケアで様子を見てもよい場合
- 軽いいびきがあるが日中の眠気はない
- 飲酒した日だけいびきが大きくなる

Q&A:よくある質問
Q. 睡眠時無呼吸症候群は完治しますか?
骨格的な問題(あごが小さいなど)が原因の場合は、完治が難しいことが多く、CPAPなどによる継続的な治療が必要になります。一方、肥満が主な原因であれば、減量によって症状が改善し、治療機器が不要になる可能性もあります。原因や重症度によって見通しが異なりますので、主治医に相談しながら治療を進めていくことが大切です。
Q. 治療中であれば車の運転をしても問題ありませんか?
適切な治療を続けて日中の眠気が改善されていれば、運転に支障はないと考えられます。ただし、未治療のまま運転を続けることは事故のリスクが高く、道路交通法上の責任を問われる可能性もあります。治療によって眠気が十分にコントロールされているかどうか、定期的に医師と確認しながら判断することをお勧めします。
Q. 治療費を抑える方法はありますか?
CPAP治療の月額費用は5,000円程度のため、高額療養費制度の対象になることは稀です。ただし、確定申告の「医療費控除」の対象にはなります。年間の医療費が一定額を超えた場合に所得控除を受けられますので、領収書は保管しておくとよいでしょう。詳しくは税務署や税理士にご確認ください。
次に読むことをおすすめする記事
【睡眠時無呼吸症候群の検査とは?費用や自宅での流れを解説】
SASの治療法についてイメージがついたら、次は実際の検査がどのように行われるかを知っておくと安心です。自宅でできる簡易検査から精密検査(PSG)、費用の目安まで具体的な流れをまとめています。
【睡眠時無呼吸症候群で心筋梗塞・脳梗塞に?死亡リスクと予防法を解説】
SASの治療法を理解すると、『治療しないとどのくらい危ないのか?』という疑問が自然と生まれます。心筋梗塞・脳梗塞との関係を知ることで、治療の必要性や検査を受ける意義がより明確になります。
睡眠時無呼吸症候群(SAS)は、いびきや日中の眠気だけでなく、
高血圧・心疾患・脳卒中など深刻な合併症につながることがあります。
「自分も当てはまるかも」と感じた方は、
まずはSAS総合ページで検査の流れ・費用・治療法をまとめてご確認ください。
参考文献
- 睡眠時無呼吸症候群(SAS)の診療ガイドライン2020
- 監修: 日本呼吸器学会
- 発行: 南江堂, 2020年
- 2023年改訂版 循環器領域における睡眠呼吸障害の診断・治療に関するガイドライン
- 編集: 日本循環器学会 / 日本心不全学会
- URL: 日本循環器学会ガイドライン
- Effects of Weight Loss on Obstructive Sleep Apnea Severity. Ten-Year Results of the Sleep AHEAD Study
- 著者: Kuna ST, et al.
- 掲載誌: Am J Respir Crit Care Med, 2021
- Effects of continuous positive airway pressure on cardiac events and metabolic components in patients with moderate to severe obstructive sleep apnea and coronary artery disease: a meta-analysis
- 著者: Yang D, et al.
- 掲載誌: Journal of Clinical Sleep Medicine, 2023
- Effects of CPAP on Blood Pressure Parameter Across Different Severities of Obstructive Sleep Apnoea
- 著者: L Benning, et al.
- 掲載誌: Journal of Sleep Research, 2025










