「胃カメラの検査を受けたあと、医師から『のどが狭くなっている』『睡眠時無呼吸症候群の可能性があるかもしれない』と言われた」——消化器の検査をしたはずなのに、なぜ呼吸や睡眠の話が出るのかと驚かれた方も多いのではないでしょうか。
実は、胃や食道の状態と睡眠時の呼吸には密接な関係があります。特に「逆流性食道炎」と「睡眠時無呼吸症候群(SAS)」は、互いの症状に影響を与え合う関係にあることが知られています。
この記事では、なぜ胃カメラで無呼吸のリスクがわかるのか、その医学的なメカニズムと、放置した場合に考えられるリスクについて解説します。

なぜ胃カメラで「睡眠時無呼吸症候群」の疑いがわかるのか?
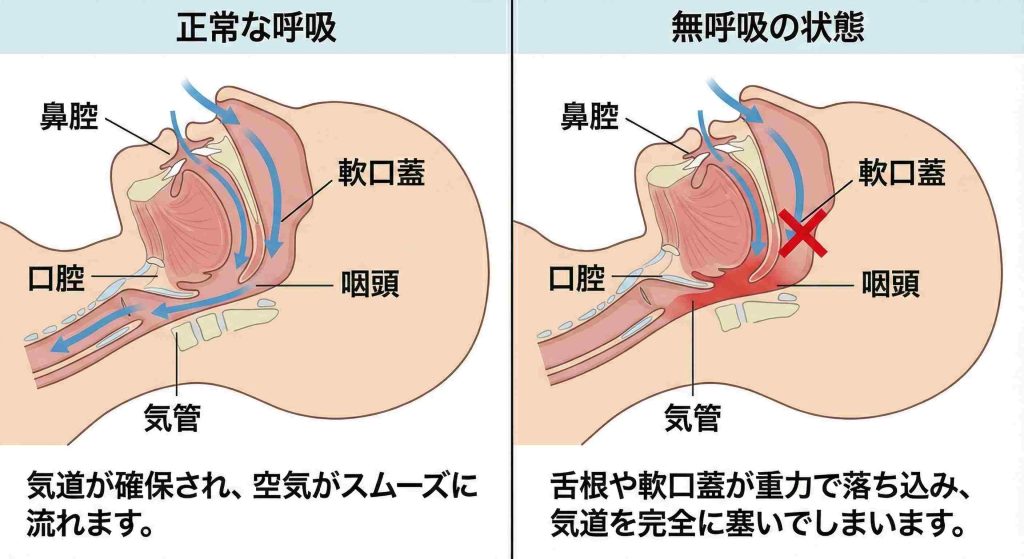
胃カメラは本来、食道・胃・十二指腸の粘膜を観察し、炎症やがん、潰瘍などを発見するための検査です。しかし、検査中にカメラが通過する「のど(咽頭)」の形状や状態から、睡眠時無呼吸症候群(SAS)のリスクにつながる所見が見つかることがあります。
胃カメラでわかるのは「疑い」まで
胃カメラだけで睡眠時無呼吸症候群を確定診断することはできません。正確な診断には、睡眠中の脳波や呼吸状態を測定する専用の検査(PSG検査など)が必要です。
ただし、胃カメラ検査ではSASのリスクを示唆する「のどや食道の変化」を確認できることがあります。こうした所見が見られた場合、消化器内科医から「睡眠の検査も受けたほうがよいかもしれません」とアドバイスされることがあります。
医師が観察している2つのポイント
内視鏡医は、主に以下の2点に注目して観察しています。
解剖学的な特徴(気道の狭さに関わる所見)として、カメラを挿入する際に、のどの奥(中咽頭)が脂肪で狭くなっている、舌の付け根(舌根)が落ち込んでいる、口蓋垂(のどちんこ)が肥大・延長しているといった所見が見られることがあります。これらは、仰向けで寝た際に気道を塞ぎやすい特徴とされています。
合併症を示唆する所見(粘膜の炎症)として、SASの患者さんは逆流性食道炎を合併していることが多いと報告されています。食道の入り口やのど周辺に強い炎症が見られる場合、夜間に無呼吸が起き、胃酸が逆流している可能性が考慮されます。
逆流性食道炎と睡眠時無呼吸症候群の関係
「胸焼けがする(逆流性食道炎)」と「いびきをかく(睡眠時無呼吸症候群)」は、一見無関係に見えますが、実は互いに影響を与え合う関係にあります。閉塞性睡眠時無呼吸症候群(OSAS)の患者さんには、胃食道逆流症(GERD)が見られる頻度が高いことが複数の研究で報告されています。
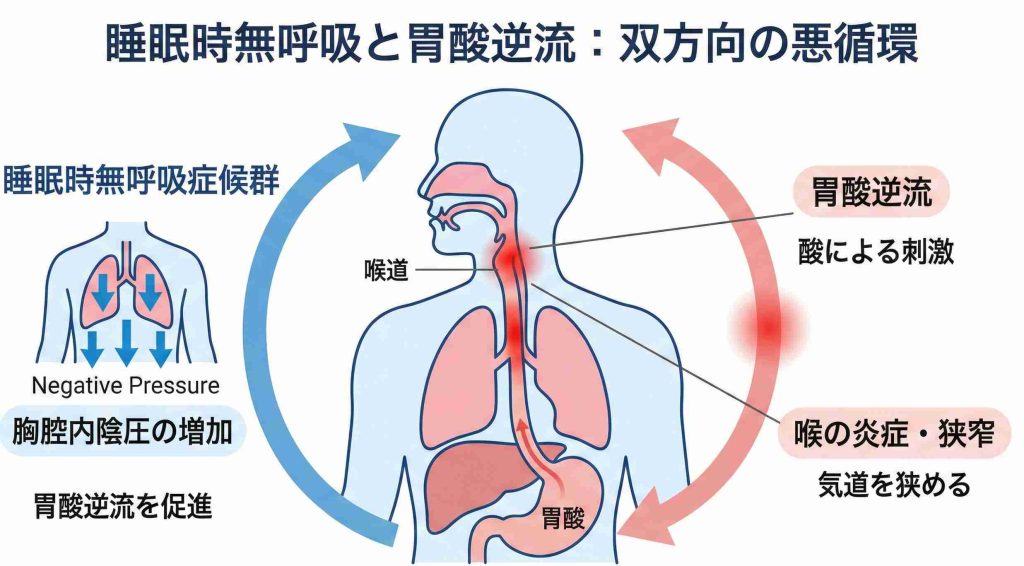

無呼吸が胃酸逆流を招くメカニズム
睡眠中に気道が塞がると、体は空気を吸い込もうとして胸を広げようとします。すると、胸の中の圧力(胸腔内圧)が極端に低くなります(陰圧)。この強い吸引力が、胃の中にある胃酸を食道やのどまで引き上げてしまう可能性があると考えられています。
炎症がさらなる無呼吸につながる可能性
逆流した胃酸は強い酸性のため、食道やのどの粘膜に炎症(むくみ)を引き起こします。
胃酸が逆流するとのどが炎症で腫れぼったくなり(浮腫)、腫れた粘膜が空気の通り道をさらに狭くします。その結果、無呼吸が悪化し、さらに強い吸引圧がかかって胃酸を引き上げてしまう——このように、消化器と呼吸器の間で互いに影響を与え合う関係が形成される可能性が指摘されています。

胃カメラで見つかる注意すべき所見
胃カメラでどのような所見が見つかった場合に、睡眠時無呼吸症候群との関連が考慮されるのでしょうか。
逆流性食道炎(びらん・潰瘍)
最も一般的な所見です。食道と胃のつなぎ目(食道胃接合部)に、胃酸による縦方向の「ただれ(びらん)」や白っぽい苔のような変化が見られます。 重症度は「ロサンゼルス分類(Grade A〜D)」などで判定されますが、軽度であっても慢性的に続いている場合は注意が必要です。
バレット食道
逆流性食道炎が長期間続き、食道の粘膜が胃の粘膜のような性質に変化してしまった状態です。これは「食道腺がん」のリスクがある状態とされています。夜間に繰り返し胃酸逆流が起きていると、バレット食道が進行するリスクがあります。
咽頭の浮腫・発赤(咽喉頭逆流症の所見)
食道だけでなく、もっと上の「のど(咽頭・喉頭)」にまで炎症が及んでいる状態です。通常、胃酸は食道で止まることが多いのですが、無呼吸による強い吸引圧がかかると、のどまで酸が到達することがあります。
声帯の後ろ側(披裂部)が赤く腫れている、のどの奥がボコボコと荒れている(敷石状変化)といった所見が見られることがあります。これらの所見がある方は、「朝起きたときに口が苦い」「声が枯れる」「のどに違和感がある」といった症状を伴うことが多く、睡眠の質も低下している可能性があります。
放置した場合に考えられるリスク
逆流性食道炎と睡眠時無呼吸症候群を同時に放置することは、複数の健康リスクにつながる可能性があります。ただし、適切な治療を行うことでリスクの軽減が期待できます。
食道がん・咽頭がんとの関連
胃酸が常に食道に逆流し続けると、食道の粘膜が防御反応として変質し「バレット食道」になることがあります。バレット食道は食道腺がんの前段階の状態として知られています。
また、胃酸がのど(咽頭)まで達している場合、咽頭がんのリスク要因となる可能性も指摘されています。睡眠時無呼吸症候群による低酸素状態については、基礎研究で腫瘍との関連を示唆するデータもあり、早めの対策が望ましいとされています。
心血管疾患への影響
睡眠時無呼吸症候群は、寝ている間に何度も呼吸が止まるため、体が慢性的な低酸素状態になります。これを補うために心臓に負担がかかり、血圧が上昇する傾向があります。
ここに逆流性食道炎による夜間の不快感や中途覚醒が加わると、交感神経が休まらず、高血圧、不整脈、心不全、脳卒中などの心血管疾患のリスクが高まる可能性があります。

指摘された場合の検査・治療の流れ
胃カメラで「無呼吸の疑い」や「逆流性食道炎」を指摘された場合、どのような手順で検査・治療を進めればよいのでしょうか。
睡眠時無呼吸症候群の検査
まずは自宅で指先にセンサーをつける簡易検査を行い、血液中の酸素濃度や脈拍の変動をチェックします。さらに詳しい解析が必要な場合は、専門医療機関で脳波や呼吸状態を精密に調べるPSG検査(ポリソムノグラフィー)を行います。これにより、無呼吸の重症度(AHI:無呼吸低呼吸指数)が確定します。

消化器内科での治療
胃酸を抑える薬(PPI:プロトンポンプ阻害薬やP-CAB)を服用します。胃酸の分泌を抑えることで、食道の炎症を改善し、夜間の胸焼けによる覚醒を防ぐ効果が期待できます。ただし、これは酸を減らす対症療法であり、物理的に気道が塞がる無呼吸そのものを治療するわけではありません。
CPAP療法による効果
睡眠時無呼吸症候群の標準治療であるCPAP(持続陽圧呼吸療法)は、鼻から空気を送り込んで気道を広げる治療法です。
CPAPには胃酸逆流を改善する副次的な効果があることが報告されています。気道が開くことで呼吸時の強い吸い込み(呼吸努力)がなくなり、胸腔内圧が安定するため、胃から食道への引き上げが起こりにくくなります。
つまり、CPAP治療は睡眠の質を高めるだけでなく、薬だけでは十分に改善しなかった逆流性食道炎の症状改善にもつながる可能性があります。

受診の目安
以下のような症状がある場合は、専門医への相談をお勧めします。
消化器内科と睡眠外来の両方への相談を検討すべき場合として、逆流性食道炎の薬を飲んでいるがなかなか改善しない方、家族からいびきや無呼吸を指摘される方、日中の眠気が強い方、朝起きたときにのどの違和感や口の苦味がある方が挙げられます。
「胃」と「睡眠」の両面からアプローチすることで、症状の改善が期待できる場合があります。
まとめ
胃カメラ検査で医師が「のどの狭さ」や「無呼吸の可能性」に言及した場合、それは将来の健康リスクを早期に発見するための重要な手がかりです。
逆流性食道炎と睡眠時無呼吸症候群は互いに影響を与え合う関係にあるため、どちらか一方だけを治療しても十分な改善が得られないことがあります。消化器内科での治療に加えて、睡眠の検査も受けることで、より効果的な治療につながる可能性があります。
気になる症状がある場合は、自己判断せずに専門医にご相談ください。
よくある質問(Q&A)
Q1. 市販の胃薬を飲んでいれば、無呼吸も良くなりますか?
A. いいえ、胃薬だけでは無呼吸は改善しません。胃薬は胃酸を抑えて食道の炎症を和らげる効果がありますが、物理的に塞がっている気道(のど)を広げる効果はありません。根本的な改善には、体重管理やCPAP療法など、無呼吸そのものへの治療が必要です。
Q2. 睡眠時無呼吸症候群があると、胃カメラは苦しいですか?
A. 鎮静剤を使用する場合は注意が必要です。無呼吸症候群の方は、鎮静剤(眠くなる薬)を使用すると舌がのどの奥に落ち込みやすく、呼吸状態が悪化するリスクがあります。検査前に必ず医師に「いびきをかく」「無呼吸の疑いがある」と伝えてください。医師は呼吸モニタリングを強化したり、薬の量を調整したりして安全に検査を行います。

次に読むことをおすすめする記事
【睡眠時無呼吸症候群の検査とは?費用や自宅での流れを解説】
胃カメラで無呼吸の可能性を指摘されると、『実際の睡眠検査はどんなことをするのか』『家でできるのか』が気になる方が多いと思います。こちらの記事では、検査当日の流れや費用の目安を具体的にイメージしやすい形で解説しています。
【睡眠時無呼吸症候群で心筋梗塞・脳梗塞に?死亡リスクと予防法を解説】
逆流性食道炎が治らない背景に睡眠時無呼吸が隠れているとしたら、『心臓や脳への影響は大丈夫だろうか』と心配になる方もいらっしゃるかもしれません。こちらの記事では、SASと心筋梗塞・脳梗塞などのリスク、予防の考え方をまとめて確認できます。
睡眠時無呼吸症候群(SAS)は、放置すると生活の質だけでなく
命に関わる病気を引き起こすリスクがあります。
当院ではご自宅での簡易検査からスタートできます。
検査の流れ・費用・治療法は、SAS総合ページでわかりやすくまとめています。
参考文献
- ACG Clinical Guideline for the Diagnosis and Management of Gastroesophageal Reflux Disease
- 著者: Katz PO, Dunbar KB, Schnoll-Sussman F, et al.
- 掲載誌: The American Journal of Gastroenterology, 2022
- 胃食道逆流症(GERD)診療ガイドライン 2021(改訂第3版)
- 編集: 日本消化器病学会
- 発行: 南江堂, 2021
- Effect of continuous positive airway pressure on gastroesophageal reflux in patients with obstructive sleep apnea: a meta-analysis
- 著者: C Li, et al.
- 掲載誌: Sleep and Breathing, 2020
- Association Between Obstructive Sleep Apnea and Reflux Disease: A Systematic Review and Meta-Analysis
- 著者: NEH Chehade, et al.
- 掲載誌: J Gastroenterol Hepatol, 2023
- Association of Barrett’s esophagus with obstructive sleep apnea syndrome: a bidirectional analysis of Mendelian randomization
- 著者: W Tan, et al.
- 掲載誌: Frontiers in Genetics / PMC, 2024


