「夜、大きないびきをかいていると言われる」「睡眠時間はとっているはずなのに、昼間に強い眠気がある」——このような心当たりがある方は、睡眠時無呼吸症候群(SAS)の可能性があります。
近年、睡眠時無呼吸症候群が心臓や脳の病気だけでなく、大腸ポリープや大腸がんのリスクとも関連している可能性があるという研究報告が増えています。「寝ているときの呼吸が、なぜお腹の病気に関係するのか」と不思議に思われるかもしれませんが、そこには体の仕組みに基づいた理由があります。
この記事では、睡眠時無呼吸症候群と大腸腫瘍の関連性について、医学的根拠に基づいて解説します。

睡眠時無呼吸症候群と大腸腫瘍の関連性
睡眠時無呼吸症候群(SAS)の患者さんは、そうでない方と比較して大腸腫瘍(ポリープやがん)が見つかる頻度が高いというデータが、国内外の研究で報告されています。
ただし、すべてのSAS患者さんが大腸がんになるわけではありません。「統計的にリスクが高い傾向にある」という認識を持ち、適切な検査を受けることが大切です。
研究データが示す関連性
日本を含む世界各国の研究機関で、SASと大腸腫瘍の関係についての調査が進められています。
研究によると、SASの重症度を示す指標であるAHI(無呼吸低呼吸指数)の数値が高い方ほど、大腸ポリープや大腸がんの発見率が高くなる傾向があると報告されています。
AHI(Apnea Hypopnea Index)とは、睡眠1時間あたりに呼吸が止まったり(無呼吸)、浅くなったり(低呼吸)する回数のことです。この数値が5以上でSASと診断され、数値が高いほど重症と判定されます。
大腸腫瘍(ポリープ・がん)について
大腸がんは、ある日突然発生するものではありません。多くの場合、まず良性の「ポリープ(腺腫)」ができ、それが長い年月をかけて大きくなり、一部ががん化するという経過をたどります。
つまり、ポリープの段階、あるいは早期がんの段階で発見できれば、内視鏡(大腸カメラ)で切除することで治癒が期待できる場合があります。SASと診断された方が大腸カメラを受けることは、早期発見・早期治療の機会につながります。
無呼吸が大腸に影響を与えるメカニズム
睡眠中の呼吸停止が大腸に影響を及ぼす理由として、現在、医学的には主に2つのメカニズムが考えられています。
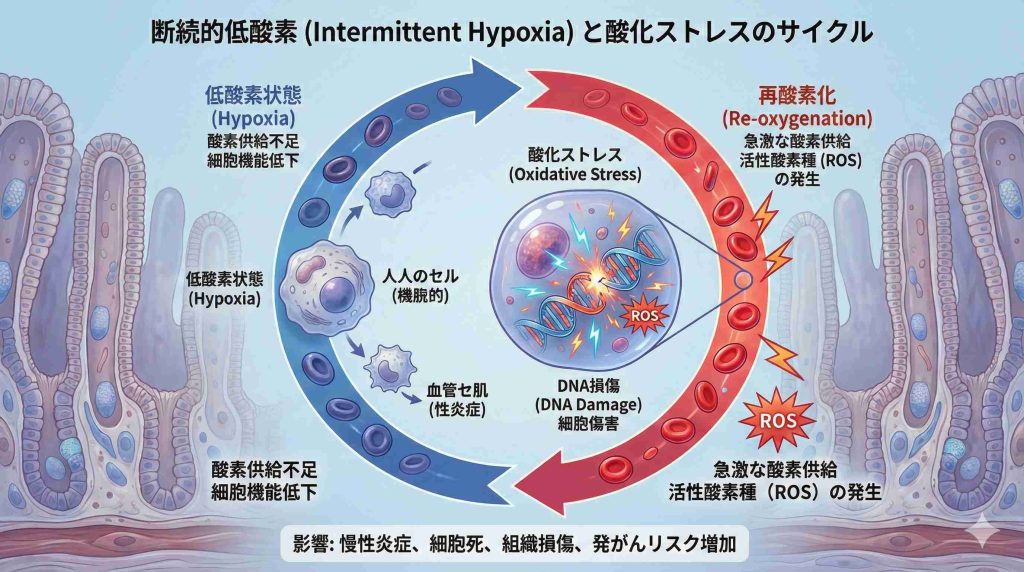
間欠的低酸素血症によるストレス
SASの患者さんは、寝ている間に何度も呼吸が止まります。呼吸が止まると血液中の酸素濃度が低下し(低酸素)、呼吸が再開すると酸素が一気に流れ込みます(再酸素化)。
この「低酸素」と「酸素の再供給」が繰り返される状態を「間欠的低酸素血症」と呼びます。これが細胞にとって負担となり、「酸化ストレス」を引き起こすと考えられています。
酸化ストレスとは、体内で発生する活性酸素が体の抗酸化力を上回ってしまう状態のことです。酸化ストレスは細胞のDNAを傷つけ、正常な細胞ががん化する要因のひとつになる可能性が指摘されています。腸の粘膜細胞もこの影響を受け、ポリープや腫瘍が発生しやすくなる可能性があると考えられています。
慢性的な炎症と免疫機能への影響
繰り返される低酸素状態は、全身に軽度の炎症を引き起こすことが知られています。慢性的な炎症は、がんの発生や進行に関与する可能性があります。
また、質の良い睡眠がとれないことや低酸素状態が続くことで、体が本来持っている「がん細胞を排除する免疫機能(免疫監視機構)」が低下する可能性も指摘されています。本来であれば免疫細胞が排除するはずの異常な細胞が、排除されずに残ってしまうリスクがあるのです。
特に注意が必要な方の特徴
SASだからといって必ず大腸がんになるわけではありませんが、いくつかの共通するリスク要因を持っている方は、特に注意が必要とされています。
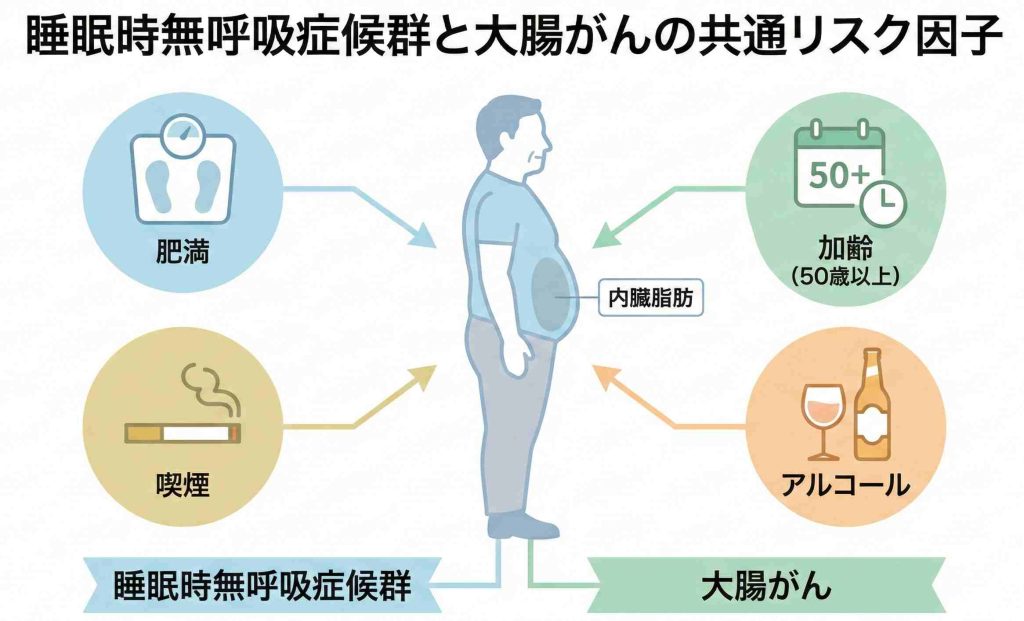
肥満との関連
SASと大腸がんを結びつける要因のひとつが「肥満(特に内臓脂肪型肥満)」です。
SASにとっては、首の周りや舌に脂肪がつくと気道が狭くなり、無呼吸が起こりやすくなります。大腸がんにとっては、内臓脂肪から分泌される物質が大腸がんのリスクを高めることがわかっています。
肥満がある方は、SASと大腸がんの両方のリスク要因を持っている可能性があります。ただし、肥満の改善や適切な検査を受けることで、リスクに対処することができます。

年齢と性別
SASも大腸がんも、40代〜60代以降に発症率が上昇する傾向があります。また、どちらの疾患も統計的に男性に多い傾向がありますが、女性も閉経後はリスクが上昇することが知られています。
該当する方は、リスクを認識したうえで、定期的な検査を受けることをお勧めします。
リスクへの対処法:SAS治療と大腸カメラ
リスクがあることがわかっている場合は、適切な対処をとることができます。ここでは、リスクに対処するための2つの方法について解説します。
CPAP療法による効果
SASの標準治療であるCPAP(持続陽圧呼吸療法)は、就寝中に気道へ空気を送り込み、無呼吸を防ぐ治療法です。
研究段階ではありますが、CPAP治療を適切に継続し、夜間の間欠的低酸素を解消することで、体内の酸化ストレスや炎症レベルが低下することが報告されています。これにより、将来的ながん発生のリスクを軽減できる可能性が期待されています。
いびきを放置せずにCPAP治療を継続することは、血管や臓器への負担を軽減することにつながります。
大腸カメラ(大腸内視鏡検査)の重要性
リスクへの対処法として最も確実なのは、「大腸カメラ(大腸内視鏡検査)」を受けることです。
SASと診断された方は、統計的に大腸ポリープができやすい傾向にあります。しかし、大腸ポリープや早期の大腸がんは、自覚症状がほとんどありません。
便潜血検査(検診)は進行がんを発見するのには有効ですが、出血しないタイプのポリープや早期がんは見逃してしまうことがあります。一方、大腸カメラであれば、前がん病変であるポリープを発見し、その場で切除(日帰り手術)することが可能な場合があります。つまり、がんになる前の段階で対処できる可能性があるのです。
SASの治療を受けている方は、消化器内科での検査も検討されることをお勧めします。
受診の目安
以下のような症状や特徴に当てはまる場合は、専門医への相談をお勧めします。
睡眠に関する症状(呼吸器内科・睡眠外来)
家族から「寝ているときに呼吸が止まっている」「いびきがひどい」と指摘された方、日中に強い眠気に襲われる方、朝起きたときに頭痛がある・熟睡感がない方は、睡眠時無呼吸症候群の検査を受けることをお勧めします。
お腹に関する症状(消化器内科)
SASと診断されている方、40歳以上でこれまで一度も大腸カメラを受けたことがない方、便に血が混じる・便通が不安定(便秘と下痢を繰り返す)になった方は、消化器内科への相談をお勧めします。

まとめ
睡眠時無呼吸症候群は、単なる睡眠のトラブルではなく、大腸がんを含む全身の健康に関わる可能性があることが、近年の研究で明らかになってきました。
ただし、過度に心配する必要はありません。SASの適切な治療(CPAPなど)と定期的な大腸カメラを組み合わせることで、大腸がんの予防・早期発見につながる可能性があります。
気になる症状がある場合は、自己判断せずに専門医へご相談ください。
よくある質問(Q&A)
Q. SASと診断されたら、必ず大腸がんになるのですか?
いいえ、必ずなるわけではありません。あくまで「統計的にリスクが高くなる傾向がある」ということです。定期的な検査(大腸カメラ)を受けることで、リスクを管理することが大切です。
Q. CPAP治療をすれば、今あるポリープは消えますか?
いいえ、すでにできてしまったポリープや腫瘍がCPAP治療だけで消えることはありません。ポリープは内視鏡検査で発見し、切除する必要があります。CPAPは、将来的な新たなポリープの発生や細胞へのダメージを軽減するための治療と位置づけられています。
Q. 痩せているのにSASと言われました。大腸がんのリスクはありますか?
肥満は大きなリスク要因ですが、痩せ型の方でもあごの形状などでSASになることがあります。この場合も間欠的低酸素による細胞へのストレスは生じているため、年齢(40歳以上など)や他のリスク要因(喫煙、飲酒、家族歴)を考慮し、一度は大腸検査を受けることをお勧めします。
次に読むことをおすすめする記事
【睡眠時無呼吸症候群でも鎮静剤で内視鏡は可能?リスクと条件を解説】
SASと大腸がんリスクの関係を理解すると、『自分は鎮静剤で大腸カメラを受けても大丈夫?』という不安が出てくる方も多いと思います。こちらの記事では、睡眠時無呼吸がある方でも安全に内視鏡検査を受けるための条件や、実際のリスク管理のポイントを詳しく解説しています。
【睡眠時無呼吸症候群で心筋梗塞・脳梗塞に?死亡リスクと予防法を解説】
SASと大腸がんの関係を学ぶと、『他の病気のリスクはどうなのだろう?』と感じる方も多いようです。本記事では、心筋梗塞・脳梗塞など心血管系との関連や予防策を解説しており、SASが全身に与える影響をより立体的に理解することができます。
睡眠時無呼吸症候群(SAS)は、放置すると生活の質だけでなく
命に関わる病気を引き起こすリスクがあります。
当院ではご自宅での簡易検査からスタートできます。
検査の流れ・費用・治療法は、SAS総合ページでわかりやすくまとめています。
参考文献
- Obstructive sleep apnea and the incidence and mortality of gastrointestinal cancers: a systematic review and meta-analysis
- 著者: Teo YH, et al.
- 掲載誌: Journal of Gastrointestinal Oncology, 2022
- Association between obstructive sleep apnoea and cancer: a cross-sectional, population-based study of the DISCOVERY cohort
- 著者: Palm A, et al.
- 掲載誌: BMJ Open, 2023
- Obstructive sleep apnea severity, circulating biomarkers, and cancer risk
- 著者: AJH Allen, et al.
- 掲載誌: Journal of Clinical Sleep Medicine, 2023
- Intermittent Hypoxia Mediates Cancer Development and Progression Through HIF-1 and miRNA Regulation
- 著者: G Moriondo, et al.
- 掲載誌: Archivos de Bronconeumología, 2023
- Increased incidence of colorectal cancer with obstructive sleep apnea: a nationwide population-based cohort study
- 著者: Chen C-Y, et al.
- 掲載誌: Sleep Medicine, 2019





